Püelonefriit: püelonefriidi sümptomid, põhjused, diagnoosimine ja ravi. Kroonilise ja ägeda püelonefriidi ravi naistel ja lastel.
Kui infektsioon satub parenhüümi, tuubulitesse ja neeruvaagnasse, algab seal põletikuline protsess. Nii tekib üks levinumaid haigusi - äge püelonefriit. Ta on teisel kohal, esimene on . Selline põletik põhjustab neerude atroofiat ja muid tõsiseid tüsistusi. Seetõttu tuleb niipea, kui ilmnevad esimesed ägeda püelonefriidi iseloomulikud sümptomid, läbida diagnostika ja kohe alustada ravi.
Ägeda püelonefriidi tüüpilised sümptomid
Valu nimmepiirkonnas koos kõrge kehatemperatuuriga on sageli ägeda püelonefriidi sümptom.Kui haigus alles algab, mõjutab põletikuline protsess interstitsiaalset kudet, seejärel on haaratud tuubulid ja neeruvaagen. Hiljem areneb endarteriit, arterioolskleroos ja neerude atroofia. Te ei tohiks viivitada arsti juurde minekuga, kui teil on järgmised kaebused:
- kõrge kehatemperatuur (39–40 0 C);
- külmavärinad;
- kuiv suu;
- janu;
- suurenenud higistamine;
- valu nimmepiirkonnas;
- oksendamine, iiveldus.
Valu lokaliseerimine sõltub sellest, kas kahjustatud on üks neer või mõlemad, ning valu intensiivistub kõndimisel või temperatuuri tõusul. Äärmiselt harva kiirgub see niude piirkonda, kuid selle ilmnemisel tekib pinge alaselja lihastes. Kui haigus esineb mädases vormis, ilmneb valu, mis on iseloomulik. See on tingitud asjaolust, et mäda ummistab kusejuha.
Püelonefriit võib olla primaarne või sekundaarne (tekib teiste patoloogiate taustal), vastavalt sellele on haiguse kliiniline pilt mitmekesine. Seega, kui põletik tekib muude haiguste (urolitiaas, põiepõletik jne) tõttu, on peamised nähud järgmised:
- düsuuria;
- valu urineerimisel.
Need sümptomid ei ole tüüpilised primaarse püelonefriidi korral.
Kahepoolse kahjustuse korral ilmnevad sümptomid neerupuudulikkus. Ägeda vormiga kaasnevad harva:
- turse.
Sellised ilmingud näitavad, et haigus on kaugelearenenud või jätkub tüsistustega.
Mürgistuse suurenedes kurdavad patsiendid:
- oksendamine;
- tugevad peavalud.
Kui te seda õigeaegselt ei taotle arstiabi, kõige võimalikum ohtlik komplikatsioonäge püelonefriit - bakteriemiline šokk. Sellega kaasneb äkiline, tõenäosus surmav tulemus on 30%, kuid ennast ravida ei ole soovitav. Püelonefriidile iseloomulikud nähud tekivad teiste haiguste tõttu. Spetsialist paneb kliinilise läbivaatuse läbi täpse diagnoosi ja valib tõhusa ravi taktika.
Kuidas püelonefriiti diagnoositakse?
Kui patsient tuleb arsti juurde tüüpiliste ägeda neerupõletiku kaebustega (kõrge palavik, seljavalu), on vaja diagnoosi kinnitada. Spetsialist uurib patsienti. Palpeerimisel selgub, kas neerupiirkond on valulik ja kui mitte, siis on see oluline kliiniline tähtsus on Pasternatsky sümptom (koputamine kahjustatud neeru piirkonnas on valulik, millega kaasneb erütrotsüturia). Kindlasti määrake vere- ja uriinianalüüs.
Uriinianalüüsi tõlgendamisel võtke arvesse:
- Primaarse püelonefriidi korral ei esine algstaadiumis mõnikord normist kõrvalekaldeid.
- Valk, leukotsüüdid, silindrid, erütrotsüüdid uriinis esinevad enamiku nakkushaiguste korral. See on tingitud toksiinide negatiivsest mõjust neerudele.
- Leukotsüturia näitab mitte ainult püelonefriiti. See tekib alaosa põletikuga kuseteede, suguelundid.
- Oliguuria, suurenenud uriini tihedus sõltub vedeliku kadumisest läbi naha, kopsude.
- Bakteriuuria. Kui püelonefriit ei näita uriinis suurt hulka baktereid, kaasneb haigusega suure tõenäosusega vaagna või kusejuha ummistus. Tehke kindlasti mikrobioloogiline külv, et tuvastada patogeen ja valida kõige tõhusamad antibiootikumid.
Kui uriinis avastatakse verd, viiakse see läbi. Selleks süstitakse intravenoosselt radioaktiivset ainet, tehakse mitu röntgenipilti (need näitavad patoloogilised muutused neerud, kuseteede).
Patsient saadetakse üldisele vereanalüüsile, selle abil tuvastatakse üldised põletikunähud ja biokeemilisele - neerupuudulikkuse määramiseks. Mädase vormi ja kivide olemasolu tuvastamiseks on ette nähtud neerude ultraheliuuring. Täpse diagnoosi jaoks on soovitatav ka:
- kromotsütoskoopia (kusejuha suust eraldub hägune uriin);
Kindlasti teostada diferentsiaaldiagnostika. Eriti oluline on püelonefriidi eristamine. Selleks viiakse läbi kolme klaasi test. Neerupõletikku iseloomustab väiksem kogus vormitud elemendid esimeses katses. Ja ka tsüstiidi korral on urineerimine raskem ja valusam.
Püelonefriidi täpne diagnoos tehakse kliiniliste, radioloogiliste, laboratoorsed meetodid. Pärast neid uuringuid valitakse terapeutiline kursus.
Kuidas püelonefriiti ravitakse?
 Alus uimastiravi moodustavad laia toimespektriga antibiootikumid.
Alus uimastiravi moodustavad laia toimespektriga antibiootikumid. Kui haigus on kerge, ravitakse seda kodus, kuid range meditsiinilise järelevalve all. Tüsistunud püelonefriidi korral suunatakse patsient raviosakonda (seroosse vormiga) või uroloogilisele (kui haigus on mädane).
Mõnikord kasutavad nad operatsiooni. Vajalik operatsioon:
- äärmiselt raske vorm püelonefriit (abstsess, karbunkel);
- kui haigust ei ravita antibiootikumide ja muude ravimitega;
- kuseteede obstruktsiooni tõttu, kui kateteriseerimine ei ole efektiivne.
Kui uriini väljavool on häiritud, siis enne antibiootikumide, sulfoonamiidide ja muude ravimite soovitamist taastatakse normaalne diurees, vastasel juhul võivad tekkida tõsised tüsistused.
Püelonefriidi raviks on ette nähtud:
- Valuvaigistid. Kui urineerimisega kaasneb valu või patsient kaebab tugevat valu, uriinipeetust või uriinipidamatust, on soovitatav kasutada küünlaid belladonna, luminaali, papaveriiniga.
- Antibiootikumid. Enamik tõhus ravim määratakse pärast mikrobioloogilist uuringut, kuid see kestab liiga kaua, seetõttu määratakse koheselt laia toimespektriga ravimid (ampitsilliin, levomütsetiin, linkomütsiin, gentamütsiin).
- Antibakteriaalsed ravimid. Kõige tõhusamad on nitroksoliin, nevigramon ja gramuriin. Neid tuleb võtta, kui neerufunktsioon ei ole kahjustatud.
- Seenevastane. Püelonefriit tekib mõnikord seeninfektsiooni tõttu. Sellisel juhul on sobivam määrata imidasooli derivaadid, mikonasool.
Nagu täiendav meetod ravides kasutatakse fütoterapeutilisi aineid. Püelonefriidi korral on tõhusad järgmised ravimid:
- Hariliku pohla lehed, varsjalg, metsmaasikas, sinised rukkililleõied, kiirendushein, kõrvenõges, linaseemned. 2 spl. l. kogumiseks on vaja 0,5 liitrit keeva vett. Vala sisse ja jäta vähemalt 8 tunniks seisma. Sa peaksid jooma 150 g 4 korda päevas.
- Kase, jahubanaani, karuputke, nõgesheina, küüliku, nurmenuku, kõrvitsa, lambakoti, koirohi, emarohu, salvei, metsmaasika, kaerakõrre, nisuheina risoomi, kummeliõie, fenkoli lehed. 3 tl jaoks. kogumiseks on vaja 250 g keeva vett. Vala sisse, lase seista 4 tundi, seejärel keeda veevannis 10 minutit. Joo soojalt, 100 g 4 korda päevas.
- neerude kogumine;
- fütolüsiin;
- neeru tee.
Taimne ravim on täiendus antibiootikumidele, sulfoonamiididele ja teistele ravimitele. Arst annab nõu, milliseid preparaate tuleks kasutada, sest ravimtaimed pole nii kahjutud, võivad lisaks allergiatele põhjustada ka muid tüsistusi.
Füsioteraapia protseduure soovitatakse ka püelonefriidi kompleksseks raviks:
- soojenduspadjad;
- Sollux;
- diatermia.
Kuid mõne mädase vormi korral on kuumtöötlus kahjulik, selle määrab ainult arst pärast läbivaatust.
Sest Saa ruttu terveks Peaksite järgima õrna režiimi, erilist dieeti ja jooma palju vedelikke.
Piisav ravikuur määrab raviarst. Ja see kestab väga kaua, sest püelonefriit on ohtlik ja põhjustab tõsiseid tüsistusi. Kui tunnete end paremini, ei ole vaja ravimite võtmist lõpetada. Sel juhul areneb haigus välja, seda on raskem ravida ja see viib neerupuudulikkuse tekkeni.
Millise arsti poole peaksin pöörduma?
Püelonefriit esineb koos iseloomulikud sümptomid, Aga täpne diagnoos teostab ainult spetsialist. Ja uuringu tulemuste põhjal määrab arst tervikliku ravi. Mõnikord on vaja isegi operatsiooni, nii et tõsiste tagajärgede vältimiseks peaksite esimeste põletikunähtude ilmnemisel võtma ühendust nefroloogi või uroloogiga.
Moskva Doctori kliiniku spetsialist räägib ägedast püelonefriidist.
Püelonefriit on üsna tavaline ja samal ajal väga ohtlik põletikuline haigus neeruvaagen. Täiskasvanutel võivad püelonefriidi sümptomid olenevalt raskusastmest olla selgelt väljendunud või ebamäärased põletikuline protsess. Lisaks on neeru püelonefriidil 2 vormi - äge ja korduv (krooniline).
Haigus mõjutab peamiselt neerude torukujulist süsteemi, püeliidiga - põletik neeruvaagen- praegu ei peeta seda iseseisvaks haiguseks, vaid neeru püelonefriidi tüübiks. Püelonefriidi ravi on keeruline ja pikk protsess, eriti korduvate ägenemiste korral. Kõige sagedamini esineb püelonefriit naistel ja on bakteriaalse iseloomuga.
Püelonefriidi põhjused
Püelonefriidi kõige levinumad põhjused on mikroorganismid, nimelt bakterid. Protsessi kõige tõenäolisem põhjustaja on Escherichia coli. Kuid võib olla ka teisi patogeene:
- Stafülokokk;
- streptokokid;
- enterokokid;
- Protead;
- Klamüüdia.
Lisaks bakteritele võivad püelonefriiti põhjustada viirused ja seente mikroorganismid.
Patogeensete mikroobide tungimine toimub kahel viisil - tõusev (või urogeenne) või hematogeenne. Esimesel juhul tungivad patogeenid läbi ureetra neerudesse, tõustes ülespoole. Teisel juhul tungivad bakterid, seened ja viirused neerude kaudu püsiva infektsiooni allikast (tonsilliidi, põskkoopapõletiku või isegi kaariesega).
Patogeensed mikroorganismid võivad olla juba kehas või siseneda väljastpoolt. Enamik püelonefriidi tekitajaid kuulub nn oportunistlikusse taimestikusse, see tähendab, et nad on sageli juba inimkehas olemas, põhjustamata patoloogilisi ilminguid.
Kuid teatud tingimustel hakkavad need patogeenid intensiivselt paljunema ja käituma agressiivselt. See juhtub põhjusega üldine langus immuunseisund kehas või kaasasündinud ja omandatud haiguste tekkega Urogenitaalsüsteem. Kõik haigused, mis põhjustavad uriini väljavoolu rikkumist, võivad esile kutsuda püelonefriidi.
On olemas ulatuslik loetelu teguritest, mis võivad provotseerida põletikulise protsessi tekkimist neerudes või selle ägenemist.
Nende tegurite hulgas:
- Sagedased põletikulised protsessid ülemises osas hingamisteed- tonsilliit, ninakõrvalurgete põletik;
- Kroonilised infektsioonikolded mis tahes etioloogiaga kehas;
- Hüpotermia;
- Ebapiisav põie tühjendamine urineerimise ajal, vajadus urineerimist piirata – see on võimalik elukutse või elustiili eripära tõttu;
- Vale intiimhügieen, eriti menstruaalverejooksu ajal;
- Häirega seotud haigused metaboolsed protsessid (diabeet).
Pealegi, erinevat tüüpi püelonefriit võib olla erineva etioloogiaga. Näiteks äge mädane püelonefriit võib olla põhjustatud mitme teguri kombinatsioonist - ulatuslik bakterite invasioon vähenenud immuunsuse taustal. Kõige sagedamini on tõsised püelonefriidi juhtumid, mille puhul ilmnevad rasked sümptomid (palavik, düsuuria, ilmne tervise halvenemine), polüetioloogilist laadi.
Sümptomid
Püelonefriidi nähud on üsna spetsiifilised: need varieeruvad teatud määral sõltuvalt üldine seisund patsient ja tema vanus. Naised, kellel on neerude ümber hästi moodustunud rasvkoe kiht, kogevad kõige sagedamini valutavat valu alaseljas (temperatuur tõuseb veidi). Patsientidel on rohkem noor valu on sageli äge. Mida noorem patsient, seda rohkem pigem tal tekib palavik, iiveldus jne. rasked sümptomid haigused.
Samal ajal on haigust kõige raskem määrata eakatel patsientidel, kuna kliiniline pilt on tavaliselt hägune. Äge ja krooniline püelonefriit on manifestatsioonides erinevad. Primaarse põletikulise haiguse korral on valu tavaliselt intensiivne, lisaks mõjutavad valusümptomite tugevust kaasuvate haiguste esinemine: üsna sageli esineb see koos uretriidi või põiepõletikuga.
Enamik omadusedÄge püelonefriit on:
- Kõrge temperatuur (mõnikord kuni 40 kraadi) külmavärinate ja palavikuga;
- Intensiivne higistamine;
- Nõrkus, vähenenud jõudlus, ärevus;
- Söögiisu puudumine;
- Polüdipsia (suurenenud janu);
- Päevane unisus ja öine unetus;
- Peavalu;
- Iiveldus, oksendamine;
- polüuuria (sagedane urineerimine);
- Valulikud aistingud urineerimise ajal;
- Raskustunne nimmepiirkonnas (valu ja terav valu suureneb liikumisega ja tekib neerukapsli venitamise tõttu);
- Limaskestade patoloogiline kuivus suuõõne, kuiv nahk;
- Silmalaugude turse;
- Hägune uriin.
Kell krooniline vorm püelonefriit, mille sümptomid on määritud, ei põhjusta palavikku ja valu. Kuid ägenemise korral sümptomid intensiivistuvad.
Haiguse alguses on püelonefriit täiskasvanutel fokaalne, haiguse progresseerumisel võib põletik võtta hajusa vormi. Pärast esmaste kahjustuste kadumist ei toimu funktsioneerivate rakkude tõelist taastumist, surnud piirkondade asemel neeru parenhüüm moodustub armkude. Protsess on ohtlik elundite funktsionaalsuse järkjärgulise vähenemise tõttu, mille tagajärjeks on pidev kudede mürgistus.
Haiguse tüsistused
Püelonefriidi tagajärjed võivad olla väga rasked. Kui patoloogiat ei ravita õigeaegselt, võib see põhjustada kroonilist neerupuudulikkust ja püsivat suurenemist vererõhk. Eriti ohtlik on neerude püelonefriit, mis areneb raseduse ajal.
Enamik tõsine komplikatsioon sepsis on täielik vereinfektsioon. See seisund võib põhjustada patsiendi surma. Lisaks muutub iga äge vorm, kui seda ei ravita kiiresti ja täielikult, krooniliseks vormiks, mida on palju raskem ravida.
Ägeda püelonefriidi kõige ebasoovitavamaks vormiks peavad arstid mädast põletikulist protsessi, mida on väga raske ravida. Põletikukolded võivad üksteisega ühineda, muutuda karbunkuliteks ja abstsessideks ning viia neerupuudulikkuseni.
Diagnostika
Haiguse diagnoosimine algab raviarsti eelneva vestlusega patsiendiga, mille käigus koostatakse üksikasjalik ajalugu, sealhulgas perekonna ajalugu. On ette nähtud järgmised diagnostilised protseduurid:
- vereanalüüs (üldine ja biokeemiline);
- Üldine uriinianalüüs (patoloogia peamine tunnus on leukotsüturia) suurenenud sisu leukotsüüdid uriinis);
- Bakterioloogiline uriinianalüüs - külv (aitab määrata haiguse põhjustaja, samuti määrata ainete tundlikkust antibiootikumide suhtes);
- Uriini grammi plekk - võimaldab teil määrata ka haiguse olemust;
- Neerude ultraheli: võimaldab tuvastada muutusi elundite kujus ja suuruses, karbunkulite ja abstsesside esinemist, neeruvaagna ja tuppkeste deformatsiooni, infiltratsiooni;
- Ekskretoorne urograafia, retrograadne radiograafia;
- CT skaneerimine.
Neeru püelonefriidi diferentsiaaldiagnoos on ette nähtud amüloidoosi, glomerulonefriidi ja hüpertensiooni välistamiseks.
Püelonefriidi ravi
Püelonefriidi ravis kasutatakse kompleksseid mõjutusmeetodeid, mis on suunatud valusümptomite, urineerimishäirete kõrvaldamisele ja ka haiguse põhjuse kõrvaldamisele.
Kui haigus on bakteriaalse iseloomuga, määratakse antibakteriaalsed ravimid. Nende hulka kuuluvad penitsilliinide, tsefalosporiinide või karbapeneemide rühma kuuluvad ravimid. Ravirežiim töötatakse välja individuaalselt.
Ravimid on ette nähtud tablettide kujul: peate neid jooma 3 nädalat. Nädala pärast on soovitatav ravimit vahetada - see skeem aitab vältida mikroorganismide resistentsuse teket ravimi suhtes. Kell täpne tuvastamine patogeenide antibakteriaalset kulgu saab reguleerida. Pärast antibiootikume määratakse antiseptilised ravimid.
Lisaks aitavad püelonefriidi täielikult ravida järgmised meetmed:
- Mittesteroidsed põletikuvastased ravimid;
- Neerude vereringet parandavad ravimid, antioksüdandid ja angioprotektorid;
- vitamiinikompleksid (võite neid juua ka ennetuslikel eesmärkidel);
- Valuvaigistid.
Ravi ajal määratakse patsiendile mõnda aega pärast seda eriline dieet Ja joomise režiim. Aitab ka taimne ravim. Sellest tuleks aru saada rahvapärased abinõud ravi ei saa asendada antibakteriaalset ravi ja neid ei kasutata haiguse ägedas faasis. Joo taimsed preparaadid järgneb pärast peamist ravikuuri või haiguse kroonilise vormi remissiooni perioodil. Patoloogiat aitavad ravida järgmised ravimtaimed: karulauk, kibuvits, kaseleht.
Balneoteraapia aitab püelonefriiti hästi ravida: parem on, kui see viiakse läbi täieõigusliku spaahoolduse osana.
Olesja
Mõned said teada kasulik informatsioon enda jaoks, eriti kui tegemist on tüsistustega.
Viktorija Rožkovskaja
Jah, see haigus ei ole meeldiv, sellega kaasnevad ebameeldivad näriv valu alaseljas. Olen paar korda haigeks jäänud ja enam ei taha. Olen nõus, et ennekõike tuleb mõelda oma tervisele.
Püelonefriidi ravi antibiootikumidega on peamine neeruhaiguse ravi.
Et mõista, millised ravimid haiguse vastu võitlemiseks, määratleme kõigepealt teooria.
Nakkus on äge või krooniline põletik neerukude, mille juures sisse patoloogiline protsess kaasatud on kogumissüsteem, lümfi- ja veresooned.
Haiguse ravist rääkimiseks on vaja välja tuua patogeenide spekter ja nende avaldumise sagedus:
- Escherichia coli – 49%;
- Proteus (Proteus spp.) – 10%;
- Klebsiella spp. – 10%;
- Enterobacter spp. – 4%;
- Morganella (Morganella spp.) – 4%;
- fekaalne enterokokk (Enterococcus faecalis) – 6%;
- Muud mikroorganismid (Acinetobacter spp., S. Pneumoniae, Serratia spp., Streptococcus pyogenes) – 1%.
Sõltuvalt püelonefriidi põhjustanud mikroorganismi tüübist valitakse antibakteriaalne ravim.
Püelonefriidi ravis on mitu olulist etappi:
- Põletikulise fookuse kõrvaldamine;
- Antioksüdantne ja immunokorrektiivne ravi;
- Relapside ennetamine.
Ägeda püelonefriidi ravimisel piisab punktide 1 ja 2-a järgimisest. Neerukoe kroonilist infektsiooni iseloomustavad korduvad esinemised (ägenemised), seetõttu tuleb ravi läbi viia korduva infektsiooni ärahoidmiseks.
Põletikulise fookuse kõrvaldamise võib jagada kaheks etapiks:
- Patogeeni eemaldamine empiirilise meetodiga antibakteriaalne ravi kuni antibiootikumitundlikkuse uriini külvi tulemuste saamiseni;
- Antibiootikumravi korrigeerimine pärast bakterite tundlikkuse testi tulemuste saamist.
Püelonefriidi antibakteriaalse ravi olulised põhimõtted:
- Ravim ei tohiks olla neerudele mürgine;
- Antibiootikumid peaksid olema tõhusad enamiku teadaolevate patogeenide vastu;
- Ravimil peab olema bakteritsiidne toime (tappa mikroorganisme);
- Uriini happe-aluse oleku muutumisel ei tohiks ravimi aktiivsus väheneda;
- Mitme antibiootikumi kombinatsioon peaks tugevdama üldist antimikroobset toimet.
Ülalkirjeldatud omadused kehtivad kõikide antibiootikumide kohta, olenemata päritoluriigist ja ravimi toimemehhanismist.
 Antibakteriaalse ravi kestus sõltub infektsiooni tunnustest (äge või krooniline)., põletikulise protsessi mahasurumise aste.
Antibakteriaalse ravi kestus sõltub infektsiooni tunnustest (äge või krooniline)., põletikulise protsessi mahasurumise aste.
Seda ei saa peatada seni, kuni neerudesse jäävad patogeensed bakterid.
Statsionaarse ravi kestus on keskmiselt umbes 1 kuu, kuid perioodiliste antibiootikumide vahetustega. Mõned arstid soovitavad klassikalise antibiootikumi asendada uroseptikuga.
Kui pärast püelonefriidi antibiootikumravi algust täiskasvanutel ja lastel ei täheldata esimese 3 päeva jooksul positiivset mõju, tuleb antibiootikum välja vahetada.
Mõõdukad kuni rasked infektsioonid ravitakse intramuskulaarse ja intravenoosne manustamine ravim (parenteraalselt). Uroantiseptikumid kuuluvad sageli ka raviskeemi..
Selliste ravimite näide on negram, nevigramon (nalidiksiinhappe ravimid).
Neid kasutatakse lastel pärast 2. eluaastat. Need uroseptikud on tõhusad grampositiivse taimestiku vastu, mistõttu neid ei saa kasutada empiirilise ravi etapis (need ei hõlma kogu patogeenide spektrit).
 Oksoliinhappe derivaadil (gramuriinil) on lai toimespekter, kuid see mõjutab nii grampositiivseid kui ka gramnegatiivseid baktereid.
Oksoliinhappe derivaadil (gramuriinil) on lai toimespekter, kuid see mõjutab nii grampositiivseid kui ka gramnegatiivseid baktereid.
Määratakse üle 2-aastastele lastele nädalaks.
Pimidel ja paliin (pipemiidhape) on ravimid, mis mõjutavad stafülokokke ja gramnegatiivseid baktereid. Kohaldatav lühikursus(5-7 päeva).
Nitrofuraanid ja 5-NOC (nitroksoliin) on laia toimespektriga antibakteriaalsed ained, mida kasutatakse lastel. Neil on vähem kõrvalmõjud võrreldes teiste uroantiseptikumidega.
On ka teisi püelonefriidi antibiootikume, mis ravivad seda haigust lastel ja täiskasvanutel.
Kroonilise vormi ravi
Ravi krooniline püelonefriit haiglatingimustes on selle eesmärk kuseteede absoluutse "steriilsuse" saavutamine. Enamiku patsientide antibiootikumide kasutamine on suunatud retsidiivide ärahoidmisele. Rühma levinumad esindajad:
- 2. põlvkonna tsefalosporiinid (tsefuroksiim);
- Kaitstud penitsilliinid (amoksitsilliinklavulanaat).
Tsefalosporiinid 1 põlvkonnad on kaotanud oma populaarsuse seoses püelonefriidi raviga, kuna neil on kitsas mõjuulatus urogenitaalsüsteemi infektsioonid(mõjutab eranditult grampositiivseid kokke).
 Haiguse ägeda vormi korral on võimalik mitmete patogeenide saastumine, mistõttu ei pruugi ravim põhjustada kuseteede täielikku "steriilsust".
Haiguse ägeda vormi korral on võimalik mitmete patogeenide saastumine, mistõttu ei pruugi ravim põhjustada kuseteede täielikku "steriilsust".
Tsefalosporiinidel on 2 põlvkonda(tsefuroksiim) toimespekter on laiem, seega on nende kasutamine neerupõletike ravis ratsionaalsem.
3. põlvkonna tsefalosporiinid võib kasutada suukaudselt või parenteraalselt (intramuskulaarselt või intravenoosselt). Neil on pikk periood poolväärtusaeg, mistõttu nad jäävad neerudesse mitmeks päevaks.
Kolmanda põlvkonna tsefalosporiinide tavalised esindajad:
- tseftriaksoon;
- tseftibuteen;
- tsefotaksiim;
- Tsefoperasoon.
Kell kroonilised infektsioonid tsefalosporiini antibiootikume määratakse nii sageli kui võimalik, kuna need püsivad neerudes pikaajaliselt.
4. põlvkonna tsefalosporiinid on veelgi tõhusamad grampositiivsete kokibakterite vastu.
Teistest rühmadest kroonilises vormis neerupõletik kehtivad järgmised rühmad:
- Karboksüpenitsilliinid ja ureidopenitsilliinid(tikartsilliin, aslotsilliin), kuid mikroorganismid tekitavad nendest ravimitest kiiresti sõltuvust;
- Kaitstud beeta-laktamaasid(tasobaktaam, klavulaanhape, piperatsilliin).
Antibakteriaalsete ainete ulatusliku loetelu hulgas ainult arst saab valida optimaalse ravimi, mis toob leevendust iga patsient eraldi.
Ägeda vormi ravi
 Püelonefriidi äge vorm nõuab ravi erakorralise antibiootikumravi vormis.
Püelonefriidi äge vorm nõuab ravi erakorralise antibiootikumravi vormis.
Patogeeni eemaldamine (hävitamine) poolt esialgsed etapid nõuab laia toimespektriga antibiootikumi suure annuse väljakirjutamist.
Püelonefriidist vabanemiseks kasutatava rühma kõige levinumad esindajad on 3. põlvkonna tsefalosporiinid.
Kõige tavalisemaks kombinatsiooniks peetakse tsefiksiimi ja amoksitsilliinklavulanaadi kombinatsiooni.
Cefixime on poolsünteetiline antibakteriaalne ravim, mida võib määrata lastele alates 6. elukuust. Päevane annus- 8 mcg kilogrammi kohta. Ravimi annus üle 12-aastasele lapsele on üle 400 mg. Ravim on mugav selle poolest, et seda tuleb kasutada üks kord päevas. Ravi kestus on nädal.
Ägeda püelonefriidi tüsistusteta vormide korral kasutatakse tsefiksiimi järgmised ravimid:
- Nitrofuraani derivaadid (furamag, furadoniin);
- Antimuskariinsed ravimid (oksübutüniin, driptaan).
Ägeda püelonefriidi ravis kasutatakse koos antibiootikumidega immunomoduleerivaid ravimeid, mis suurendavad immuunsüsteemi aktiivsust.
Lastele antibakteriaalsete ainete võtmise tunnused
Püelonefriidi ravi lastel võib läbi viia ambulatoorselt või statsionaarselt, olenevalt raskusastmest ja kliinilised sümptomid haigus lapsel. Kui leukotsüütide arv uriinis ei ületa vaateväljas 10-15, määratakse järgmised antibiootikumid:
- Kaitstud penitsilliinid (augmentiin, amoksiklav);
- Tsefalosporiinid 2-3 põlvkonda (Suprax, Zinnat, Cedex).
Nende ravimitega ravikuur on pidev ja kestab 3 nädalat.. Mõned uroloogid määravad ajakava, mis hõlmab erineva antibiootikumi kasutamist igal nädalal. Ligikaudne kombineeritud režiim püelonefriidi raviks lastel:
- Augmentin ja Cedex – esimene nädal;
- Amoksiklav ja Zinnat - teine nädal;
- Suprax - kolmandal nädalal.
IN ambulatoorne seade retsidiivivastast ravi viiakse läbi haiguse kroonilise vormiga lastel. Ravi kestus on umbes 6 nädalat.
Antibakteriaalsete ainete valik selles etapis sõltub neerupõletiku tüübist (mitteobstruktiivne ja obstruktiivne).
Haiguse kordumise korral määratakse furagin annuses 5 mg kehakaalu kilogrammi kohta 3 nädala jooksul. Ravi efektiivsuse jälgimine toimub leukotsüütide kontsentratsiooni uurimisega uriinianalüüsides ja uriini külvamisega bakterite jaoks.
 Nevigramon neerupõletiku korral lastel on ette nähtud 4 kuuks 7-10 päeva jooksul iga kuu alguses.
Nevigramon neerupõletiku korral lastel on ette nähtud 4 kuuks 7-10 päeva jooksul iga kuu alguses.
Ravimit võib asendada nitroksoliiniga (5-NOC).
Mõned uroloogid usuvad parimad vahendid infektsioonide raviks urogenitaaltrakt fluorokinoloonid(norfloksatsiin, ofloksatsiin).
Andmetele antibakteriaalsed ained Escherichia, Klebsiella ja Enterobacteria on tundlikud.
Järeldus: pole eraldatud ideaalset antibiootikumi, mis hävitaks võrdselt tõhusalt kõik püelonefriidi patogeenid lastel ja täiskasvanutel. Iga bakteriuuria tüüpi tuleb testida antibiootikumitundlikkuse suhtes.
Kuseteede infektsioonide ravi oluline punkt on suguelundite hügieeni säilitamine.
Püelonefriit on neerude nakkuslik põletikuline haigus, mis tekib siis, kui patogeensed bakterid alumisest kuseteedest. Enamikul juhtudel on püelonefriidi põhjustajaks Escherichia coli (E. Coli), mis suured hulgad kultiveeritakse patsiendi uriinis.
See on väga tõsine haigus, millega kaasneb hääldatud valulikud aistingud ja oluliselt halvendab patsiendi heaolu. Püelonefriiti on lihtsam ennetada kui ravida.
Püelonefriit kuulub haiguste rühma, mille üldnimetus on "kuseteede infektsioon". Kui seda tehakse valesti antibakteriaalne ravi Alumise kuseteede nakkushaigused, bakterid hakkavad paljunema ja liiguvad järk-järgult kõrgematesse osadesse, mille tulemusena jõuavad neerudesse ja põhjustavad püelonefriidi sümptomeid.
Faktid ja statistika
- Ameerika Ühendriikides haigestub püelonefriiti igal aastal keskmiselt 1 inimene 7000 elaniku kohta. Neist läbib 192 tuhat haiglaravi haiglate ja kliinikute spetsialiseeritud osakondades.
- Naised kannatavad püelonefriidi all 4-5 korda sagedamini kui mehed. Äge püelonefriit esineb sagedamini seksuaalselt aktiivsetel naistel.
- 95% patsientidest annab püelonefriidi ravi positiivne tulemus esimese 48 tunni jooksul.
- Lapsepõlves areneb püelonefriit ligikaudu 3% tüdrukutest ja 1% poistest. 17%-l neist tekivad neeruparenhüümi tsikatriaalsed muutused, 10-20%-l - hüpertensioon.
- Tavaline vesi võib oluliselt parandada püelonefriidiga patsiendi seisundit. Rohke vedeliku joomine säilitab normaalse vedelikutasakaalu ning annab ka verd "lahjenduse" ja aitab eemaldada suur kogus bakterid ja nende toksiinid. See juhtub tänu sagedane urineerimine vastuseks suurenenud vedelikutarbimisele.
- Kuigi püelonefriidi korral võib isegi väike liigutus põhjustada tugevat valu, on väga oluline urineerida nii sageli kui võimalik. Kuigi patsient tunneb urineerimisel ebamugavust, on ainult niimoodi võimalik haiguse tekitajast vabaneda – bakterid erituvad organismist ainult uriiniga. Mikroorganismide kontrollimatu kasv halvendab seisundit, põhjustades sepsise (vere mürgistuse) ja võib isegi põhjustada patsiendi surma.
- Jõhvikamahla peetakse hea abimees võitluses püelonefriidi vastu. Mahla võib juua puhtalt või veega lahjendatult (vt.). Sel juhul peaksite täielikult vältima alkoholi, magusate gaseeritud jookide ja kohvi joomist.
Riskitegurid
Püelonefriidi tekke riskifaktorid on järgmised:
- Neerude, põie ja ureetra kaasasündinud väärarengud;
- AIDS;
- Diabeet;
- Vanus (risk suureneb koos vanusega)
- Eesnäärme haigused, millega kaasneb selle suuruse suurenemine;
- neerukivitõbi;
- Seljaaju vigastus;
- põie kateteriseerimine;
- Kirurgilised sekkumised kuseteede organites;
- Emaka prolaps.
Püelonefriidi põhjused
Tõusev nakkustee
Püelonefriiti põhjustavad bakterid. Nad sisenevad kusiti kaudu kuseteede süsteemi ja levivad seejärel põide. Seejärel liigub patogeen kõrgematesse struktuuridesse, tungides lõpuks neerudesse. Rohkem kui 90% püelonefriidi juhtudest põhjustab Escherichia coli – bakter, mis paljuneb soolestikus ja siseneb soolestiku liikumise ajal pärakust kusiti. See seletab haigestumuse suurenemist naiste seas (päraku, välissuguelundite ja ureetra anatoomilise läheduse tõttu).
Tõusev infektsioon on ägeda püelonefriidi kõige levinum põhjus. See seletab kõrget esinemissagedust naiste seas. Anatoomiliselt lühikese ureetra ja välissuguelundite struktuuriliste iseärasuste tõttu on naiste soolefloora saastunud. kubeme piirkond ja vagiina, levides seejärel kiiresti ülespoole põide ja kõrgemale.
Välja arvatud coli Püelonefriidi põhjustajate hulgas on:
- Staphylococcus (Staphylococcus saprophyticus, Staphylococcus aureus);
- Klebsiella pneumoniae;
- Proteus (Proteus mirabilis);
- Enterokokk;
- Pseudomonas aeruginosa;
- Enterobakteri liigid;
- Patogeensed seened.
Vähem levinud nakkusetekitajate neerudesse migreerumise viisid on hematogeensed ja lümfogeensed. Mikroobe saab sisse viia ka instrumentaalsete manipulatsioonide käigus, näiteks kateetritega. Viimase variandi puhul on kõige tõenäolisemad püelonefriidi tekitajad Klebsiella, Proteus ja Pseudomonas aeruginosa.
Vesikulouretraalne refluks
Vesikulouretraalset refluksi iseloomustab uriini väljavoolu rikkumine läbi kusejuhade. põis ja selle osaline tagasivool neeruvaagnasse. Kui haigust ei diagnoosita varajased staadiumid, uriini stagnatsioon põhjustab patogeensete mikroorganismide kasvu, mis paiskuvad neerudesse ja põhjustavad selle põletikku.
Ägeda püelonefriidi sagedased korduvad rünnakud lastel põhjustavad tõsist neerukahjustust, mis võib põhjustada armistumist. See on haruldane tüsistus, mis esineb peamiselt alla 5-aastastel lastel. Siiski on kirjeldatud juhtumeid, kus puberteedieas lastel tekkisid püelonefriidi järgselt tsikatritaalsed muutused.
Laste suurenenud kalduvus neerude muutustele on seletatav järgmiste teguritega:
- Refluks lastel esineb palju madalamal rõhul kui täiskasvanutel;
- Vähendatud vastupanu immuunsussüsteem organismi suhtes bakteriaalsed infektsioonid esimesel eluaastal;
- Keerukus varajane diagnoosimine püelonefriit imikueas.
20-50% alla 6-aastastest püelonefriidi põdevatest lastest diagnoositakse vesikulouretraalne refluks. Täiskasvanute seas on see näitaja 4%.
12%-l hemodialüüsi saavatel patsientidel tekkis varases lapsepõlves püelonefriidi tõttu pöördumatu neerukahjustus.
Muud püelonefriidi põhjused on haruldased. Mõnel juhul ei arene põletik mitte põiest ülespoole, vaid otse siis, kui haigustekitaja satub veresoonte kaudu teistest elunditest neerudesse.
Infektsiooni tõenäosus suureneb, kui kusejuha on ummistunud kiviga või eesnäärme suurenemine takistab uriinieritust. Suutmatus uriini eemaldada põhjustab stagnatsiooni ja bakterite paljunemist selles.
Püelonefriidi sümptomid
Ägeda püelonefriidi kõige levinumad sümptomid on järgmised:
- Palavik, külmavärinad
- Iiveldus, oksendamine
- Üldine nõrkus, väsimus
- Rumal See on tuim valu kahjustatud poolel küljel või ümbritseva iseloomuga alaseljas
- Väike turse
Lisaks mittespetsiifilised sümptomid püelonefriit, mis iseloomustab põletikulise haiguse kulgu:
- Palavik;
- Kardiopalmus.
Kell krooniline kulg püelonefriit, haiguse ilmingud võivad esineda kergemal kujul, kuid püsivad pikka aega. Sel juhul on vereanalüüs rahulik, uriinis on leukotsüüdid, kuid bakteriuuriat ei pruugi olla. Remissiooni ajal sümptomid puuduvad, vere- ja uriinianalüüsid on normaalsed.
Igal kolmandal püelonefriidiga patsiendil on seotud sümptomid alumiste kuseteede infektsioonid (,):
- Õmblemine või põletamine;
- Vere ilmumine uriinis;
- Tugev, sagedane tung urineerida, isegi tühja põie korral;
- Uriini värvuse muutus (tume, hägune). Mõnikord - iseloomuliku ebameeldiva "kala" lõhnaga.
Püelonefriidi testid
- Vereanalüüs näitab põletiku tunnuseid (leukotsüütide arvu suurenemine, kiirenenud ESR).
- Uriinianalüüsid näitavad Nechiporenko proovis märkimisväärset arvu baktereid (üle 10–5 kraadi CFU), üle 4000 leukotsüüdi Nechiporenko proovis, hematuria erineval määral, valku kuni 1 g liitri kohta, väheneb uriini erikaal.
- IN biokeemiline analüüs veres võib olla kreatiniini, uurea, kaaliumisisalduse tõus. Viimase kasv näitab neerupuudulikkuse teket.
- Ultraheli neerude visualiseerimisel suureneb kahjustatud organi maht, selle parenhüüm pakseneb ja muutub tihedamaks ning täheldatakse neeruvaagna süsteemi laienemist.
Tüsistused
Tüsistuste risk suureneb rasedatel naistel, samuti diabeediga patsientidel. Ägeda püelonefriidi tüsistused võivad olla:
- Neeru abstsess (mädaga täidetud õõnsuse moodustumine);
- Neerupuudulikkus;
- Sepsis (vere mürgistus), kui patogeensed bakterid sisenevad vereringesse.
Püelonefriit ja sepsis
Kahjuks ei ole püelonefriiti alati lihtne ravida, sageli diagnoosimise käigus tehtud vigade tõttu. Mõnel juhul areneb haigus edasi raske vorm isegi enne arsti juurde minekut. Riskirühmad sisse sel juhul koosneb lülisambavigastustega inimestest (halvatud, ei tunne valu alaseljas), aga ka tummidest, kes ei saa iseseisvalt kurta, kui nende seisund halveneb.
Enneaegne ravi või selle puudumine põhjustab haiguse progresseerumist, bakterite kasvu ja nende tungimist vereringesse koos sepsise tekkega. Seda seisundit nimetatakse ka veremürgituseks. See on tõsine tüsistus, mis sageli lõppeb patsiendi surmaga.
Püelonefriidiga patsiendid ei tohiks surra, kuna see ei ole tõsine haigus, mida saab kiiresti ja tõhusalt ravida antibakteriaalsete ravimitega. Kuid kui haigust komplitseerib sepsis või terminaalses staadiumis, Septiline šokk, suureneb surmaoht järsult. Maailma statistika järgi sureb maailmas iga kolmas sepsisega patsient. Nende hulgas, kellel õnnestus selle seisundiga toime tulla, jäävad paljud puudega, kuna ravi ajal eemaldatakse kahjustatud organ.
Sepsise komplitseeritud püelonefriidiga kuulsad inimesed:
- Marianne Bridie Costa on Brasiilia modell.
Sündis 18. juunil 1988. aastal. Ta suri 24. jaanuaril 2009 püelonefriidi taustal arenenud sepsisesse. Ravi hõlmas mõlema käe amputeerimist, et peatada haiguse progresseerumine. Surm saabus 4 päeva pärast operatsiooni.
- Etta James – laulja, neljakordne Grammy võitja
- Jean-Paul II – paavst
Sündis 18. mail 1920. aastal. Ta suri 2. aprillil 2005 sepsisesse, mille põhjuseks oli püelonefriit.
Emfüsematoosne püelonefriit
Emfüsematoosne püelonefriit on ägeda püelonefriidi raske tüsistus, mille esinemissagedus on suur. surmad(43%). Selle tüsistuse riskifaktoriteks on diabeet või ummistus. ülemised divisjonid kuseteede süsteem. Peamine sümptom on gaaside kogunemine neerukudedesse, mis põhjustab nende nekroosi ja neerupuudulikkuse arengut.
Püelonefriit rasedatel naistel
Bakteriuuria esinemissagedus raseduse ajal on 4-7%. Püelonefriit areneb ligikaudu 30% selle rühma rasedatest (1-4% koguarv rasedad naised). Kõige sagedamini ilmnevad püelonefriidi sümptomid teisel trimestril. Püelonefriidi tüsistuste hulgas rasedatel on järgmised:
- Aneemia (23% juhtudest);
- sepsis (17%);
- Neerupuudulikkus (2%);
- Enneaegne sünnitus (harva).
Asümptomaatilise bakteriuuria esinemissageduse suurenemist rasedatel on täheldatud madala sotsiaalmajandusliku klassi esindajate seas, aga ka mitut sünnitust põdevatel naistel.
Püelonefriidi ravi
Juhtudel, kui tekib äge püelonefriit või krooniline püelonefriit süveneb kõrge palaviku, vererõhu (vererõhu) langusega, äge valu võib tekkida mädane protsess või uriini väljavoolu rikkumine - võib osutuda vajalikuks ravi kirurgiline sekkumine. Samuti on näidustatud patsiendi hospitaliseerimine juhtudel, kui antibiootikumide tablettide võtmisega kaasneb oksendamine, iiveldus või tugevnev mürgistus. Muudel juhtudel võib arst määrata ravi kodus.
Sellise haiguse nagu püelonefriit puhul on sümptomid ja ravi, nii sümptomaatiline kui ka antibakteriaalne, omavahel tihedalt seotud. Sümptomaatiline ravi sisaldab:
- Voodirahu esimestel päevadel (tekipuhkus), st horisontaalne asend ja soojust.
- mittesteroidsed põletikuvastased ravimid valuvaigistava toime saavutamiseks ja kehatemperatuuri vähendamiseks (metamisool,);
- Joo palju vedelikku.
Kroonilise püelonefriidi korral tuleks nii remissiooni kui ka ägenemise ajal vältida märga külma - see on kõige rohkem halvim vaenlane nõrgad neerud. Samuti on soovitatav lamada keset päeva vähemalt 30 minutit ja vältida põie harvaesinevat tühjenemist.
Püelonefriidi antibakteriaalne ravi täiskasvanutel
Tavaliselt määratakse antibiootikum esmalt empiiriliselt 5-7 päevaks ja seejärel saab seda bakterikultuuri tulemuste põhjal muuta.
Püelonefriidi ravi antibiootikumidega viiakse läbi fluorokinoloonide rühma ravimitega, ampitsilliiniga kombinatsioonis beetalaktamaasi inhibiitoritega, samuti tsefalosporiinidega (laste valikravimid). 3–4 põlvkonna tsefalosporiinide (tseftriaksoon, tsefotaksiim) mugavus seisneb selles, et terapeutilisi annuseid manustatakse mitte rohkem kui 2 korda päevas. Suure resistentsuse (40%) tõttu kasutatakse ampitsilliini üha vähem. Kursuse kestus on 7-14 päeva, olenevalt haiguse tõsidusest ja ravi mõjust.
Tänu konserveerimisele kõrge kontsentratsioon Pärast soolestikust imendumist võib tsiprofoloksatsiini kasutada tableti kujul. Antibiootikumide intravenoosne manustamine on näidustatud ainult iivelduse ja oksendamise korral.
Kui patsiendi seisund ei parane 48-72 tundi pärast ravi algust, on vajalik kompuutertomograafia. kõhuõõnde abstsessi välistamiseks ja. Samuti peate läbi viima korduva uriini bakterioloogilise analüüsi, et teha kindlaks patogeeni tundlikkus antibiootikumide suhtes.
Mõnel juhul võib pärast antibakteriaalset ravikuuri osutuda vajalikuks korduv ravi mõne teise rühma antibiootikumiga. Kroonilise püelonefriidi ravi hõlmab pikkade ravikuuride määramist antibakteriaalsed ravimid. Peamine probleem bakterite põhjustatud haiguste ravis on antibiootikumiresistentsuse teke.
Juhul, kui püelonefriiti iseloomustavad sümptomid tuvastati kiiresti ja ravi alustati õigeaegselt, jääb enamiku patsientide prognoos positiivseks. Patsient loetakse terveks, kui patogeeni ei tuvastata uriinis aasta jooksul pärast väljutamist.
Tsiprofloksatsiini iganädalane kuur tõhus teraapia püelonefriit
Uuringud on näidanud, et antibakteriaalse ravimi tsiprofloksatsiini seitsmepäevane kuur on sama efektiivne kui fluorokinoloonide rühma kuuluvate ravimite 14-päevane kuur. Ühes uuringus osales kaks alarühma 73 ja 83 naisest äge püelonefriit kes said ravi tsiprofloksatsooniga (7 päeva) ja fluorokinolooniga (14 päeva). Tulemused näitasid, et mõlemas rühmas oli ravi efektiivsus 96-97%. Veelgi enam, fluorokinolooniga ravitud rühmas tekkisid 5 patsiendil kandidoosi sümptomid, samas kui teises rühmas selliseid sümptomeid ei tuvastatud.
Püelonefriidi antibakteriaalne ravi lastel
Ravi algab antibakteriaalsete ravimite intravenoosse manustamisega. Pärast jõudmist positiivne mõju ja temperatuuri langus, on võimalik üle minna tsefalosporiini ravimite tabletivormidele:
- tseftriaksoon;
- tsefepiin;
- Cefixime.
Kergete vormide ravi võib esialgu läbi viia tabletipreparaatidega.
Seente etioloogiaga püelonefriidi ravi
Seenevastane ravi viiakse läbi flukonasooli või amfoteritsiiniga (vt.). Sel juhul on kohustuslik kontrollida seente ühendite eemaldamist radioaktiivse urograafia abil, kompuutertomograafia või retrograadne püelograafia. Patogeensete seente põhjustatud püelonefriiti, millega kaasneb kuseteede ummistus, ravitakse kirurgiliselt, kasutades nefrostoomiat. See meetod tagab uriini väljavoolu normaliseerimise ja võimaldab sissejuhatust seenevastased ravimid otse nakkuskohta.
Nefrektoomia
Kui arenenud sepsis ei allu konservatiivsele ravile, kaalutakse nefrektoomia (neeru eemaldamise) küsimust. See operatsioon on eriti näidustatud süveneva neerupuudulikkusega patsientidele.
Taimne ravim püelonefriidi raviks
Võimaluse korral muidugi ravimtaimed helistab allergiline reaktsioon, Sellepärast taimeteed Võib kasutada, kui teil pole allergiat. Paljudel taimedel on lisaks antiseptilisele toimele mitmeid positiivseid toimeid, neil on diureetilised ja põletikuvastased omadused:
- vähendada turset - karulauk, korte, vt.
- kuseteede spasmid - ortosifon, kaer
- vähendada verejooksu - kibuvitsamarjad,
- vähendada düspepsiat (antibiootikumide võtmisest) - maasikaleht, jahubanaan
- taimne ravimid- , Monurel (jõhvikaekstrakt, vt.), Canephron, samuti Cyston võib kasutada profülaktikaks või kompleksne ravi püelonefriit (vt)
- Erinevad valmispreparaadid – neeruteed – aitavad pikendada remissiooni.
Uued Euroopa soovitused ägeda tüsistusteta püelonefriidi raviks
- Esmavaliku antibiootikumide rühm on fluorokinoloonid.
- Valikravimid on Tsefiksiim (400 mg päevas) ja Levofloksatsiin (0,5-0,75 üks kord päevas) tablettidena.
- Tsiprofloksatsiin 0,5–0,75 kaks korda päevas ja norfloksatsiin 400 mg kaks korda päevas on olulised ainult varem ravimata patsientide puhul.
- 2. rea antibiootikumid (alternatiiv) – Amoksitsilliin klavulaanhappega (625 mg) 3 korda päevas. Kui tundlikkus on kultuuris tõestatud, võib kasutada 400 mg Ceftibuten’i üks kord ööpäevas.
- Haiglaravi vajava raske püelonefriidi korral viiakse haiglaravi läbi karbopeneemidega (Ertapenem, Miranem) intramuskulaarselt või intravenoosselt. Pärast patsiendi jälgimist kolm päeva normaalne temperatuur, võib ravi jätkata suukaudsed ravimid. Alternatiiviks karbopeneemidele on levofloksatsiin ja amikatsiin.
- Rasedate naiste püelonefriiti ei ravita enam amoksitsilliiniga ja olenemata rasedusajast on ette nähtud järgmised ravimid:
- Tsefibuteen 400 mg üks kord päevas või
- Cefixime 400 mg üks kord ööpäevas või
- Tsefatoksiim 3-8 g päevas 3-4 süstina intramuskulaarselt või intravenoosselt või
- Tseftriaksoon 1-2 g päevas üks kord intramuskulaarselt või intravenoosselt.
Äge püelonefriit on haigus, mille põhjustab mittespetsiifiline nakkuslik kahjustus neerustruktuurid (vaagen ja tupp). Haigus esineb ägedalt ja seda iseloomustab kiire levik põletikuline protsess.
Kõige sagedamini püütakse kinni üks neer. Kahepoolne vorm esineb palju harvemini.
See haigus esineb sagedamini lastel ja täiskasvanud naistel. Vanemas eas levimus väheneb.
Ägeda püelonefriidi osatähtsus struktuuris neerupatoloogia moodustab kuni 15%. Raseduse ajal arenedes kujutab haigus endast tõsist ohtu.
Mis põhjustab ägedat neerupõletikku?
Püelokalitseaalse süsteemi põletikku põhjustavad patogeensed mikroorganismid. Need on pärit väliskeskkonnast või esinevad kroonilistes ravimata koldes inimese sees (kaariesed hambad, tonsilliit, põsekoopapõletik, krooniline adnexiit).
Nakatumise võimalus suureneb selliste haiguste korral nagu sarlakid, difteeria ja kõhutüüfus.
Kõige levinumad patogeenid on:
- coli - määratakse 86% -l patsientidest;
- enterokokid - sagedamini külvatakse haigetele lastele;
- Proteus - peetakse "kive moodustavaks" mikroorganismiks, kuna see suudab uriini leelistada, kahjustada epiteeli ja seda leidub;
- stafülokokid - sepsisega patsientidel esile tõusma;
- Pseudomonas aeruginosa – satub uriini, kui instrumentaalne uuring, kirurgilised sekkumised;
- Klebsiella
Kaasaegsed uurimismeetodid on võimaldanud tuvastada patogeenide kooslusi.
Vähem levinud põletikuallikad on:
- viirused,
- seened,
- mükoplasma.
Viiruslik neerupõletik on tüüpiline lapsepõlvele. Sagedus langeb kokku epideemiliste gripipuhangutega. Viiendal päeval ilmub tavaliselt soolefloora.
1/10 patsientidest ei ole patogeeni võimalik tuvastada. Põhjus selgus kasutades mikrobioloogilised uuringud. Selgus, et patogeensed mikroorganismidõppinud kohanema antibiootikumidega mitte kergelt, kuid nad muudavad oma välimus ja kuju (kaotada kest), mida on raske tuvastada ainult siis, kui see asetatakse soodsatesse tingimustesse.
Sama probleem seletab mikroorganismide säilimist ravi ajal ja ägeda püelonefriidi üleminekut kroonilisele korduvale vormile.
Püelonefriidi teket soodustavad tegurid
Arenguks äge põletik Mikroorganismidest üksi ei piisa. Olulise vähenemisega tekivad soodsad tingimused kaitsefunktsioonid(immuunsus), kui keha ei suuda infektsiooniga võidelda.
Seda olukorda hõlbustavad:
- diabeet;
- mis tahes pikaajalised kroonilised põletikulised haigused;
- kannatanud stressi all;
- kirurgiline sekkumine;
- Rasedus.
Häired on olulised kohalik immuunsus kui on rikutud uriini läbimist kuseteede kaudu.
Uriinipeetus põhjustab stagnatsiooni, põhjustab refluksi (pöördrefluksi) mehhanismi trakti kõrgematesse osadesse, seega siseneb infektsioon põie kaudu vaagnasse.
Soodustavad tegurid on:
- neerude, kusejuhade, põie kaasasündinud anomaaliad;
- kuseteede ja neerude vigastused;
- urolitiaasi haigus;
- eesnäärme adenoom meestel;
- põie või kusiti ahenemine või kokkusurumine;
- naiste kroonilised günekoloogilised haigused.
Kas on seos soo ja vanusega?
On huvitav kontseptsioon haiguse sõltuvusest soost ja vanusest. Ta eristab kolme peamist perioodi:
- Esimene on alla 3-aastaste laste esinemissagedus, tüdrukud põevad püelonefriiti 10 korda sagedamini kui poisid. See on seotud anatoomilised omadused ja neurogeenset tüüpi põie düsfunktsioon. Kursus on tavaliselt salajane (latentse), kliinik avaldub noorukieas ja raseduse ajal.
- Teine sisaldab vanuseperiood vanuses 18–30 aastat haigestuvad naised 7 korda sagedamini. Defloratsiooni põhjused, äge püelonefriit raseduse ajal ja pärast sünnitust, põletiku või kasvaja esinemine günekoloogilised haigused. Siin mängib rolli östrogeeni taseme tõus. Hormoonid põhjustavad püelokalitseaalse süsteemi, kusejuhade, põie tooni rikkumist.
- Kolmandaks – esinemissagedus puudutab peamiselt eakaid mehi krooniline patoloogia eesnääre, urolitiaas. Peamised neist on stagnatsioon.
Kuidas haigus areneb
Kõige parem on mõista probleemi, mis on äge püelonefriit, võttes arvesse haiguse patogeneesi.
Neerukude nakatumine toimub järgmistel viisidel:
- nakkuse levik kaugematest fookustest vere kaudu (hematogeenselt);
- refluks allosadest uriini stagnatsiooni ajal (urogeenne);
- kokkupuutel naaberorganitest, fistulite moodustumise ajal, kirurgilised sekkumised.
Kui mikroorganismid sisenevad aferentse arteriga glomerulitesse, hävitavad nad basaalmembraani ja tungivad tuubulitesse ja tuppidesse.
Osalemine pole välistatud lümfisooned, mis koguvad lümfi kõhuorganitest, vaagnast ja tagavad väljavoolu neerudest. Kuid see mehhanism on oluline ainult venoosse ja lümfi stagnatsiooni korral, kuna lümfi liikumine ei ole suunatud neerudesse, vaid sealt välja.
Mikroorganismide patogeense toime määrab nende võime "kinnituda". epiteelirakud vooderdab kuseteede sisepinda (adhesioon).
Patogeensel mikroobil on ripsmelised moodustised (fimbriae), mis võimaldavad tal usaldusväärselt seinal püsida ning liikuda läbi põie ja kusejuhade.
Neerupõletiku etapid
Põletikuline protsess kulgeb kahes etapis iseseisvalt morfoloogilised muutused. Mõned autorid võrdsustavad neid haiguse vormidega.
Seroosne põletik või seroosne püelonefriit - mõjutab neerude interstitsiaalset kude. Infiltraadid moodustuvad anumate ümber. Neer suureneb, tekib turse. Visuaalselt on sellel tumepunane värv. Kui tihe kiuline kapsel lõigatakse, ulatub kude väljapoole.
Iseloomulik on väikeste kahjustuste vaheldumine muutumatu koega. Turse surub kokku neerutuubulid. Sageli levib põletik perinefrilisse koesse (paranefriit).
Ägeda püelonefriidi õigeaegne ravi selles etapis võimaldab saavutada täielik taastumine neerustruktuurid ja patsiendi taastumine.
Mädane põletik on levimuse ja tagajärgede poolest raskem.
Tavapärane on eristada 3 morfoloogilist alamliiki:
- pustuloosne püelonefriit, teine termin on "apostemaatiline";
- karbunkel - isoleeritud põletikuline moodustis, kõige sagedamini kortikaalses kihis, seda nimetatakse ka "üksikuks";
- abstsess - mädane põletik koos neerukoe sulamisega ja õõnsuse moodustumisega.
Kui infektsioon tungib urogeenselt, on vaagnaõõne ja tuppkeste laienemine, nende hüperemia, mädane eritis luumenis. Võimalik on püramiidsete papillide nekroos. Mädakollete ühinemise tõttu hävivad püramiidid. Ajukoor osaleb põletikes: sellesse tekivad väikesed pustulid.
Hematogeenset levikut iseloomustab paljude erineva suurusega pustulite moodustumine esmalt ajukoores ja seejärel medullasse liikumine. Alustades interstitsiaalsest koest, liiguvad nad väga kiiresti tuubulitesse ja glomerulitesse.
Pustulid näevad välja nagu väikesed üksikud moodustised või kogunevad rühmadesse
Kapsli eemaldamisel avanevad pindmised pustulid. Neer suureneb märkimisväärselt turse tõttu ja sellel on tume Burgundia värv. Tupplehed ja vaagen on vähem muutunud kui urogeense infektsiooni korral.
Ühinevad väikesed abstsessid moodustavad üksiku abstsessi. Karbunkel ulatub suuruseni kuni kana muna. See võib areneda väikeste pustulite taustal. Tavaliselt moodustub ühes neerus. Uroloogias näitab statistika ainult 5% kahepoolse protsessi juhtudest. Perinefrilisele (perinefrilisele) koele levimine põhjustab mädase paranefriidi teket.
Mädase protsessi käigus mõjutavad muutused peamisi neerustruktuure:
- torukesed ja kogumiskanalid on laienenud;
- leukotsüütide infiltraadid on üsna massilised.
Mädase staadiumi ravimine on palju keerulisem. Tulemuseks on armkoe teke mädakollete kohas. Aga sest fokaalne olemus neer ei vähene.
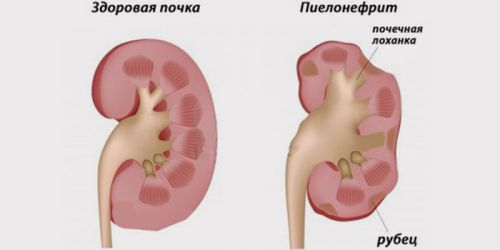
Tõsi neerukude sureb armi tekkekohas
Kliiniline klassifikatsioon
Päritolu järgi jaguneb äge püelonefriit järgmisteks osadeks:
- esmane - tekib siis, kui neerud on täiesti terved, infektsioon tekib hematogeenselt;
- sekundaarne - tingimata eelneb mis tahes neerude, kuseteede haigus, mida täheldatakse meeste eesnäärme adenoomi taustal, neerude või kusejuhade anomaaliad. lapsepõlves, urolitiaas, raseduse ajal.
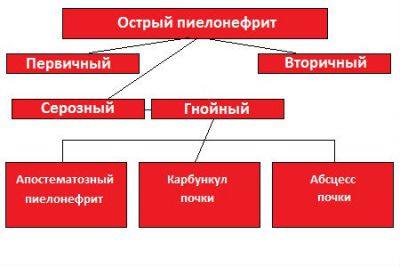
Üldklassifikatsioonis võetakse arvesse kliinilisi ja morfoloogilisi tunnuseid
Sekundaarse püelonefriidi korral mängib põletiku tekkes olulist rolli uriini stagnatsioon ja refluksi mehhanism.
Sõltuvalt kahjustatud neerude arvust on:
- ühepoolne püelonefriit (paremale või vasakule);
- kahepoolne
Kuseteede läbilaskvuse järgi:
- äge mitteobstruktiivne püelonefriit (kui uriini väljavoolu ei takistata);
- obstruktiivne - esineb kive, kusejuhi kaasasündinud torsioon, kasvaja.
Kuidas eriline liik Klassifikatsioon tuvastab ägeda rasedusaegse püelonefriidi. See raskendab rasedust kuni 10% naistest, kõige sagedamini esineb see teisel ja kolmandal III trimestril. Haigus on ohtlik mitte ainult emale, vaid ka lootele.
Sümptomid
Ägeda püelonefriidi sümptomid sõltuvad haiguse vormist ja staadiumist.
Sõltuvalt sellest, kliiniline kulg Eristatakse järgmisi valikuid:
- äge - haigusel on pilt üldisest sepsisest, kohalikke ilminguid peaaegu pole ja see on äärmiselt raske;
- äge - väljendunud kohalikud sümptomid raske joobeseisundi taustal, kõrge palavik, külmavärinad;
- alaäge (fokaalne) - ägeda püelonefriidi peamised sümptomid on kohalikud ilmingud ja üldine joobeseisund on kerge;
- latentne – nii lokaalne kui üldised märgid haigused on siiski võimalikud ohtlikud tagajärjed tulevikus.
Klassikalised märgid on:
- algab külmavärinad, temperatuur tõuseb kõrgele numbrile;
- alaseljavalu koos parempoolse püelonefriidiga - paremal, vasakpoolse lokaliseerimise korral - vasakul;
- düsuurilised nähtused - hõlmavad sagedast urineerimist, valesid valulikke tung, krambid.
Vaatleme ägeda püelonefriidi sümptomeid sõltuvalt kahjustuse olemusest.
Primaarse põletiku ajal
Ägeda püelonefriidi nähud ilmnevad tavaliselt kahe nädala kuni kuu jooksul pärast nakatumist. nakkushaigus. See võib olla kurguvalu, mastiit, furunkuloos nahal, osteomüeliit ja teised.
Infektsiooni hematogeenne levikutee on väljendunud üldised sümptomid. Patsiendid kurdavad:
- külmavärinad;
- peavalu;
- tugev higistamine;
- püsiva iseloomuga tuim valu alaseljas, mis ulatub hüpohondriumisse;
- valu jäsemete ja liigeste lihastes;
- iiveldus, oksendamine.
Väikestel lastel, va kõrge temperatuur, võivad ilmneda meningeaalmembraanide ärritusnähud ja üldine agitatsioon.

Peavalu on põhjustatud keha raskest mürgistusest
Kehatemperatuur tõuseb 40 kraadini, seejärel langeb 37,5-ni. Selliseid vibratsioone nimetatakse hektiliseks.
Primaarse põletiku korral ei ole düsuurilised nähtused tüüpilised, kuid tähelepanu pööratakse vähesele uriinikogusele, mis on tingitud rohkest higistamisest.
Mädase vormi raskusaste on palju rohkem väljendunud kui seroosne vorm. Külmavärinad on hämmastavad, järsud temperatuurikõikumised esinevad mitu korda päevas ja on patsiendile valusad. Iga tõus on seotud uute pustulite moodustumisega neerudes või nende ühinemisega abstsessiks.
Kohalikud sümptomid võivad esineda erineval määral.
Alles 2–3 päeva pärast ilmneb selge lokaliseerimine valu sündroom. Võimalik on kiiritus hüpohondriumile ja kubemepiirkonnale. Patsiendid märgivad köhimise, jalgade liikumise ja öösel sagenemist.
Mõnel patsiendil ilmneb tüüpiline valu hilja. Arst kontrollib Pasternatsky sümptomit (koputades alaseljale), palpeerib kõhtu. Sümptom on tavaliselt positiivne, kõhulihased on põletiku küljel pinges.
Äge püelonefriit viiruslik etioloogia mida iseloomustab kalduvus veritseda neerudest ja põie siseseinast.
Esialgset alaseljavalu ei ole teatud laadi, levib üle kõhupiirkonna
Sekundaarse põletikuga
Kohalikud ilmingud on esikohal, üldine joobeseisund on vähem väljendunud. Peamine nakkustee on urogeenne kuseteede aluseks olevatest organitest.
Kui uriini väljavoolul on kive, siis haiguse arengule eelnevad rünnakud neerukoolikud. Pärast neid halveneb tervislik seisund oluliselt, temperatuur tõuseb 39 kraadini. Patsiendid kurdavad:
- pidev valu alaseljas;
- janu;
- üldine nõrkus;
- peavalu;
- südamelöögid;
- düsuurilised nähtused.
Lastel on võimalikud äkilised temperatuuri hüpped.
Arsti uurimisel on Pasternatsky sümptom märkimisväärselt väljendunud, kõhu küljelt täheldatakse kaitsvat lihaspinget. Mittetäielikel inimestel saate palpeerida valulikku neeru.
Millistele laboratoorsetele näitajatele peaksite tähelepanu pöörama?
Ägeda püelonefriidi korral tuvastatakse vereanalüüsis kõrge leukotsütoos koos valemi nihkega vasakule, järsult kiirenenud ESR (40–80 mm / h). Kuid tuleb märkida, et nõrgenenud immuunsüsteemiga patsientidel võivad need muutused olla mõõdukad.
Kolmandikul patsientidest esineb neerude filtreerimisfunktsiooni kahjustus koos jääklämmastiku ja kreatiniini sisalduse suurenemisega veres.
Kell raske kurss mürgistuse tõttu tekib hepatorenaalne sündroom (samaaegne maksakahjustus). Seetõttu muutuvad patsiendi nahk ja kõvakesta kollasemaks ning valgusisaldus veres väheneb.
IN üldine analüüs Uriini määravad:
- leukotsüütide ja bakterite arvu suurenemine;
- valk;
- punased verelibled.
Sel juhul katavad leukotsüüdid kogu vaatevälja või paiknevad klastrites. Kui kahjustus on ühepoolne ja uriini väljavool on kivi poolt blokeeritud, on leukotsüüdid normi piires.
Tavaliselt on punaseid vereliblesid vähe, kuid nekrootiliste muutuste, arvutusliku püelonefriidi korral ilmnevad need, mis viitab neerude ja kusejuhade kudede hävimisele.
Rasketel juhtudel on uriinis nähtavad graanulid ja vahajad.
Bakteriuurial on diagnostiline väärtus, kui indikaator on vähemalt 50–100 tuhat mikroorganismi milliliitris uriinis.
Muud diagnostikameetodid
Nende sümptomitega patsient tuleb hospitaliseerida. Olenevalt sümptomite tõsidusest võidakse ta suunata ravi- või uroloogiaosakonda. Diagnoosi vormistamine eeldab haiguse vormi ja staadiumi näitamist. Lisaks laboratoorsetele meetoditele vere ja uriini analüüsimiseks kasutatakse haiglates riist- ja instrumentaalmeetodeid.
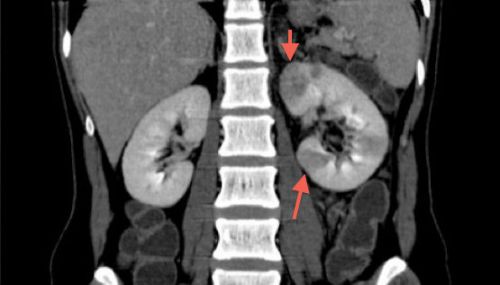
Näidatud on selge pilt ägedast püelonefriidist tingitud muutustest vasakpoolses neerus
Tavalisel röntgenpildil ja ultraheliuuring saab tuvastada:
- neerude suurenemine;
- kuju muutumine;
- kivide olemasolu, nende asukoht;
- neeru parenhüümi hävitamise aste.
Ekskretoorne urograafia viiakse läbi kontrastaine süstimisega veeni. See paljastab:
- viivitus kontrastaine vabanemisel haige neerust;
- näitab selgemalt kivide varje;
- arenguanomaaliad;
- tasside ja vaagna deformatsioon.
Skaneerimine keskendub neerustruktuuride tihedusele ja radioisotoopide kasutuselevõtu kaudu võimaldab see näha kudedes düsfunktsionaalseid kahjustusi.
Endoskoopiline uurimine tsüstoskoobiga on põletikulise protsessi aktiveerumise ja leviku tõttu lubatud väga harva. Tavaliselt kasutatakse seda planeerimisel kirurgiline sekkumine, kateteriseerimiseks ja uriiniproovide võtmiseks igast neerust eraldi.
Diferentsiaaldiagnoos
Diferentsiaaldiagnostika viiakse läbi sarnaste haigustega kliiniline pilt. Seda võib olla raske teha haiguse esimestel päevadel, kui düsuurilised ilmingud ei avaldu. Mädase vormi korral koos abstsessi lokaliseerimisega neeru esipinnal on protsessi kaasatud kõhukelme, tekivad peritoniidi sümptomid.
On oluline, et arst välistaks:
- pimesoolepõletik;
- äge koletsüstiit;
- pankreatiit;
- perforeeritud maohaavand;
- tüüfus ja kõhutüüfus;
- meningiit;
- sepsis.
Raseduse ajal tuleb raseduspüelonefriiti eristada:
- viirusnakkus;
- toksoplasmoos;
- kopsude ja bronhide põletik;
- platsenta eraldumine.
Varjatud kulgemise korral on püelonefriidi ja glomerulonefriidi erinevusi raske kindlaks teha.
Otsustavad näitajad saadakse vere uurimisel ensüümide suhtes, valusümptomite võrdlemisel analüüside, ultraheliandmetega.
Ravi haiglas
Ägeda püelonefriidi ravi taktika erineb sõltuvalt põletikulise protsessi vormist. Tuleks kaaluda:
- režiim;
- dieettoidu valik ägeda püelonefriidi korral;
- antibakteriaalsete ainete sihipärane toime;
- joobeseisundi leevendamise vajadus;
- immuunsüsteemi stimuleerimine;
- meetmed uriini eritumise häirete kõrvaldamiseks.
Voodipuhkuse kestus sõltub patsiendi seisundist ja tüsistuste puudumisest. Haiglas osutavad õendusabi jaoskonnaõed. Spetsialiseerunud osakonnas on nad koolitatud ja neil on selle kohta vajalik teave dieettoitumine, analüüside kogumise ja diagnostilisteks protseduurideks ettevalmistamise reeglid.
Nende ülesannete hulka kuulub arsti saatmine ringidel, aruandlus ravi edenemisest ja patsiendi temperatuuri muutustest.
Dieedi nõuded
Ägeda püelonefriidi dieet põhineb:
- piisav valkude, rasvade ja süsivesikute sisaldus;
- täiskasvanu päevase kalorikoguse järgimine kuni 2,5 tuhat kcal;
- kergesti seeditavate toitude eelised;
- piisavalt vedelikku ja soola.
- värsked mahlad;
- kibuvitsamarjade keetmine;
- roheline tee;
- kompott;
- tarretis;
- mineraalvesi;
- jõhvikamahl.
Võite süüa piimatooteid (kodujuust, keefir, hapukoor), teravilja, keedetud liha, puu- ja köögivilju.
- vürtsikad maitseained;
- rikkad puljongid;
- alkohol;
- konserveeritud toidud;
- praetud toidud.
Primaarse põletiku ravi
Nakkuslike patogeenide mõjutamiseks määratakse ravimid koos lai valik tegevus või sihtimine (pärast tundlikkuse määramist).
Kasutatud antibiootikumid:
- aminoglükosiidid (gentamütsiin);
- tsefalosporiini seeria (tsefuroksiim, tsefiksiim, tsefakloor);
- fluorokinoloonid (norfloksatsiin, tsiprofloksatsiin, ofloksatsiin).
Rasketel juhtudel on vaja ravimeid asendada, kombinatsioone välja kirjutada.
Muud põletikuvastased ravimid:
- Sulfoonamiidravimitest on kõige vastuvõetavamad: Biseptool, Urosulfaan, Sulfadimetoksiin.
- Nitrofuraani seeria ravimid (Furagin, Furadonin).
- Nitroksoliini derivaadid - 5-NOC.
- Nalidiksiinhappe preparaadid (Nevigramone, Gramurin).
Kell seenhaigus kasutage Levorin, Nystatin.
Ravikuuri kestus peaks olema vähemalt 1,5 kuud.
Mürgistuse eemaldamiseks süstitakse intravenoosselt Hemodezi, Poliglukini lahust.
Immuunsuse taastamiseks on näidustatud vitamiinid B, C, PP ja P. Allergilise toime leevendamiseks on mõnikord ette nähtud antihistamiinikumid.
Moodustunud pustuloosse püelonefriidi ja tulemuste puudumisega konservatiivne ravi viia läbi neerukapsli kaudu abstsessi kirurgiline avamine. Mõnikord on vaja eemaldada osa neerust või kogu organ.
Sekundaarse põletiku ravi
Uriini väljavoolu taastamiseks ja eemaldamiseks stagnatsioon kivide eemaldamine toimub kusejuha kateteriseerimisega või kirurgiliselt. Drenaaž võimaldab taastada väljavoolu neeruvaagnast. Sellisel juhul saab patsient intensiivset antibakteriaalset ravi.
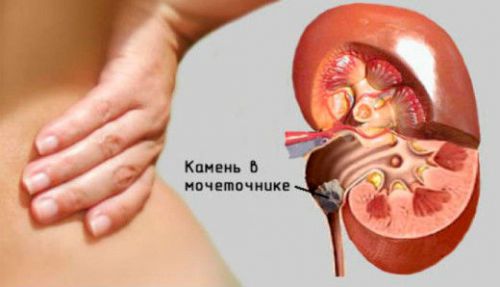
Kui uriini väljavoolu rikkumine ja sellele järgnev neerupõletik on põhjustatud kivist, tuleb see eemaldada ainult kirurgiliselt
Tavaliselt täheldatakse valu ja temperatuuri tõhusat vähenemist.
Ülejäänud ravimid määratakse samal põhimõttel nagu esmases protsessis.
Ravimite efektiivsust kontrollitakse iganädalase paagifloora testiga.
Sagedased tüsistused
Arvestatakse ägeda püelonefriidi tüsistusi:
- haiguse üleminek krooniliseks vormiks;
- paranefriidi esinemine;
- subfreenilise abstsessi moodustumine;
- bakteriemiline šokk;
- sümptomaatiline neeru hüpertensioon;
- krooniline neerupuudulikkus;
- urolitiaas;
- püonefroos - massiivne mädane põletik koos neerukoe sulamisega;
- hepatorenaalne sündroom.
Haiguse prognoos
Varajane äratundmine ja täieliku ravi alustamine võib viia 60% ägeda püelonefriidiga patsientidest täieliku paranemiseni. Pikaajalise ebapiisava ravi korral on võimalik muutuda krooniliseks protsessiks koos järgnevate retsidiividega kaasnevad haigused neerud, keeldumine probleemi kiirest lahendamisest.
Kaasaegsed diagnostika- ja ravivõimalused võimaldavad enamikul patsientidel säästa terved neerud. Kõik püelonefriidiga sarnased ilmingud nõuavad kiiret arstiabi.
