Kuidas smad välja näeb? SMAD haiguste tuvastamiseks ja täpse ravi määramiseks
Sisu
Lühend ABPM meditsiinis tähistab 24-tunnist jälgimist (monitooringut) vererõhk. See on üks kõige täpsemaid meetodeid hüpertensiooni diagnoosimiseks. Lisaks aitab selline jälgimine hinnata sihtorganite talitlushäireid, mis on esimesed kõrge vererõhu all.
Mis on 24-tunnine vererõhu jälgimine?
See on funktsionaaldiagnostika meetod, mis seisneb korduvas vererõhu (BP) mõõtmises ühe päeva jooksul spetsiaalse seadmega. Jälgimine, erinevalt ühekordsest mõõtmisest, aitab hinnata hüpertensiooni või hüpotensiooni astet. Protseduuri tulemuste põhjal analüüsib arst rõhu dünaamikat päeval ja öösel:
- kui vererõhk on kõrge või madal;
- Millise tegevuse ajal ja kui palju patsiendi vererõhk tõuseb või langeb?
- kuidas vererõhk öösel muutub.
Kui arteriaalne hüpertensioon leiab kinnitust, saab spetsialist igapäevaste seireandmete põhjal teha järelduse selle haiguse ohtlikkuse kohta konkreetsele patsiendile. Selline diagnostika on vajalik ka kõrge või madala vererõhuga inimeste vastuvõetava kehalise aktiivsuse taseme määramiseks. Patsientidele, kellel on juba diagnoositud arteriaalne hüpertensioon, määratakse antihüpertensiivsete ravimitega ravi efektiivsuse kindlakstegemiseks ööpäevaringne jälgimine.
Meetodi eelised ja puudused
24-tunnisel vererõhu jälgimisel on rohkem eeliseid kui puudusi. Väheste puuduste hulgas on ebamugavus patsiendi jaoks. See on tingitud asjaolust, et inimene peab kõndima terve päeva ja öö spetsiaalse seadmega ja mansetiga käel, mis perioodiliselt õhku üles pumpab. Paljud patsiendid kurdavad, et seade häirib öösel und. Muud protseduuri puudused:
- suutmatus käsivart küünarnukist täielikult painutada, kuna mansett on kinnitatud veidi kõrgemale küünarliiges;
- seadmest tulenevad raskused tavaliste majapidamistööde tegemisel;
- suutmatus ühe päeva jooksul duši all käia, kuna seade ei saa olla märg;
- võimalik allergia, mähkmelööve või mansetialune lööve.
Kuna igapäevane jälgimine on oluline diagnostiline protseduur, on kõik ülaltoodud ebamugavused talutavad. Selle tehnika eelised:
- võime tuvastada vähimatki vererõhu kõikumisi erinevatel patsientidel, sealhulgas valge kitli sündroomiga inimestel;
- võime tuvastada vererõhu tõusu või langust patsientidel, kellel ei ole manustamise ajal võimalik tuvastada kõrvalekaldeid normist;
- mitteinvasiivne;
- madal tööjõu intensiivsus;
- laialt levinud;
- juurdepääsetavus enamikule elanikkonnast.
Protseduuri näidustused
Kuna vererõhku mõõdetakse igapäevase jälgimise käigus, on selle peamiseks näidustuseks esmane diagnoos. hüpertensioon. See protseduur aitab jälgida patsientide ravi, kellel on juba kinnitatud hüpertensiooni diagnoos. ABPM-il on mitmeid muid näidustusi:
- kaebused müra või kohina kohta kõrvades;
- kiire väsimus;
- sagedased peavalud;
- hüpertensiooni ja preeklampsia kahtlusega rasedate uurimine vahetult enne sünnitust haiglas;
- uneapnoe sündroom;
- nägemise vähenemine;
- pearinglus;
- kinnised kõrvad;
- vedurijuhtide ja mõnede teiste inimeste kutsesobivuse kinnitus;
- sobivuse kinnitus sõjaväeteenistus ajateenijad, kelle ajateenistusse sobivuses on kahtlusi.
Viimasel juhul ei ole ABPM nii tõhus, kuna paljud noored püüavad tulemusi võttes moonutada suured annused kofeiin, nikotiin (sigaretid) ja isegi alkohol. Täielikum pilt südame-veresoonkonna süsteemi toimimisest võimaldab teil hankida Holteri EKG jälgimine. Sellise diagnostika abil salvestab seade EKG-d pidevalt kogu päeva jooksul. Seda tüüpi jälgimine aitab tuvastada seost vererõhu ja häirehoogude vahel. südamerütm. Näidustused selliseks uuringuks:
- südame "kahjumine";
- südame löögisageduse tõus puhkeolekus või teatud asjaoludel (treeningu, söömise või tugevaid emotsioone);
- cardialgia – põletustunne või vajutades valu südames või rinnaku taga;
- pearinglus või minestamine ilma mõjuva põhjuseta;
- õhupuudus, köha, õhupuuduse tunne, kui need ei ole seotud haigustega hingamissüsteem;
- arteriaalne hüpertensioon;
- kodade virvendusarütmia;
- diabeet;
- südame defektid;
- müokardiinfarkti ajalugu;
- südame isheemiatõve valutu vorm;
- nõrkuse kahtlus siinusõlm;
- Prinzmetali stenokardia;
- hüpertroofiline kardiomüopaatia.
Uurimistöö läbiviimise reeglid
24-tunnise vererõhu jälgimise tulemuste usaldusväärsuse tagamiseks peab patsient järgima mitmeid reegleid. Veeprotseduurid, välja arvatud hommikune pesemine, tuleb välja jätta, kuna seadet ei saa niisutada. Muud soovitused jälgimiseks:
- Veenduge, et mansett asuks küünarnuki kõvera kohal umbes kahe sõrme laiuselt.
- Vältige liigutusi, mis suruksid mansetti seadmega ühendavad torud kokku.
- Kui ilmnevad seadme rikke märgid, pöörduge arsti poole.
- Vältige kohti, kus on allikad elektromagnetiline kiirgus.
- Lõdvestage käsi, kui seade hakkab mansetti õhku pumpama (vererõhu mõõtmise algust ja lõppu näitab signaal).
Ettevalmistus
Igapäevaseks jälgimiseks ei pea inimene järgima erilisi ettevalmistusreegleid. Elurütm peaks jääma tuttavaks, et arst saaks aru, kuidas patsiendi vererõhk tema tavategevuse käigus muutub. Füüsilist ja psühho-emotsionaalset stressi pole vaja piirata. Uuringu ettevalmistamiseks on veel mitmeid soovitusi:
- Päev enne jälgimist lõpetage ravimite võtmine, kui arst seda nõuab.
- Läbivaatuse päeval kandke õhukest pikkade varrukatega T-särki, et vältida mansetialuse naha higistamist.
- Päev enne uuringut ja päeval lõpetage alkoholi joomine ja jõusaalis käimine.
Seadme ettevalmistamise igapäevaseks jälgimiseks teostab arst. Spetsialist, ühendades seadme arvutiga, programmeerib selle vastavalt patsiendi individuaalsetele parameetritele ja määrab seadme töörežiimi. Seejärel teeb arst veel mitu ettevalmistavat protseduuri:
- kontrollib seadme toiteallikat kogu seireperioodi jooksul;
- mõõdab patsiendi küünarvarre ümbermõõtu, et valida optimaalne manseti suurus;
- fikseerib selle paremakäelistele vasaku käe küünarvarrele ja vasakukäelistele paremale käele.

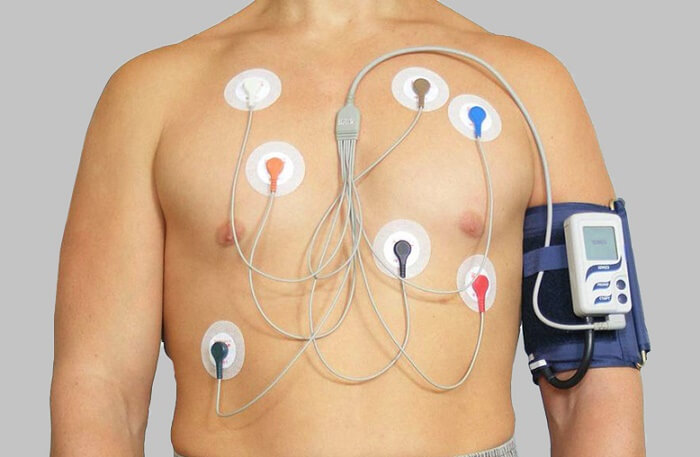
Kuidas ABPM töötab
Igapäevane vererõhu jälgimine toimub spetsiaalse seadme abil. Selle kaal on umbes 300 g, seega ei tekita seade erilist ebamugavust. Seade koosneb mitmest olulisest osast, mis omavahel suhtlevad:
- mansetid, mis asetsevad küünarnuki kohal;
- õhukesed torud, mis ühendavad mansetti ja seadme põhiosa;
- seade, mis pumpab õhku mansetti;
- spetsiaalne seade teabe salvestamiseks.
Kui tehakse Holteri uuring, kinnitatakse patsiendi rinnale veel mitu elektroodi. Nad registreerivad kardiogrammi. Aparaadi ööpäevaseks vererõhu jälgimiseks paigaldab arst vastuvõtul, kuid esmalt mõõdetakse vererõhku tavalise tonomeetriga. Seadme mansett on kinnitatud küünarnuki külge. Seadme põhiosa asetatakse ümbrisesse rakmete peale, mis riputatakse üle õla.
Seadme saab asetada ka vööle või kinnitada otse küünarnuki manseti külge. Kogu vererõhu jälgimise protsess toimub mitme lihtsa sammuna:
- Pärast seadme installimist jätkate oma igapäevast elu tavapärase rutiini kohaselt. Ainus tingimus on see, et peate täitma arsti väljastatud päeviku. See loetleb ajatemplitega kõik tegevused päeva jooksul.
- Iga 15 minuti järel päeval päeval ja öösel iga poole tunni järel mõõdab seade vererõhku. Mõnikord on need intervallid erinevad - kõik sõltub seadme esialgsetest seadistustest. On juhtumeid, kui seade hakkab rõhku mõõtma teist korda järjest. See näitab, et seade ei saanud mõõtmist teha. Põhjuseks on sageli käte pinge või manseti ebapiisav pinge. Viimasel juhul tuleb seda pingutada.
- Ravimitega ravimisel jätkatakse nende võtmist, kui arst ei ole määranud teisiti.
- Enne magamaminekut on parem asetada seade enda kõrvale voodile, padja alla või öökapile.
- Ühe päeva pärast pöördute seadme eemaldamiseks uuesti spetsialisti poole. Arst määrab järgmise konsultatsiooni, kus ta annab töödeldud andmete põhjal tulemused.
ABPM lapsepõlves
Üle 7-aastastele lastele on ette nähtud igapäevane vererõhu jälgimine ja sagedamini tehakse seda Holteri meetodil, s.o. mitte ainult vererõhu mõõtmisega, vaid ka elektrokardiogrammiga (EKG). Uurimismetoodika on sama, mis täiskasvanutel. Ainus hoiatus on see, et lapsele tuleb seadmest ja protseduurist endast täpsemalt rääkida, et ta mõistaks, mida tohib ja mida mitte. Lapsepõlve ABPM-i näidustused:
- madal või kõrge vererõhk;
- südame rütmihäired;
- minestus (ilma põhjuseta teadvusekaotus, mis kestab vähem kui 1 minut).
Memo patsiendile
Igapäevase vererõhu jälgimise tulemused sõltuvad otseselt sellest, kuidas inimene peab arsti poolt välja antud päevikut. See peab registreerima peamised tegevusliigid ja nende kestuse igal kellaajal:
|
Kellaajad |
Mida kirja panna |
|
|
|
Tulemuste dekodeerimine
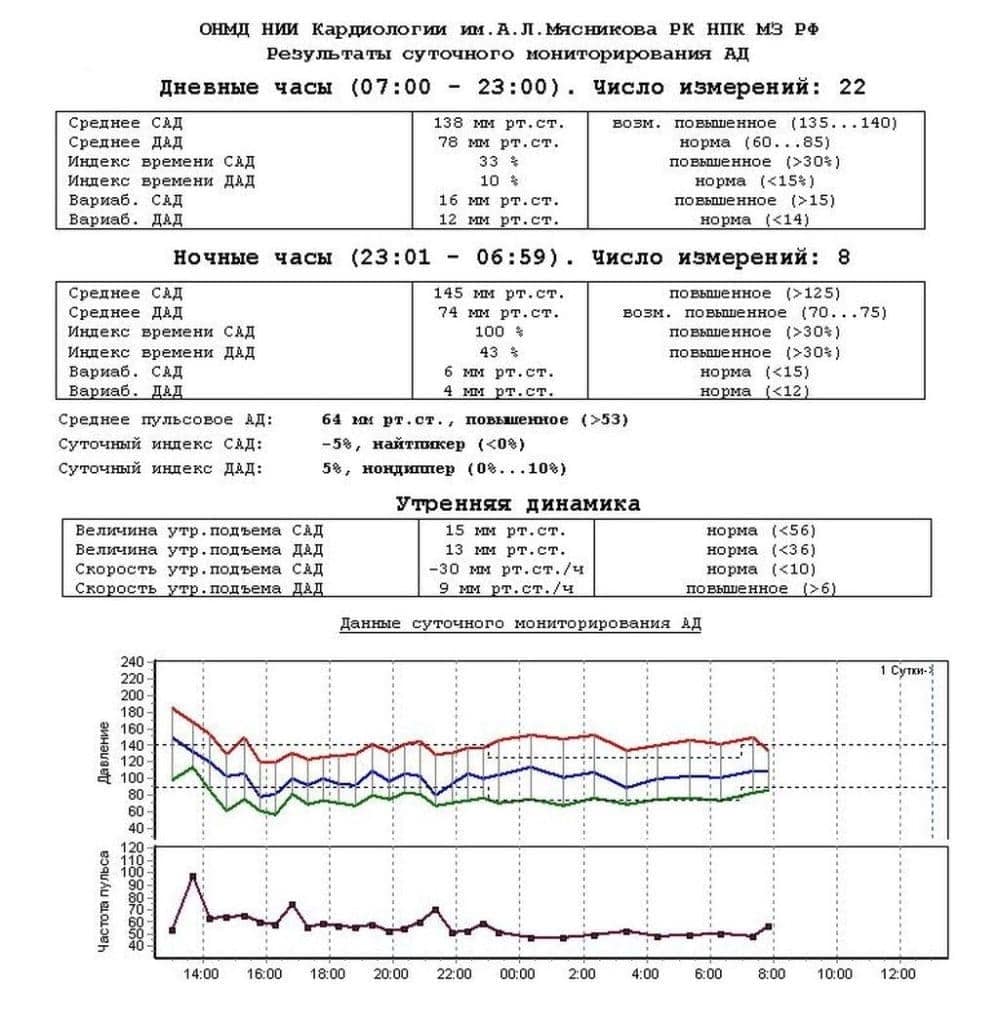
Igapäevane vererõhu jälgimine näitab täielikku pilti süstoolse ja diastoolse rõhu muutustest päeva ja öö jooksul. Pärast dekodeerimist annab arst patsiendile uuringu tulemuse, mis näitab:
- keskmine päevane süstoolne vererõhk;
- keskmine päevane diastoolne vererõhk;
- keskmine öine süstoolne vererõhk;
- keskmine öine diastoolne vererõhk;
- pulsi keskmine vererõhk (see on erinevus süstoolse ja diastoolse vahel);
- ööpäevane rütm;
- süstoolse ja diastoolse vererõhu varieeruvus.
Viimane indikaator peegeldab rõhu kõikumisi keskmise päevakõvera väärtustest. Dekodeerimise hõlbustamiseks koostab arst seadme andmete ja patsiendi päevikust saadud teabe põhjal graafiku. Kõrval vertikaalne telg Märgitakse süstoolse ja diastoolse rõhu väärtused horisontaalsuunas - aeg tundides. Selle tulemusena saadakse kõver, mis peegeldab vererõhu muutusi peaaegu iga tunni järel kogu päeva jooksul. Võrdluspunktides saab arst anda allkirja patsiendi aktiivsusele teatud mõõtmishetkel. Normiks peetakse järgmist:
- Vererõhk on vahemikus 110/70-140/90 mm Hg. Art.
- Pulsirõhk on 30-40 mmHg. Art. (vastuvõetavaks peetakse väärtust kuni 53 mm Hg).
- Süstoolse vererõhu päevaindeks (varieeruvus) on alla 15 mm Hg. Art., Diastoolne - alla 12 mm Hg. Kunst..
- Kõrgem vererõhk hommikul.
- Öine vererõhu langus (keskmised numbrid peaksid olema päevastest väärtustest vähemalt 10% väiksemad).
Suurenenud pulsirõhk võib viidata veresoonte haigustele või kilpnääre. Kui vererõhu langus öösel on ebapiisav, suureneb patsiendil risk müokardiinfarkti, insuldi, vasaku vatsakese hüpertroofia, kroonilise koronaarhaigus süda stenokardiahoogudega. Lisaks näitab see teatud patoloogiate olemasolu kehas:
- feokromotsütoomid;
- suhkurtõbi;
- unetus;
- kroonilised haigused neerud;
- neuroosid.

Vastunäidustused
Kui patsiendi seisund vererõhu jälgimise ajal halveneb, tuleb diagnoos katkestada. Seda ei saa teha, kui süstoolne (ülemine) rõhk ületab 200 mmHg. Art. ABPM-i absoluutsed vastunäidustused hõlmavad ka:
- tüsistused pärast esimest 24-tunnist jälgimisprotseduuri;
- trombotsütopaatia;
- nahahaigused manseti kinnituskohas, nagu samblik, seen või lihtsalt nahakahjustus;
- trombotsütopeenia;
- psüühikahäired, mille puhul patsient on agressiivne või ei suuda enese eest hoolitseda;
- hemorraagiline purpur;
- petehhiaalne lööve;
- ülajäseme vigastus, millele mansett asetatakse.
Hind
Igapäevase vererõhu jälgimise miinusteks on asjaolu, et protseduur viiakse läbi tasu eest. Selle maksumus erineb erinevates kliinikutes, kuid keskmiselt ei ületa 5 tuhat rubla. Näiteid igapäevase jälgimise hindadest:
Video
Viimase kümne aasta jooksul on 24-tunnise vererõhu jälgimise meetod (ABPM) saanud märkimisväärse arengu. Praegu on see meetod teadusuuringutest kaugemale jõudnud ja seda kasutatakse üha enam praktilises tervishoius.
Oleviku eesmärk õppevahend- peegeldavad peamist, kõige enam olulised punktid praktiline töö ABPM süsteemidega.
- Näidustused ABPM-i jaoks
Arteriaalse hüpertensiooni (AH) diagnoosimine
1. Borderline AG.2. "Valge kitli" nähtuse tuvastamine.
3. Sümptomaatilise hüpertensiooni kahtlus.
4. Hüpertensiooniga patsientide uurimine koos koronaararterite haigusega, südamepuudulikkusega, vasaku vatsakese müokardi hüpertroofiaga, veresoonte haigused aju-, süsivesikute ja lipiidide ainevahetuse häired, uneapnoe sündroom.
5. Ebasoodsa pärilikkusega noorte uurimine hüpertensiooni suhtes.
- Arteriaalse hüpotensiooni diagnoosimine
2. Posturaalse ja dünaamilise vererõhu kontrolli häiretega patsientide uurimine.
3. Sünkoop.
- Narkootikumide sekkumise kontroll
2. Farmakoteraapia efektiivsuse ja ohutuse hindamine.
3. Resistentsuse hindamine uimastiravi ja selliste patsientide jaoks optimaalse raviskeemi valimine.
4. Individuaalse vererõhu ööpäevarütmi uurimine uimastiravi kronoterapeutilise režiimi ajal.
| meetod | Eelised | Puudused |
| Auskultatoorne | 1.
Kogu maailmas tunnustatakse seda mitteinvasiivse vererõhu mõõtmise standardina nii diagnostilistel eesmärkidel kui ka ja automaatsete vererõhumõõtjate kontrollimiseks 2. Suurenenud vastupidavus vibratsioonile ja käte liigutustele |
1.
Tundlikkus välismüra suhtes, mikrofoni paigutuse täpsus üle arteri 2. Mansett ja mikrofon peavad olema otseses kontaktis patsiendi nahaga. 3. Vererõhu määramine on raske nõrkade Korotkoffi helide korral, väljendunud "auskultatoorne rike" ja "lõputu toon" |
| Ostsillomeetriline | 1.
Tänu oma mürakoormusele vastupidavusele saab seda kasutada kõrge mürataseme korral 2. Vererõhu indikaatorid ei sõltu peaaegu manseti pöörlemisest käel ja sõltuvad vähe selle liikumisest piki kätt (kui mansett ei ole küünarnukini jõudnud) 3. Vererõhku on võimalik määrata läbi õhuke kangas riided, mis ei mõjuta täpsust |
1. Suhteliselt madal vastupidavus vibratsioonile ja käeliigutustele |
Praegu on teada kolm vererõhu mõõtmise meetodit: invasiivne (otsene), auskultatoorne ja ostsillomeetriline.
Invasiivne (otsene) vererõhu mõõtmise meetod. Toru abil manomeetriga ühendatud nõel või kanüül sisestatakse otse arterisse. Peamine kasutusvaldkond on südamekirurgia. Kliinilistes ja füsioloogilistes katsetes kasutatakse 24-tunnist invasiivset vererõhu jälgimist. Arterisse sisestatud nõel pestakse hepariniseeritud lahusega soolalahus kasutades mikroinfusiooni ja rõhuanduri signaal salvestatakse pidevalt magnetlindile.
Mitteinvasiivsest Praegu kasutatakse kõige laialdasemalt vererõhu mõõtmise auskultatoorseid ja ostsillomeetrilisi meetodeid.
N. S. Korotkovi auskultatiivne meetod. Vererõhu registreerimine toimub Korotkoffi helide määramisel ühe või mitme mikrofoni abil, mis asub abrachialise kohal.
Ostsillomeetriline meetod. Meetod põhineb asjaolul, et kui veri liigub süstoli ajal läbi mansetis oleva arteri kokkusurutud lõigu, tekivad õhurõhu mikropulsatsioonid, mida analüüsides on võimalik saada süstoolse, diastoolse ja keskmise rõhu väärtused. Võnkumise analüüs viiakse läbi spetsiaalsete patenteeritud algoritmide abil. Süstoolne rõhk vastab tavaliselt rõhule mansetis, mille juures toimub võnkumiste amplituudi järsu suurenemine, keskmine - võnkumiste maksimaalne tase ja diastoolne - võnkumiste järsk nõrgenemine.
| Kindel | DMS Advanced Technologies Company, Venemaa | SpaceLabs Medical, USA | Meditech, Ungari | A&D, Jaapan |
| Mudel | MDP-NS-01 | 90207/ 90217 | ABPM-02/M | TM-2421 |
| SBP, mmHg Art. | 60-260 | 70-285/ 60-260 | 0-280 | 61-280 |
| DBP, mmHg Art. | 40-200 | 40-200/ 30-200 | 40-159 | |
| kolmap Vererõhk, mmHg Art. | 50-240 | 60-240/ 40-230 | ||
| Südame löögisagedus / min | 40-180 | 40-180 | 35-200 | |
| Mõõtmismeetod | Ostsillomeetriline või auskultatoorne | Ostsillomeetriline | Ostsillomeetriline | Ostsillomeetriline ja auskultatoorne |
| Automaatne mõõtmisintervall, min | 3 kuni 90 | 6 kuni 120 | 1 kuni 60 | 1 kuni 120 |
| Mõõtmisperioodide arv | 2 | Kuni 12 | Kuni 4 | |
| Ühe mõõtmise kestus, s | 30-120 | 35-50 | 30 — 120 | — |
| Mõõtmiste arv | 150 | 240 | 300 | 300 |
| Maksimaalne rõhk mansetis, mm Hg. Art. | 300 | 300/ 285 | ||
| Salvestussüsteem | Püsiv tegevus | Püsiv tegevus | Püsiv tegevus | Püsiv tegevus |
| Tegevusstandardid | A.A.M.I., B.H.S. | AAMI, BHS, FRG | A.A.M.I., B.H.S. | A.A.M.I., B.H.S. |
| Toiteallikas | 4/3 patareid või 4/3 NiCd AA patareid | 4 patareid või 4 NiCd AA patareid | 4 sisseehitatud NiCd akut | |
| Tarkvara; keel | DOS, Windows; vene keel | DOS, Windows; inglise keel | DOS, Windows; vene keel | S, Windows; Inglise |
| Kaal, g | 360 ilma akudeta | 347/255 koos patareidega | 350 koos patareidega | 390 koos patareidega |
| Standardne seire kestus, h | 24-48 | 24-48 | 24-48 | 24-48 |
| 1 komplekti hind USA dollarites | — | ~ 4500 | ~ 2800 | ~ 3825 |
| Märkus: märk “/” eraldab kahe erineva vererõhuregistraatori mudeli parameetrid | ||||
- Mitteinvasiivse ABPM-i seadmed
Ambulatoorsete ABPM-i kaasaegsete mitteinvasiivsete automaatsete salvestite turg on üsna ulatuslik, see hõlmab nii välismaiseid ettevõtteid kui ka kodumaiseid tootjaid. Kõige levinumad arengud meie riigis on need, mis on esitatud tabelis. 2. Viimastel aastatel on ilmunud seadmed, mis võimaldavad bifunktsionaalset 24-tunnist jälgimist (BP + EKG), näiteks Cardio Tens süsteem Meditechilt, Ungarist. Uusim saavutus 24-tunnise jälgimise vallas on multisensoorne süsteem TM-2425/2025 (A&D Company, Jaapan), mis registreerib lisaks vererõhule ja EKG-le ka temperatuuri päevasel ajal. keskkond, patsiendi kehaasend, kiirendus (patsiendi liikumise kiirendus), analüüsib intervallogrammi.
Üks olulisemaid parameetreid ABPM-i seadme valimisel on vererõhu mõõtmise täpsus.
- ABPM-i metoodilised aspektid
Vererõhuaparaadi ettevalmistamine ja paigaldamine. Enne jälgimise alustamist peate veenduma, et salvestaja toiteallikas (patareid või akud) on ABPM-i läbiviimiseks piisavalt laetud. Näiteks AVRM-02/M süsteem (Meditex, Ungari) võimaldab teil juhtida aku pinget diktofoni ekraanil, kui sisestate seadmesse toiteallikad või kui vajutate pikka aega (10 s) oranži nuppu ).
Pärast seda ühendatakse salvesti spetsiaalse kaabli abil personaalarvutiga ja kasutades arvutiprogramm Salvesti programmeeritakse (initsialiseeritakse). Programmeerimine sisaldab teavet patsiendi kohta, perioodide ja mõõtmisintervallide seadistamist (näiteks: 1. periood 10 kuni 23 tundi, mõõtmiste vaheline intervall 15 minutit; 2. periood 23 kuni 7 tundi, mõõtmiste vaheline intervall 30 minutit), kohalolek või puudumine enne igat helisignaali mõõtmine, samuti vajadus süstoolse, diastoolse vererõhu ja pulsisageduse väärtuste kuvamiseks ekraanile. Tänapäeval on üldiselt aktsepteeritud mõõtmiste vahelised intervallid: päevasel ajal - 10-15 minutit, öösel - 30 minutit.
Pärast salvesti lähtestamist tuleb õige pneumaatilise manseti suuruse valimiseks mõõta patsiendi õlavarre ümbermõõt. Vastavalt WHO soovitustele (1993) peaks täiskasvanutele mõeldud standardmansetil olema 13–15 cm laiune, 30–35 cm pikkune sisemine pneumaatiline kamber, mis katab vähemalt 80% jäseme perimeetrist. Patsientidel, kelle õlavarre ümbermõõt on üle 32 cm, tuleb vererõhu väärtuste ülehindamise vältimiseks kasutada suuremat mansetti. Näiteks SpaceLabs Medicali (USA) vererõhu jälgimissüsteemid on varustatud neljas suuruses mansettidega: 13-20 cm (lapsed), 17-26 cm, 24-32 cm, 32-42 cm ja 38-50 cm.
|
||||||||||||||||||||
|
Suuruse järgi valitud mansett kantakse “paremakäelistele” vasakule käele ja “vasakukäelistele” paremale käele. Arteri märk mansetil peaks langema kokku punktiga, kus a.brachialise pulsatsioon on kõige tugevam, tavaliselt asub see punkt õla distaalses kolmandikus. Kuna mansett võib jälgimise ajal liikuda, mille tulemuseks on moonutatud tulemused, kasutame tavaliselt manseti kinnitamiseks 60 mm läbimõõduga kahepoolseid kleepuvaid kettaid.
Kontroll- (kontrolli)mõõtmised. Patsiendi õlale paigaldatud pneumaatiline mansett ühendatakse spetsiaalse T- või Y-kujulise seadme abil samaaegselt salvesti ja elavhõbeda vererõhumõõtjaga. Tehakse vähemalt neli järjestikust mõõtmist vähemalt kaheminutilise intervalliga. Viimased kolm mõõtmist tehakse keskmise "meditsiinilise" ja "instrumentaalse" vererõhu väärtuste arvutamiseks. Kui erinevused nende keskmiste väärtuste vahel ületavad 5 mmHg. Art. diastoolse vererõhu ja/või 10 mm Hg puhul. süstoolse vererõhu puhul on vaja kontrollida manseti õiget paigaldamist. Kui erinevused püsivad, viiakse mansett teisele käele või kasutatakse teistsuguse vererõhu määramise meetodiga seadet.
Patsiendi juhendamine. Suur väärtus, mida saavutada häid tulemusi minimaalse vigaste mõõtmiste arvuga käitub patsient jälgimise ajal õigesti. Uuringu eesmärki tuleb patsiendile üksikasjalikult selgitada ja paluda järgida alltoodud reegleid.
- Vererõhu mõõtmisel tuleb pneumaatilise mansetiga käsivars piki keha sirutada ja lõdvestuda.
- Intensiivne füüsiline aktiivsus ja liikumine on vererõhu jälgimise päeval välistatud.
- Kui vererõhu mõõtmine algab kõndimise ajal, peate peatuma, langetama käe piki keha ja ootama, kuni mõõtmine on lõppenud.
- Patsiendil ei ole lubatud seadme näitu vaadata, kuna see kutsub esile temas murettekitava reaktsiooni, mis võib viia tulemuste moonutamiseni ja neutraliseerida ABPM-i peamise eelise.
- Öösel peaks patsient magama ja mitte mõtlema salvesti tööle, vastasel juhul on öise vererõhu väärtused ebausaldusväärsed.
- Jälgimise ajal peaks patsient pidama üksikasjalikku päevikut, mis kajastab tema tegevust ja heaolu.
- Töötlemine ja ABPM tulemuste hindamise aluspõhimõtted
Kõik olemasolevad süsteemid vererõhu jälgimiseks tarnitakse tavaliselt spetsiaalse arvutiprogrammiga. See programm võimaldab mitte ainult initsialiseerida vererõhuregistraatorit, vaid ka lugeda ja automaatselt töödelda seiretulemusi ning lisaks väljastada neid trükitud kujul. Allpool vaatleme igapäevase vererõhuprofiili (BPAP) põhinäitajaid, mis tänapäeval on praktiliselt üldtunnustatud.
Keskmised väärtused. Keskmiste väärtuste (süstoolne, diastoolne, keskmine vererõhk ja pulsisagedus) arvutamine on vererõhu jälgimise tulemuste hindamiseks kõige levinum viis. Tavaliselt arvutatakse keskmised väärtused päeva (24 tundi), päeva (ärkvelolekuperiood, näiteks 7 kuni 23 tundi) ja öö (uneperiood, näiteks 23 kuni 7 tundi) kohta. Saadud keskmised väärtused annavad põhiidee konkreetse patsiendi vererõhu tasemest ja neil on suur prognostiline tähtsus, mida on tõestanud arvukad uuringud. Vererõhu jälgimisel saadud keskmiste väärtuste hindamisel kasutatakse teistsuguseid kriteeriume kui traditsiooniliste vererõhumõõtmiste hindamisel. Tabelis 3 esitame J. Staesseni jt saadud keskmiste väärtuste standardid. (1998), mis põhineb riiklike projektide analüüsil ja individuaalsetel ABPM-i uuringutel.
Keskmiste väärtuste muutus ravi ajal on kasutatavate antihüpertensiivsete ravimite efektiivsuse kõige olulisem omadus.
Vererõhu tõusu sagedus (FAP) (rõhukoormus, hüpertensiivne koormus, ajaindeks) - vererõhu mõõtmiste protsent, mis ületab normi ülempiiriks võetud taset (päeval - 140/90, öösel - 120). /80 mm Hg. Art.) koguarv registreerimised. Sellel indikaatoril on mitu nime, mis kajastuvad selle jaotise pealkirjas, kuid meie arvates on kõige edukam nimi "vererõhu tõus seire ajal" (V. M. Gorbunov, 1997).
Tuumaelektrijaama indikaator on tihedalt seotud keskmiste vererõhu väärtustega. Siiski, millal kõrgel tasemel AD see näitaja, lähenedes 100%, kaotab teabe sisu. Sellistel juhtudel arvutatakse PPBP vererõhu ja aja kõvera alune pindala, mis on piiratud 140 mmHg-ga. Art. süstoolse vererõhu ja 90 mm Hg jaoks. Art. diastoolse vererõhu jaoks. Tuumaelektrijaama indikaator täiendab keskmiste vererõhu väärtuste analüüsi ja sellel on sama suur prognostiline tähtsus. Seda saab edukalt kasutada ka antihüpertensiivsete ravimite efektiivsuse hindamisel.
Vererõhu kõikumine. Muutuse määramine hõlmab vererõhu kõrvalekallete hindamist ööpäevase rütmi kõverast. Algoritmides kaasaegsed süsteemid vererõhu jälgimiseks arvutatakse kõige sagedamini lihtsustatud näitaja - standardhälve keskmisest vererõhust (STD) päevase, päevase ja öise perioodi kohta. Selle indikaatori kriitilised väärtused kerge ja mõõduka arteriaalse hüpertensiooniga (AH) patsientidele on toodud tabelis. 4.
Kui patsiendil on vähemalt üks neljast väärtusest üle, siis arvatakse ta suurenenud varieeruvusega inimeste hulka. Suurenenud vererõhu varieeruvus on tavaliselt seotud sihtorgani kahjustusega (LV müokardi hüpertroofia, ateroskleroos unearterid, muutused silmapõhja veresoontes jne).
Vererõhu ööpäevane rütm (tsirkadiaanindeks).Ööpäevase rütmi raskusastme analüüsimiseks arvutatakse tavaliselt öise vererõhu languse aste (NBP). Tabelis 5 on näidatud selle näitaja arvutamise metoodika.
Vererõhu tsirkadiaanrütmi häired on sagedasemad süsivesikute taluvuse häirega patsientidel, I ja II tüüpi suhkurtõvega ilma hüpertensioonita ja hüpertensiooniga patsientidel, normotensiivsetel patsientidel, kellel on ebasoodne hüpertensiooni pärilikkus, sümptomaatilise hüpertensiooniga (feokromotsütoom, neerude hüpertensioon) patsientidel. jne.) .
Kirjanduse andmetel seostatakse ööpäevase rütmi häireid, millega kaasneb vererõhu ebapiisav langus öösel, suurema insuldi esinemissageduse, vasaku vatsakese müokardi hüpertroofia sagedasema tekke ning sagedasema ja raskema mikroalbuminuuriaga. Naistel, kelle vererõhk öösel väheneb piisavalt, on suurem tõenäosus haigestuda koronaartõvesse ja neil on suurem suremus müokardiinfarkti.
Kõiki ülaltoodud ABPM parameetreid kasutatakse nii hüpertensiooni diagnoosimisel kui ka antihüpertensiivse ravi hindamisel. Näiteks kui keskmine päevane DBP ületab pidevalt 90 mm Hg ja RR on üle 50%, saab stabiilse hüpertensiooni kindlalt diagnoosida. Nende näitajate väärtused on 85 mm Hg. Art. ja vastavalt 15-20%, saame rääkida normaalsest vererõhust. Antihüpertensiivse ravi hindamisel on vaja arvesse võtta SBP ja DBP keskmiste väärtuste eripära, kuna need peegeldavad suure hulga mõõtmiste tulemusi ega ole tavaliselt seotud patsiendi ärevusreaktsiooniga. Seetõttu väheneb keskmine DBP väärtus vähemalt 3-5 mmHg võrra. Art. ravi ajal võib viidata olulisele antihüpertensiivsele toimele.
Antihüpertensiivse ravi valimisel tuleb püüda normaliseerida vererõhku nii päeval kui öösel. Sellisel juhul on vaja arvesse võtta võimalust, et mõnedel patsientidel võib öösel tekkida ülemäärane hüpotensioon. Kuid täna puuduvad üheselt mõistetavad kriteeriumid selle seisundi hindamiseks ABPM-i andmete põhjal.
Antihüpertensiivsete ravimite väljakirjutamine ei tohiks normaalse SBP-ga patsientidel põhjustada olulisi nihkeid päevase ja öise vererõhu väärtuste suhtes.
Tõhus antihüpertensiivne ravi viib tavaliselt vererõhu varieeruvuse vähenemiseni. Kui ravi ajal vererõhu kõikumine oluliselt suureneb, tuleb ravitulemust lugeda mitterahuldavaks.
Üks kord päevas välja kirjutatud pikatoimeliste antihüpertensiivsete ravimite toime ühetaolisuse hindamisel saab kasutada minimaalse/piigi koefitsienti – lõpliku ja maksimaalse toime suhet (CE/PE). Selle koefitsiendi arvutamiseks jagatakse enne ravi saavutatud SBP või DBP vähenemise summa esialgse skeemi suhtes samamoodi arvutatud vererõhu languse summaga ravimi toime tipul. Vastavalt FDA juhistele toiduained ja ravimid, USA), peab see suhe olema vähemalt 50%. Madalam EC/PE suhe viitab ravimi ebapiisavale hüpotensiivsele toimele annustevahelise intervalli lõpus või ülemäärasele hüpotensioonile ravimi toime tipul. See nõuab annuse või ravimi manustamise aja kohandamist.
Mis on hüpertensioon või hüpotensioon? Enamik vanemaid inimesi on nende kahe terminiga tuttavad, kuna aeg võtab omajagu. Vanus, ökoloogia, elustiil, halvad harjumused– see kõik jätab tervisele jälje. Näiteks: need haigused hakkasid avalduma noores eas. Inimesed põevad hüpertensiooni juba 35-40-aastaselt. Haigused muutuvad nooremaks ja see sunnib inimesi ravile pöörduma arstiabi. Selleks, et arst saaks diagnoosida vererõhu muutustega seotud haigust, uurib ta patsienti ABPM-i (24-tunnine vererõhu jälgimine) abil. See uuring teostatakse spetsiaalse seadmega, täielikult automatiseeritud.
Meetodi ajalugu
24-tunnine vererõhu jälgimine on protseduur, mis on populaarne juba 1970. aastatest. Seni kasutati igapäevaseks jälgimiseks seadmeid, milles patsient peab ise mansetti õhku pumpama. Õhupumpamine toimus kindlal kellaajal, mida seade meenutas iseloomuliku taimeri helisignaaliga. Püüti toota seadet, mis mõõtis vererõhku, sisestades invasiivselt kateetri õlavarrearterisse, kuid see tehnika ei muutunud populaarseks.
Vererõhu jälgimise seadeAlles 1970. aastatel töötati välja automatiseeritud seade, mis luges miniarvuti abil andmeid patsiendi vererõhu kohta kogu päeva jooksul. See toimib nii päeval kui öösel, võimaldades arstidel näha pilti kõrgest või madalast vererõhust.
Kuidas rõhku mõõdetakse?
Arvesse võetakse ABPM-i kardioloogias asendamatu meetod diagnostika, kuna see aitab arstidel näha vererõhu muutusi erinevate patsiendi koormuste korral. Alustuseks asetatakse patsiendi õla keskmisele kolmandikule mansett, mis vastab vererõhu mõõtmise seadme tavapärasele mansetile. Järgmisena ühendatakse see registriga, osaga, mis vastutab õhuvarustuse eest. Teisel pool on mansett ühendatud anduriga, mis registreerib vererõhku. Kogutud andmed salvestatakse seadme mällu. Kui igapäevane vererõhu jälgimine on lõppenud, saab arst kogutud tulemused ainult arvutisse üle kanda. Pärast tulemuste analüüsi teeb ta järelduse.
Näidustused selle tehnika diagnoosimiseks
ABPM-i kirjed väikseimad muudatused vererõhk, seetõttu soovitavad arstid patsientidel sageli diagnoosimise päevaks päevikut pidada. Päevikusse peaks inimene kirja panema päevased koormused – ärkamisest kuni magamaminekuni. Arst peab mõistma: millise stressi või stressi all patsient tunneb vererõhu langust või tõusu. Igapäevaseks vererõhu jälgimiseks on terve loetelu näidustustest:
- vererõhu kontroll hüpertensiivsetel patsientidel,
- seisundi esmane analüüs,
- antihüpertensiivsete ravimite võtmine,
- diabeet,
- vegetatiivne patoloogia närvisüsteem,
- uneapnoe sündroom,
- diagnostika neile isikutele, kelle vererõhk teatud päeva jooksul tõuseb,
- ABPM-i diagnoosimine peaks olema kohustuslik inimestele, kes kogevad sageli stressi,
- rasedate naiste preeklampsia kahtlus,
- raske hüpertensiooniga raseda naise uurimine enne töö(valimiseks optimaalne meetod kohaletoimetamine),
- ajateenijate vererõhu jälgimine ja tööealise elanikkonna ennetavad uuringud.
Kas on mingeid vastunäidustusi?
Ükskõik kui tõhus vererõhu jälgimine automatiseeritud seadmete abil on, on protseduuril mitmeid vastunäidustusi:
- haigused nahka (seenhaigused, samblikud, ekseem jne),
- petehhiaalne lööve (ilmub minimaalse survega nahale),
- verehaigused (trombotsütopeenia),
- verevalumid, kätevigastused,
- arterite ja käte venoossete veresoonte vaskulaarsed kahjustused,
- vaimuhaigus.
Seadme pikaajaline kandmine võib haiguse kulgu halvendada. Vererõhku tuleb tõsta või langetada alles pärast vererõhu kontrollimist klassikalise tonomeetriga.
Kuidas protseduuriks õigesti valmistuda?
Vererõhu jälgimine ja saadud tulemuste analüüs on kaks omavahel seotud mõistet, mis sõltuvad otseselt patsiendi elustiilist diagnostilise perioodi jooksul. Jälgitav inimene peaks käituma võimalikult loomulikult, nagu tavaelus. Kindlasti ei tasu sellel päeval külastada. Jõusaal või juua alkoholi. Need kaks tegurit võivad põhjustada rõhutõusu.
 Seadme paigaldamine
Seadme paigaldamine Arsti poolt välja kirjutatud ravimeid võite võtta ainult seni, kuni need on märgitud patsiendi päevikusse. ABPM on korduvkasutatav seade, seega on hügieenilistel põhjustel parem kanda õhukest pikkade varrukatega jopet. Rõivaste kangas peaks olema lihtne.
Kui inimene läbib erakliinikus või lihthaiglas ABPM, peab tal kaasas olema:
- pass,
- ambulatoorne kaart,
- arstide arvamused,
- mitmesugused väljavõtted haigusloost,
- paralleeldiagnostika tulemused,
- vabatahtlik tervisekindlustuspoliis (VHI, kui teil on ettevõtte kindlustus),
- hüvitiste saamise õigust tõendavad dokumendid või tõendid.
Mis hind on? Protseduuri läbiviimine Moskva kliinikutes võib varieeruda vahemikus 3000-4000 rubla. Kui räägime kaugematest piirkondadest, võib kulu olla oluliselt väiksem.
Kuidas protseduuri tehakse?
Vererõhu jälgimiseks peab patsient tulema hommikul arsti juurde, et seade paigaldada. Enne kinnitamist mõõdetakse tonomeetriga vererõhku, saab teha elektrokardiogrammi. Kui indikaatorid on normi piires, paigaldavad spetsialistid manseti ja riputavad vööl miniarvuti kujul lugemismehhanismi. Patsiendi mugavuse tagamiseks võib miniarvutit hoida rahakotis. Seda saab riputada vööle või üle õla.
Tähtis! Paremakäelistele riputatakse mansett vasakule käele ja vasakukäelistele vastupidi.
Vajadusel saab patsiendi kehale kinnitada Holteri monitori elektroodid, mis loeb samaaegselt selle päeva südame tööd. Vererõhu mõõtmise monitor töötab pidevalt, pumbates perioodiliselt mansetti õhku.
Kui monitor on paigaldatud, on patsiendil oluline valida miniarvuti jaoks kõige mugavam asukoht. See ei tohiks segada ega olla kokku surutud, näiteks: patsiendi töö eripära tõttu. Sageli on inimestel, kes sõidavad autoga, sõidavad maanteel või veedavad pikka aega istuvas asendis, parem kott miniarvutiga üle õla panna. See ei tohiks kokku tõmbuda, sest sellel on nupud.
Kui inimene tunneb järsk halvenemine heaolu, saab ta vajutada plaanivälise rõhumõõtmise nuppu.
Tähtis! Iga 20-30 minuti järel siseneb mansetti uus osa õhku, nii et sel perioodil on parem käsi alla lasta. Öösel toimub õhupumpamine kord tunnis.
Pärast paigaldamist ei tohi patsient unustada reegleid:
- salvestage kõik päeva jooksul tehtavad tegevused (hommikusöök, lõunasöök, pargis käimine, trepist üles ronimine, magamine, filmi vaatamine jne),
- tähele panna heaolu muutusi minimaalse stressi perioodidel (peavalu, iiveldus, pearinglus, nõrkus, jäsemete tuimus, tinnitus),
- registreerige ravimite tarbimine.
ABPM-i tulemusi peaks käsitlema arst. Ta peab seadme eemaldama ja kogutud tulemused arvutisse üle kandma. Patsiendil ei tohiks seadet kodus eemaldada. Õhupumpamise intervallide vahelisel perioodil peaks inimene käituma oma elustiili jaoks võimalikult loomulikult. Tulemuste tõlgendamine peaks toimuma igakülgselt, võttes arvesse igat tüüpi füüsilist tegevust ja päeva jooksul võetud ravimeid.
Dekodeerimine
Tulemuste tõlgendamisel ei lähtuta ainult vererõhu tasemest, analüüsile lisatakse pulsisagedus. Vererõhk tõuseb sageli hommikul ja päeval, kuid langeb öösel.
 Näidistulemused
Näidistulemused Igapäevast vererõhu jälgimist teostatakse nii lastel kui ka täiskasvanutel. Dekrüpteerimise funktsioonid:
- Täiskasvanutel võib ideaalseks vererõhu parameetriteks pidada 110/70–140/90 mmHg. päeva jooksul. Sest lapse keha rõhk võib olla madalam.
- Arst peab võrdlema öö- ja päevarežiimi tulemusi. Kui me räägime normist, siis süstoolse ja diastoolse vererõhu päevane kõikumiste indeks peaks jääma 10-25% piiresse.
- ABPM suudab tuvastada kõrvalekaldeid normist isegi siis, kui vähemalt 1 indikaator on normist üle või alla.
Vererõhu jälgimine toimub selleks, kompleksne diagnostika patsient, nii et mõnikord saab seda seadet täiendada Holteri monitoriga.
Nõuanne! Tasub meeles pidada, et ülemise ja alumise rõhu erinevus ei tohiks ületada 53 mmHg. Art. Kui rääkida terve keha, siis ei tohiks see indikaator olla kõrgem kui 30-40 mHg. Art.
Dekodeerimise perioodil võib arst märgata pulsirõhu tõusu. See seisund näitab kilpnäärme ja veresoonte haiguste esinemist. Inimestel, kellel on kõrgenenud pulssrõhk, suureneb hüpertensiooni tüsistuste oht järsult.
Kui vererõhk öösel hästi ei lange, võib see seisund anda märku järgmistest teguritest:
- kuseteede haigused,
- neerupealiste kasvajad,
- südamereuma,
- suhkurtõbi,
- neuroos,
- insult või südameatakk.
Kas diagnostikaperioodil on ebamugavusi?
Koduseks vererõhu mõõtmiseks kasutatakse sageli tavalisi tonomeetreid, kuid need pannakse käsivarrele ainult näitajate mõõtmise perioodil. Sageli ei võta see aeg rohkem kui 1-2 minutit.
 ABPM eakatele
ABPM eakatele See on igapäevaseks jälgimiseks vastuvõetamatu, kuna mansett on kogu päeva käsivarrel ühes asendis. Selle aja jooksul võib patsient kogeda palju ebamugavusi, kuid need on väikesed:
- käsivars võib une ajal paisuda,
- Diagnostilise perioodi jooksul ei saa te vanni ega duši võtta (Prior ei saa olla märg),
- öösel võib inimene miniarvuti signaalide peale ärgata,
- ebamugavused käe küünarnukist painutamisel, näiteks: autoga sõites või hambaid pestes.
Seda meetodit kasutav kaasaegne meditsiin suudab näha patsiendi seisundi tulemusi. Kas tõsta või alandada vererõhku? Nüüd pole see küsimus paljude jaoks asjakohane, kuna ABPM võimaldab teil täpselt määrata vererõhu muutuse tüübi nii hüpotensiivsetel kui ka hüpertensiivsetel patsientidel.
Mis kasu on?
Lisaks sellele, et seade näitab pilti patsiendi tervisest, võimaldab see arstidel näha patsiendi seisundit erinevatel pingeperioodidel. Paljude jaoks on vererõhu jälgimine osa täiendav läbivaatus. Inimesed kardavad mõnikord lihtsalt valgetes kitlites arste, mistõttu nad lähevad närvi, mis toob kaasa vererõhu tõusu. Seda seisundit nimetati "valge kitli sündroomiks".
Kui selle sündroomiga inimene läheb arsti juurde, satub ta automaatselt paanikasse ja muretseb. Hirmutunne võib olla nii suur, et haiguspilti on raske näha. See kaasaskantav diagnostikameetod võimaldab patsiendil lõõgastuda ja normaalset eluviisi juhtida. See ei tekita pikaajalisi ebamugavusi, seega peetakse seda meetodit üheks kõige populaarsemaks.
Igapäevane vererõhu jälgimine on diagnostiline meetod, mida kasutatakse südame-veresoonkonna ja kesknärvisüsteemi, kilpnäärme ja neerude haiguste ravis.
Tänapäeval on raske kedagi kõrge vererõhuga üllatada. Ohtlik suundumus on see, et inimesed suhtuvad sellesse seisundisse kui iseenesest, juhindudes põhimõttest: ma puhkan ja kõik saab korda. Kuid kõrge vererõhk, isegi situatsiooniline, võib olla eelkuulutaja ohtlik haigus- hüpertensioon. Kuidas aga teada saada, kas vererõhu tõus on põhjustatud teatud provotseerivatest teguritest (stress, ilmastikutingimused, ilmastikutundlikkus) või on see tagajärg patoloogiline seisund süda ja veresooned? Ühekordne rõhumõõtmine sellele küsimusele vastust ei anna. Kuid vererõhu jälgimine päeva või kauemgi võib olukorda selgitada.
Mitteinvasiivse vererõhu mõõtmise protseduur, mis kestab päeva või kauem, on lühendatud kui ABPM. Igapäevast vererõhu jälgimist peetakse kõige usaldusväärsemaks viisiks tõeliste vererõhunäitude määramiseks, mida lihtsalt ei saa paari minutiga teha. Samas ei ole protseduur koormav, sest patsient ei pea kogu selle aja kliinikus viibima. Ja need väikesed nõuded, mida ta peab arsti nõudmisel jälgimise ajal täitma, tunduvad protseduuri diagnostilise väärtusega võrreldes tühised.
, , , , , , , ,
Näidustused
Alustame sellest, et vererõhu jälgimiseks pole sugugi vaja dokumenteeritud südame- ja veresoonkonnahaigusi. Ennetuslikel eesmärkidel võib selle protseduuri teha iga inimene, kes on oma tervise pärast armukade.
Ettevalmistus
Vererõhu jälgimine on üks neid diagnostilisi ja raviprotseduure, mis ei vaja patsiendilt erilist ettevalmistust. Arsti oluliseks ülesandeks jääb aga patsiendile teabe edastamine vererõhu jälgimise eesmärkide ja protseduuri ajal käitumise kohta. See tuleneb selle olulisuse teadvustamisest diagnostiline meetod ning kõigi meditsiiniliste nõuete õige täitmine sõltub uurimistulemuste täpsusest ja edasise ravi efektiivsusest.
Teiseks eriti oluliseks punktiks pikaajalise vererõhu jälgimise protseduuriks valmistumisel on 24-tunnise vererõhu jälgimise seadme valmistamine ja sobiva suurusega manseti valimine lähtuvalt patsiendi kehaehitusest.
Ööpäevaringset vererõhu jälgimist saab teha nii invasiivselt kui ka mitteinvasiivselt. Mitteinvasiivse vererõhu jälgimise meetodi raames vaadeldakse kahte meetodit: auskultatoorset ja ostsillomeetrilist, mis on viimasel ajal üha laiemalt levinud, kuna see on vaba eelmise meetodi puudustest.
Invasiivne meetod: vererõhu mõõtmine toimub haiglatingimustes. Sel juhul sisestatakse patsiendi arterisse anduriga ühendatud nõel, mis salvestab sealt tuleva teabe pidevalt magnetlindile.
Auskultatoorset meetodit kasutatakse mõnes kliinikus endiselt ja see hõlmab Korotkoffi helide kuulamist spetsiaalse mikrofoni abil, mis rakendatakse manseti piirkonnas veresoonte pulsatsiooni kohale. Ostsillograafiline vererõhu mõõtmise meetod on keskmise süstoolse ja diastoolse rõhu diagnostiline mõõtmine, mis põhineb õhurõhu väikestel pulsatsioonidel mansetis.
Mõlemat meetodit saab kasutada nii haiglas kui ka ambulatoorselt. Õnneks ei ole tänapäeval meditsiiniseadmete turul puudust igapäevase vererõhu mitteinvasiivseks mõõtmiseks mõeldud seadmetest. Seal esitletakse nii kodumaiseid arendusi kui ka välistehnoloogiaid. Seetõttu pole oma soovidele ja vajadustele vastava varustuse valimine sugugi keeruline.
Need võivad olla tavalised tonomeetrid, mis mõõdavad vererõhku (näiteks Ungaris toodetud mudel ABRM-02/M koos aku laetuse jälgimisega). Kuid paljud kliinikud eelistavad kasutada multifunktsionaalseid seadmeid (Ungaris valmistatud Cardio Tens registreerib samaaegselt vererõhu ja EKG näitajaid ning Jaapani süsteem TM-2425/2025 pluss kõik teeb regulaarseid õhutemperatuuri mõõtmisi, inimese kehaasendit, suurenenud füüsilist aktiivsust liikumise kiirendamiseks jne). Ma nimetan seadmeid pikaajaliseks vererõhu jälgimiseks Holteriteks, sellest ka teine nimi ABPM-ile – Holteri vererõhu jälgimine.
Igapäevane vererõhu jälgimine hõlmab spetsiaalsete seadmete pidevat töötsüklit. Ja kuna kõik sellised seadmed ambulatoorsetes tingimustes töötavad patareidega (või tavaliste patareidega), peab arst enne protseduuri alustamist kontrollima, kas aku laetus on piisav ABPM-i läbiviimiseks vajaliku aja jooksul. Sellisel juhul pole kohapeal laadimine võimalik.
Vererõhu mõõtmise seade koosneb salvestist, näidikust ja mansetist, mis on omavahel ühendatud ja töötavad ühtse üksusena. Esiteks lähtestatakse salvesti, mille jaoks see arvutiga ühendatakse. Spetsiaalne programm võimaldab sisestada salvesti mällu individuaalset teavet patsiendi kohta, määrata andmete salvestamise perioodid ja intervallid, mille järel vererõhu mõõtmist teha, enne iga mõõtmist helisignaali funktsiooni lubada või keelata ning märkida vere kuvamise vajadus. rõhu ja pulsi andmed ekraanil.
Seade ei salvesta vererõhu andmeid pidevalt, vaid teatud ajavahemike järel. Aktsepteeritakse järgmisi standardeid: päevasel ajal mõõdab seade vererõhku ja pulssi iga 15 minuti järel, öösel - iga poole tunni järel. Vajadusel saate programmeerida seadme muudeks ajavahemikeks.
Pärast salvesti lähtestamist valitakse seadme jaoks mansett. Tavaliselt on seda tüüpi seadmed varustatud mitme mansetiga, mis erinevad pikkuse ja laiuse poolest. Laste manseti pikkus on 13-20 cm.Täiskasvanute puhul võivad need näitajad olla väga erinevad. Manseti optimaalse pikkuse ja laiuse valikul tuleb arvestada, et see peab katma vähemalt 80% jäsemest ümber perimeetri.
Mansett kantakse ülemisele jäsemele õlgade piirkonnas vastavalt keha esiküljele. Enamiku inimeste jaoks on mansett kinnitatud vasaku käe külge ja vasakukäeliste jaoks - paremale.
Mansetil on spetsiaalne märk, mis näitab, et seade on õigesti kinnitatud, kui see langeb kokku suurima pulsatsioonipunktiga.
Kuna rõhu mõõtmine toimub pika aja jooksul ja patsient elab tavaline elu, st. on liikumises, võib mansett vähehaaval liikuda. Seda ei saa lubada, sest sel juhul on mõõtmistulemused moonutatud. Et seade ei liiguks käe suhtes, on soovitatav kasutada spetsiaalseid kahepoolse kleepuva kattega kettaid (näiteks kahepoolne teip).
Järgmisena tehakse kontrollmõõtmised (umbes 4-6 mõõtmist intervalliga 2 minutit). Selleks kinnitatakse esmalt patsiendi õlale pneumaatiline mansett, seejärel spetsiaalsete kinnituste abil näidikuga salvesti ja sfügmomanomeeter, millest arvutatakse arsti ja instrumendi keskmised väärtused. Vastuvõetavad erinevused nende näitajate vahel on 10 mm Hg (süstoolse või ülemine rõhk) ja 5 mm Hg (madalama rõhu indikaatorite jaoks).
Kui näitude erinevus ületab lubatud piire, on vaja kontrollida manseti õiget asetust, vahetada käsi, millelt vererõhku mõõdetakse, või muuta 24-tunnise vererõhu jälgimise seadme tüüpi.
, , , ,
Vererõhu jälgimise tehnika
Nagu juba mainitud, teeb ööpäevaringse vererõhu jälgimise seade mõõtmisi programmi poolt määratud aja jooksul, salvestades mõõtmised seadme mällu. Need. inimene ei eemalda tonomeetrit kogu protseduuri ajal (mõnikord päevas, mõnikord rohkem) ja isegi öösel.
Patsienti hoiatatakse eelnevalt, et vererõhu mõõtmise seadet ei tohi märjaks teha. Nagu iga elektriseade, tuleb seda hoida niiskuse ja elektromagnetkiirguse allikatest eemal. Keelatud on iseseisvalt reguleerida selle kinnituse kõrgust (võib seadet valesti käe külge kinnitada, mis moonutab uuringu tulemusi), eemaldada mansett maki küljest, eemaldada või vahetada patareisid või parandada väidetavalt purunenud seade. Oluline on tagada, et riided ei pigistaks une ajal mansetti külge kinnitavaid osi.
Kui seade on oluliselt alla libisenud, saate seda parandada, jättes selle alumise serva ja küünarnuki vahele umbes 2 cm vahemaa.
Vererõhumõõtmise ajal ei ole soovitatav muuta oma päevakava ega harjumusi, piirduda tuleb vaid kehalise aktiivsusega jälgimispäeval. Selge see, et sport, fitness jne. tunnid tuleb edasi lükata mõnele teisele päevale.
Protseduuri ajal peaksite proovima seadme unustada (eriti kuna see on üsna kerge ja ei ole kinnitatud teie domineeriva käe külge, mis tähendab, et see ei tekita erilisi ebamugavusi), mõelda vähem uuringu võimalikele halbadele tulemustele ja proovida näidu kuvamiseks ekraanil. Sellised mõtted ja teod põhjustavad ärevust ja rahutust, mis võib mõjutada uuringute tulemusi vererõhu tõusu näol.
Öine uni peaks olema ka kosutav, koormamata mõtetest pillinäitude ja võimalikud patoloogiad. Igasugune närvilisus moonutab öiseid mõõtmisi ja muidugi ka lõppnäitajaid. Kuid öise vererõhu languse mõõtmise tulemused on hüpertensiooni diagnoosimise seisukohalt väga olulised. Patsiendid jaotatakse nende SNBP (öise vererõhu languse aste) alusel isegi 4 rühma.
Patsiendi oluline kohustus protseduuri ajal on teha spetsiaalseid sissekandeid ABPM-i päevikusse. Kuid oma dokumentides peaks inimene näitama mitte vererõhu väärtusi ja mõõtmiste vahelisi ajavahemikke (see teave salvestatakse seadme mällu), vaid oma üksikasjalikke toiminguid vererõhu jälgimisel ja heaolu muutusi. Kõik esilekerkivad sümptomid tuleb märkida päevikusse, näidates ära sümptomi ilmnemise ja kadumise aja.
Päevasel ajal mõõdab seade vererõhku iga 10-15 minuti järel. Enne mõõtmist kostab piiks. Seda funktsiooni saab keelata, kuid patsientide endi mugavuse huvides soovitavad arstid seda kasutada. Asi on selles, et rõhu mõõtmise ajal on soovitatav mitte liikuda (kui kõndimise ajal kõlab signaal, peate peatuma ja ootama, kuni kõlab teine signaal, mis näitab mõõtmise lõppu). Käsi, millele seade on kinnitatud, tuleb alla lasta ja lihased võimalikult palju lõdvestada. Need nõuded ei ole kehtestatud juhuslikult, kuna nende rikkumine võib mõõtmiste täpsust negatiivselt mõjutada.
Öösel liigub patsient vähe ja on üsna pingevaba, mistõttu pole vaja mõõtmiste aega jälgida.
EKG ja vererõhu jälgimine
Kui patsient kaebab arsti poole pöördudes südametöö katkemise ja vererõhu tõusust, kuid ühekordne elektrokardiogramm ja vererõhumõõtmine midagi kahtlast ei näita, jääb arstile palju küsimusi, millele saab vastused kasutades üsna lihtne protseduur - EKG ja BP pikemaks ajaks. Sel juhul saab EKG-d ja vererõhu jälgimist teha 1 päeva ja mõnikord jäetakse seade patsiendi kehale pikemaks ajaks.
Igapäevane Holteri EKG jälgimine on ette nähtud järgmiste patsientide kaebuste korral:
- suruv valu südame piirkonnas, mis ilmneb juhuslikult peamiselt füüsilise koormuse ajal,
- südamepekslemine, ärevus, ebamugavustunne rinnus ja tervise halvenemine,
- õhupuudus ülaltoodud sümptomite taustal,
- seletamatu nõrkuse ja pearingluse ilmnemine, minestamine, millega kaasneb külm higi näole ja kehale,
- nõrkustunne, väsimus ja jõukaotus hommikul (ilma füüsilise tegevuseta),
- südame rütmihäire, millega kaasneb lühiajaline teadvusekaotus, südamepekslemise tunne või süda jääb seisma,
- stenokardia rünnakud,
- metaboolsed patoloogiad: suhkurtõbi, kilpnäärme talitlushäired,
- periood pärast müokardiinfarkti,
- suurenenud sõltuvus ilmast (vererõhu tõus, südamepekslemine, märgatav halvenemine üldine heaolu kui ilm muutub).
Arütmiavastase ja antihüpertensiivse ravi hindamiseks võib läbi viia ka EKG ja vererõhu pikaajalist jälgimist.
Seda tüüpi südamefunktsiooni jälgimine võimaldab jälgida kõiki päeva jooksul kardiogrammi muutusi, neid muutusi, mida aja jooksul ei saa kajastada. lühike periood. Selle tehnika väljatöötamine kuulub Ameerika teadlasele N. Holterile, kelle järgi meetod sai oma nime.
Igapäevane EKG jälgimine toimub analoogselt pikaajalise vererõhu jälgimisega. Patsiendi vöö külge on kinnitatud kaasaskantav elektrokardiograaf, mis on ligikaudu mobiiltelefoni suurune, ja elektroodid asetatakse tema rinnale. Seade võib jääda patsiendi kehale päevaks või kauemaks, nagu arst on määranud.
Samaaegne 24-tunnine vererõhu ja EKG jälgimine on viimasel ajal muutunud üsna populaarseks praktikaks. Sel juhul ei pea patsient protseduuri 2 korda läbima. Lisaks on mõlemal juhul põhinõue päeviku pidamine, mis peaks näitama nii patsiendi tegevust kui ka muutusi tema enesetundes diagnostiliste mõõtmiste perioodil.
Ühine jälgimine võimaldab teil kohe saada täielik teave südame ja veresoonte seisundi kohta, sealhulgas:
- südame-veresoonkonna süsteemi reaktsioon füüsilisele tegevusele,
- teave südame ja veresoonte töö kohta öörahu ajal,
- vererõhu kõikumine sõltuvalt füüsilisest ja emotsionaalsest stressist,
- teave südame löögisageduse kohta päevas või kauem,
- südame juhtivuse uuring.
Selline ulatuslik uuring võimaldab mitte ainult tuvastada suurenenud (langenud) rõhu, teadvuse kaotuse jne episoode, vaid ka tuvastada nende muutuste põhjuseid, näiteks südamerütmi või südamelihase verevarustuse häireid. süda.
Tavalised näitajad
Pikaajalise vererõhu jälgimise seade jääb patsiendi õla külge teatud ajaks, seejärel eemaldatakse ja ühendatakse arvutiga. Teavet loetakse Holteri mälust seadmega kaasas oleva spetsiaalse arvutiprogrammi abil. Sama programmi kasutati ka seadme lähtestamiseks.
Arvutiekraanil näeb arst töödeldud teavet tabelite ja graafikute kujul, mida saab paberilehele printida. Graafikul näete süstoolse (SBP), diastoolse (DBP) ja keskmise (MAP) vererõhu kõveraid jooni ning pulsisagedust. Millistel näitajatel on arstide jaoks eriline prognostiline väärtus?
Esiteks on need BP, DBP, MAP ja südame löögisageduse (pulsi) keskmised väärtused. Keskmisi väärtusi saab arvutada päeva või teatud ajaperioodide kohta (ärkvel 7.00–11.00, öine kell 23.00–7.00). Just ülaltoodud väärtuste keskmised väärtused annavad väärtuslikku teavet konkreetse inimese vererõhu kohta.
Tavaliselt on keskmine päevane rõhk 130/80 mmHg. Kui see tõuseb 135/85-ni, räägivad arstid hüpertensioonist. Päevase ja öise vererõhu puhul on norm vastavalt 135/85 ja 120/70. Arstid diagnoosivad hüpertensiooni, kui need arvud tõusevad 140/90 ja 125/75-ni. Mille poolest terve inimene haigest erineb, on keskmise vererõhu tõus vaid 5 mm Hg võrra.
Keskmiste väärtuste muutuste analüüsimise abil saab hinnata antiherpentensiivse ravi efektiivsust.
Üks veel oluline näitaja võib kaaluda vererõhu tõusu sagedust (BPAP). Seda indikaatorit erinevates allikates võib nimetada rõhukoormuseks või hüpertensiivseks koormuseks, samuti ajaindeksiks. See näitab kõrgemate vererõhunäitude arvu ülempiir protsentides väljendatud normid. Päevasel ajal on see piir 140/90 ja öösel 120/80 mmHg.
Tuumaelektrijaama indikaator võimaldab teha tulevikuprognoose ja koostada tõhusaid raviskeeme. Mitte väga kõrge vererõhutaseme korral väljendatakse PPBP protsendina normi ületamise arvuna ja väga kõrge vererõhu väärtuste korral - pindalana rõhu sõltuvuse kellaajast ja kellaajast. öö, piiratud sama 140/90 mm Hg.
Kardiovaskulaarsüsteemi patoloogiate diagnoosimisel on suur tähtsus mitte ainult individuaalsetel vererõhu näitajatel, vaid ka nende näitajate muutumisel päeva jooksul. Rõhu varieeruvus määratakse kõrvalekaldega ööpäevarütmi diagrammist.
STD – indikaator standardhälve keskmise arteriaalse rõhu graafikult. Seda saab mõõta nii päeval kui ka päeval või öösel. Kui süstoolse rõhu STD on igal kellaajal võrdne või suurem kui 15 mmHg. (kui diastoolne päevane indikaator on suurem või võrdne 14 mm Hg; öösel - 12 mm Hg), näitab see arenevat hüpertensiooni. Kui ületatakse ainult üks näitaja, viitab see vererõhu varieeruvuse suurenemisele, mis võib olla seotud vasaku vatsakese müokardi hüpertroofia, unearterite ateroskleroosi, feokromotsütoomi, neerude hüpertensiooniga jne.
Vererõhu varieeruvuse muutusi saab kasutada kasutatud antihüpertensiivsete ravimite efektiivsuse hindamiseks. Hüpertensiooni ravi peaks ideaaljuhul kaasa tooma vererõhu kõikuvuse vähenemise, kui seda ei juhtu, on vaja retseptid üle vaadata.
Väga tähtis diagnostiline indikaator Arvesse võetakse ka päevaindeksit. Vererõhu ööpäevase (tsirkadiaanse) rütmi muutusi saab hinnata vererõhu öise languse (NOBP) astme järgi. Süstoolse vererõhu puhul arvutatakse see näitaja järgmise valemi abil: ( keskmine Päevane SBP – keskmine öine SBP väärtus) x 100% / keskmine päevane SBP väärtus. Analoogia põhjal arvutatakse diastoolse rõhu SBP, ainult SBP väärtuste asemel võetakse DBP väärtused.
SIBP normaalne tase on vahemikus 10–22% (60–80% inimestest, kes on klassifitseeritud vankriteks). SBP ebapiisava ja ülemäärase vähendamise näitajad on vastavalt alla 10% ja üle 22% (Non-Dippers ja Over-Dippers rühmad). Stabiilsest vererõhu tõusust annab märku negatiivne SIBP indikaator (Night-peakers group).
Kui igapäevane vererõhu jälgimine viitab vererõhu ebapiisavale langusele öösel, võivad arstid eeldada järgmisi tagajärgi: sagedased insuldiepisoodid, vasaku vatsakese hüpertroofia ja südame isheemiatõve suur tõenäosus ning suur risk mikroalbiminuuria tekkeks, mis tekib. raskemate sümptomitega. Äge müokardiinfarkt müokardi vigastus on sellistel patsientidel sageli surmav.
Nagu näete, on 24-tunnine vererõhu jälgimine äärmiselt oluline diagnostiline protseduur, mis paljudel juhtudel aitab päästa inimese tervist ja elu, hõlbustades õigeaegset ja tõhusat rakendamist terapeutilised toimingud südame-veresoonkonna süsteemi toimimise parandamiseks ja erinevate ebameeldivate ja isegi ohtlike tüsistuste vältimiseks.
Kardioloogilised patoloogiad muutuvad iga päevaga "nooremaks". Survehäired sisse sel juhul- pole erand. Selle nähtuse põhjused ei seisne ainult kehvas ökoloogias ja halvas toitumises. Suur hulk Olukorda mõjutavad ka stressirohked olukorrad. Isegi spetsialistil võib olla raske ära tunda, kui rõhk on kõrge, näiteks psühholoogilise ülekoormuse ajal, tõelisest hüpertensioonist. See toob kaasa vajaduse igapäevase vererõhu jälgimise (ABPM) järele. See protseduur võimaldab tuvastada patsiendi hüpertensiooni ja kellaaja, mil rõhk tõuseb maksimaalselt, et ravi kohandada.
See protseduur sisaldub kohustuslik läbivaatus patsiendi seisund, kellel kahtlustatakse rõhuhälbeid päeva jooksul. Selle jälgimise korrektseks läbiviimiseks peate teadma mõningaid diagnostikareegleid.
Protseduuri näidustused
Igapäevase vererõhu jälgimise meetod on tänapäeval väga populaarne, kuna päevaindeks võimaldab teil rõhukõikumisi uurida ja neid registreerida. Täpsete tulemuste saamiseks peab patsient kandma seadet, mis mõõdab ja registreerib vererõhku iga 15 minuti järel päeva või kauemgi.
Vererõhu jälgimise igapäevaste kõikumiste tulemused on arstile vajalikud, kui uurib inimesi, kes kaebavad:
- kiire väsimuse korral, peavalu või pearinglus;
- ähmane nägemine või täppide ilmumine silmade ette;
- müra ilmnemine peas või muud terviseprobleemide tunnused.
Survekontrolli tehakse sageli ka rasedatel, isegi kui eelnimetatud ja muid sümptomeid ei esine, kuid arst on märganud vererõhu tõusu.
Tähtis! Rõhu tõus põhjustab sageli insuldi või südameinfarkti ja sageli surma. Selle patoloogia all kannatavate inimeste suremus on väga kõrge.

Sageli tekib sarnane probleem neil, kes muretsevad enne kontorit või kohtumise ajal. Igapäevane vererõhu jälgimine aitab mõista, kas tegemist on reaktsiooniga haiglavisiidile või patoloogiaga.
Protseduur on näidustatud:
- hüpertensiooni esmane diagnoos;
- ravitulemuste jälgimine hüpertensiooniga patsientidel;
- vajadus saada teavet, millal on patsiendi vererõhk kõige sagedamini kõrgenenud, et kohandada ravimite annust;
- uneapnoe sündroom;
- hüpertensiooni nähud rasedatel naistel;
- kahtlus;
- inimeste kutsesobivuse hindamine, kus vererõhu kõikumine on lubamatu.
ABPM-i vastunäidustused
Tuleb meeles pidada, et vererõhu igapäevast jälgimist ei saa alati teha.
ABPM on vastunäidustatud:
- ägenemine naha patoloogiad rakendatud manseti asemel;
- vere hüübimishäired;
- keha kalduvus veritseda;
- vigastus ülemised jäsemed, mis välistab pigistamise võimaluse;
- õlavarrearterite talitlushäired, mis ei võimalda rõhu täpset mõõtmist;
- patsiendi keeldumine jälgimisest.
ABPM on kasutu südame rütmihäirete või kõrge vererõhu korral ().
Tähtis! ABPM-i seadmete kasutamine vastunäidustuste korral võib põhjustada mitte ainult näitude vea, vaid ka vale diagnoosi. Sellisel juhul on tüsistused ja isegi surm võimalikud, kui rõhutõususid ei võeta arvesse või nende ravi on vale.
ABPM-i seadmed
ABPM-seade registreerib väikseimad muutused vererõhus, nii süstoolses kui diastoolses, kajastades mõõtmistulemused graafikul. Seade näitab:
- patsiendi "töötav" vererõhk;
- selle muutused koormuse ajal;
- BP öösel ja une ajal.
ABPM-i jaoks mõeldud seadmed on tundlikud ja registreerivad kõik rõhuhälbed. Jälgimisel saadud andmed võivad arsti petta, kui patsient juhiseid ei järgi.

Vererõhu kontrollimiseks on mitmeid meetodeid. Arstid peavad kõige tõhusamaks EKG jälgimist ja Holteri vererõhu mõõtmist. Meetodi põhimõte seisneb selles, et patsient rind Südame lähedale paigaldatakse elektroodid, et analüüsida pulssi ja kõiki kõrvalekaldeid südame töös. Protseduuri suurema täpsuse huvides kasutavad arstid sageli spetsiaalset varrukat, pannes selle ühele õlale.
BPro 24-tunnine vererõhumõõtja on mahukas. See piirab subjekti liikumist: ta peab liikuma väga rahulikult, juhtmete külge riputatuna. Kuid see annab siiski võimaluse:
- hüpertensiooni diagnoosimine;
- ennustada ägedaid verevoolu häireid;
- jälgida antihüpertensiivse ravi efektiivsust.
Vererõhunäitajate jälgimiseks kasutatakse mõnikord ostsillomeetrilist seadet, mis teostab tulemuste arvutianalüüsi.
Teine populaarne meetod on bplab-süsteemi kasutamine. Meetod on mugav selle poolest, et kui kõrge määr surve, süsteem reguleerib survejõudu. Tänu sellele ei tunne patsient uuringu ajal ebamugavust. Arsti on aga lihtne seireandmete dešifreerimisel petta, kui patsient on need valesti täitnud. Selline viga võib põhjustada vale diagnoosi ja ravi, mis on patsiendi elule ohtlik.
Protseduuri ettevalmistamine
Igapäevase vererõhu mõõtmise päeval on parem kanda lühikeste varrukatega T-särki või särki ja vajadusel peal avaraid riideid, kuna igapäevase vererõhu mõõtmise seade pannakse selleks ajaks kotti. ja riputatakse kaela ja mansett pannakse käele.
Mõnikord soovitavad arstid seadme jaoks patareid kaasa võtta.
Enne uuringut peaksid patsiendid järgima oma tavapärast elustiili.
Enne uuringut selgitatakse patsiendile kõik põhipunktid ja antakse üldised juhised vigade vältimiseks.
Kuidas protseduuri teostatakse?
Selle päeva hommikul, mil on ette nähtud vererõhu jälgimine, peab patsient pöörduma arsti poole. Protseduuri õnnestumiseks erilist ettevalmistust ei tehta. Uurimisprotseduur viiakse läbi 24 tundi.

Selleks, et rõhumõõteseade aitaks teha täpseid mõõtmisi ja teha diagnoosi, peate:
- ärge häirige seadme "hülsi" asukohta arteritel;
- käituge rahulikult;
- ärge võtke vanni ega dušši, et vältida vee sattumist seadmele;
- proovige pumba toru mitte painutada;
- vältida raskeid koormusi;
- püüdke normaalselt magada;
- registreerige kõik tonomeetri näidud päevikusse (diagnoosimiseks on vajalik patsiendi päevik igapäevase jälgimise ajal).
Igat tüüpi rõhu indikaatorite mõõtmine toimub spetsiaalsete tonomeetritega. Neid nimetatakse "monitoriteks".
ABPM lapsepõlves
Igapäevase vererõhu jälgimise meetodit kasutatakse ka pediaatrilises praktikas. Pealegi on see üks usaldusväärsemaid kontrollimeetodeid arteriaalne hüpertensioon, mis aitab neid lapsepõlves diagnoosida ja ravida.
Laste nefroloogias on 24-tunnine jälgimine näiteks efektiivsem kui juhuslikud vererõhu mõõtmised. Seda meetodit kasutades saab polütsüstilist haigust diagnoosida lastel varases staadiumis.
Teisisõnu kasutatakse laste ja noorukite vererõhu jälgimist ka probleemide lahendamiseks:
- arteriaalse hüpertensiooni diagnoosimise efektiivsuse parandamine;
- kannatavate laste uurimine;
- autonoomse närvisüsteemi uurimine;
- arstide reaktsioonide tuvastamine;
- NCD diagnostika;
- vara ;
- osutatava ravi kvaliteedi hindamine.
Lisaks peavad arstid südame-veresoonkonna patoloogiatega laste põhjalikul uurimisel soovitavaks kasutada pediaatrias rõhu jälgimise meetodit.
Tulemuste dekodeerimine
ABPM-i tulemused on olulised paljude patsientide rõhuhäirete diagnoosimiseks, kuid neid tuleb tõlgendada. Arst dešifreerib need, mis võimaldab tal teha täpset diagnoosi ja valida ravikuuri. Jälgimistulemusi võib ju olenevalt meetodist ja seadmest esitada graafikuna või vererõhutaseme rekordite ahelana. Siin on mõned näidised võrdlevad omadused mõõtmistulemused:
Sel juhul palutakse patsiendil pidada päevikut, mille sissekanded võimaldavad seadme abil ABPM-i tulemusi täpselt tõlgendada. Päevikusse märgib patsient kõik koormused ja nende aja, uuringupäeva menüü ja uneaja. Kui patsient koges stressi, peaks ta selle fakti oma märkmetesse kirja panema, mis hõlbustab dekodeerimist. Näiteid on lihtne dešifreerida, kuna selle kontrolli ajal on palju teavet.
Aparaatidega vererõhu igapäevasest uuringust saadud andmete analüüs on kõige informatiivsemad järgmised parameetrid: keskmine vererõhk, hüpertensiivse ja hüpotensiivse rõhu ajaindeksid, vererõhuvahemiku näitajad. Lisaks arvutatakse väärtused nii päeva kui ka teatud ajaperioodide kohta. Järeldus hüpertensiooni kohta tehakse pärast monitooringu dešifreerimist.
Meetodi usaldusväärsus
Patsiendi seisundi analüüsi õigsuse, saadud tulemuste tegelikkuse seisukohalt ei ole meetodi kohta kaebusi ei arstidelt ega patsientidelt.
Kuid seadme kasutamisel tekivad mõned raskused. Kui mansett asetatakse paljale käele, võib tekkida ärritus. Manseti sagedase pigistamise korral tunnevad mõned katsealused käsivarre tuimust.
24-tunnise vererõhu jälgimise meetodil on kõrge protsent täpsust, kuid siiski esineb vigu sageli. See juhtub põhjusel, et patsient võib päevikut valesti pidada või ei pruugi kohe sissekandeid teha, kuid seejärel teavet moonutada. Näiteks võib füüsiline koormus tõsta vererõhku, kuid patsient pole tõusu põhjust kirja pannud.
Sõjaväe registreerimis- ja värbamisamet nõuab ABPM-i, kui ajateenija teatab vererõhu kõrvalekalletest. Samas rikub ajateenija petmiseks sageli petmise eesmärgil eksami läbiviimise juhendit. Kuid see asjaolu avastatakse sageli siis, kui arst dešifreerib tunnistuse ja märgib. Kuna teave ja instrumendi näidud lähevad üksteisele vastuollu.
