Paraproktiit tekib tuuletõmbusest. Paraproktiit
Paraproktiit(perirektaalne abstsess) - äge või krooniline kõrvalkoe põletik. See moodustab umbes 30% kõigist haigustest, see protsess mõjutab ligikaudu 0,5% elanikkonnast. Mehed kannatavad 2 korda sagedamini kui naised, nad haigestuvad 30-50-aastaselt.
Etioloogia ja patogenees. Paraproktiit tekib mikrofloora (stafülokokk, gramnegatiivsed ja grampositiivsed batsillid) perirektaalsesse koesse sattumise tagajärjel. Tavalise paraproktiidi korral tuvastatakse kõige sagedamini polümikroobne floora. Anaeroobe haarava põletikuga kaasnevad haiguse eriti rasked ilmingud – vaagnakoe gaasiline tselluliit, mädane paraproktiit, anaeroobne sepsis. Tuberkuloosi, süüfilise, aktinomükoosi spetsiifilised patogeenid põhjustavad väga harva paraproktiiti.
Nakatumise viisid on väga mitmekesised. Mikroobid sisenevad päraku näärmetest perirektaalsesse koesse, mis avanevad päraku siinustesse. Põletikulise protsessi käigus pärakunäärmes on selle kanal ummistunud, intersfinkteraalses ruumis moodustub abstsess, mis murdub perianaalsesse või pararektaalsesse ruumi. Protsessi üleminek põletikulisest näärmest perirektaalsesse koesse on võimalik ka lümfogeense tee kaudu.
Paraproktiidi tekkes võivad teatud rolli mängida rektaalse limaskesta vigastused väljaheites sisalduvate võõrkehade, hemorroidide, pärakulõhede, haavandilise koliidi, Crohni tõve ja immuunpuudulikkuse seisundite korral.
Paraproktiit võib olla sekundaarne - kui põletikuline protsess levib pararektaalsesse koesse eesnäärmest, kusiti ja naiste suguelunditest. Rektaalsed vigastused on harvaesinev paraproktiidi (traumaatiline) põhjus.
Paraproktiidi klassifikatsioon
Äge paraproktiit.
Etioloogilise põhimõtte järgi: tavaline, anaeroobne, spetsiifiline, traumaatiline.
Vastavalt abstsesside lokaliseerimisele (infiltraadid, lekked): subkutaanne, ishiorektaalne, submukoosne, vaagna- ja retrorektaalne.
Krooniline paraproktiit (rektaalsed fistulid).
Anatoomiliste omaduste järgi: täielik, mittetäielik, välimine, sisemine.
Asukoha järgi sisemine auk fistulid: eesmine, tagumine, külgmine.
Seoses fistuli trakti ja sulgurlihase kiududega: intrasfinkteerne, transsfinkteerne, ekstrasfinkteriline.
Raskusastme järgi: lihtne, keeruline.
Äge paraproktiit mida iseloomustab protsessi kiire areng.
Kliiniliselt väljendub paraproktiit üsna tugeva valuna pärasooles või kõhukelmes, kehatemperatuuri tõusust, millega kaasnevad külmavärinad, halb enesetunne, nõrkus, peavalud, unetus ja isutus. Perirektaalse koe ulatuslik flegmoon põhjustab tõsist joobeseisundit, elutähtsate elundite düsfunktsiooni sündroomi arengut, mis ähvardab üleminekut mitme organi puudulikkusele ja sepsisele. Sageli ilmnevad väljaheite kinnipidamine, tenesmus ja düsuuria nähtused. Mäda kogunedes valu intensiivistub, muutub tõmbavaks ja pulseerivaks. Kui abstsessi õigeaegselt ei avata, murdub see külgnevatesse rakuruumidesse, pärasoolde ja läbi kõhukelme naha välja.
Abstsessi läbimurre pärasoolde on selle seina mädaga sulamise tagajärg vaagna- ja pärasoole paraproktiidi ajal. Abstsessiõõne ja pärasoole valendiku vahel moodustub ühendus (mittetäielik sisemine fistul).
Mäda puhkemisel (kõhulahtisuse nahal) moodustub väline fistul. Valu taandub, kehatemperatuur langeb ja patsiendi üldine seisund paraneb.
Abstsessi läbimurre pärasoole luumenisse või väljapoole viib väga harva patsiendi täieliku taastumiseni. Sagedamini moodustub pärasoole fistul (krooniline paraproktiit).
Subkutaanne paraproktiit on haiguse kõige levinum vorm (kuni 50% kõigist paraproktiidiga patsientidest). Iseloomulikud teravad tõmblevad valud, mis intensiivistuvad liikumisel, pingutamisel ja roojamisel; täheldatakse düsuuriat. Kehatemperatuur ulatub 39 "C-ni, tekivad sageli külmavärinad. Uurimisel avastatakse päraku lähedal piiratud alal hüpereemia, naha turse ja pundumine, pärakukanali deformatsioon. Selle piirkonna palpeerimisel täheldatakse teravat valu, mõnikord ka kõikumist. avastatakse Pärasoole digitaalne uuring põhjustab valu suurenemist Soovitav on see siiski läbi viia anesteesias, kuna see võimaldab määrata pärasoole ühel seinal päraku kanali lähedal asuva infiltraadi suurust ja teha otsus ravimeetodi kohta.
Ishiorektaalne paraproktiit esineb 35-40% patsientidest. Esialgu ilmnevad üldised mädase protsessi tunnused, mis on iseloomulikud süsteemse põletikulise reaktsiooni sündroomile järsk tõus kehatemperatuur, külmavärinad, tahhükardia ja tahhüpnoe, kõrge leukotsüütide tase veres. Koos sellega täheldatakse nõrkust, unehäireid ja joobeseisundi märke. Tuim valu kõhukelme sügavuses muutub teravaks ja tuikavaks. Need intensiivistuvad köhimise, kehalise aktiivsuse ja roojamisega. Kui abstsess paikneb pärasoole ees, tekib düsuuria. Ainult 5-7 päeva pärast haiguse algust täheldatakse abstsessi asukoha piirkonnas mõõdukat hüpereemiat ja kõhukelme naha turset. Märkimisväärne on tuharapiirkondade asümmeetria ja poolkuuvoldi siledus kahjustatud poolel. Palpatsioonil esinev valu, mis tuleneb ishiaalsest mugulast, on mõõdukas. Pärasoole digitaalne uuring on ishiorektaalsete haavandite diagnoosimisel väga väärtuslik. Juba haiguse alguses on võimalik tuvastada sooleseina valulikkust ja kõvenemist päraku-päraku joonest kõrgemal, pärasoole limaskesta voldikute siledust kahjustatud poolel.
Submukoosne paraproktiit täheldatud 2-6% ägeda paraproktiidiga patsientidest. Selle haiguse vormi valu on väga mõõdukas, defekatsiooniga mõnevõrra intensiivistub. Kehatemperatuur on subfebriil. Palpatsiooniga määratakse soole valendiku kühm abstsessi piirkonnas, mis on teravalt valulik. Pärast abstsessi spontaanset tungimist soole luumenisse taastub.
Pelviorektaalne paraproktiit- haiguse kõige raskem vorm, esineb 2-7% ägeda paraproktiidiga patsientidest. Esialgu üldine nõrkus, halb enesetunne, kehatemperatuuri tõus subfebriilini, külmavärinad, peavalu, isutus, valutav liigesevalu, tuim valu alakõhus.
Vaagna- ja pärasoolekoe abstsesside infiltratsioonil (7-20 päeva alates haiguse algusest) muutub kehatemperatuur hektiliseks ja väljenduvad mädase mürgistuse sümptomid. Valu muutub intensiivsemaks, lokaliseerub, täheldatakse tenesmi, kõhukinnisust ja düsuuriat. Perineumi palpeerimisel valu ei esine. Diagnoosi saab kinnitada ultraheli, kompuutertomograafia või magnetresonantstomograafia abil. Ilma instrumentaalsete uuringuteta on diagnoosimine keeruline, kuni vaagnapõhjalihaste mädane sulamine viib põletikulise protsessi levikuni ishiorektaalsesse ja nahaalusesse rasvkoesse, millega kaasneb turse ja kõhukelme naha hüperemia, valu vajutades selles piirkonnas. Pärasoole digitaalsel läbivaatusel on tuvastatav sooleseina infiltratsioon, infiltratsioon soolestikku ümbritsevatesse kudedesse ja selle pundumine soolevalendikku. Kõhu ülemist serva ei saa sõrmega kätte.
Retrorektaalne paraproktiit täheldatud 1,5-2,5% kõigist paraproktiidiga patsientidest. Iseloomulik intensiivne valu pärasooles ja ristluus, mis intensiivistub roojamisel, istumisasendis ja sabaluule vajutamisel. Valu kiirgub reitele ja kõhukelmele. Pärasoole digitaalsel läbivaatusel määratakse pärasoole terav valulik punnis. tagasein. Spetsiaalsetest uurimismeetoditest kasutatakse sigmoidoskoopiat, mis on informatiivne pelviorektaalse paraproktiidi korral. Pöörake tähelepanu hüpereemiale ja limaskesta kergele verejooksule ampulli piirkonnas, voltide silumisele ja seina infiltratsioonile, fistuli trakti sisemisele avanemisele, kui abstsess tungib soole luumenisse. Muude vormide puhul ei ole endoskoopiat vaja.
Ravi. Ägeda paraproktiidi korral viiakse läbi kirurgiline ravi. Operatsioon seisneb abstsessi avamises ja tühjendamises, kõrvaldades infektsiooni sissepääsu väravad. Operatsioon viiakse läbi üldnarkoosis. Pärast anesteesiat (anesteesiat) tehakse kindlaks kahjustatud siinuse lokaliseerimine (sooleseina kontrollimine rektaalse peegli abil pärast metüleensinise lahuse ja vesinikperoksiidi lahuse sisestamist abstsessi õõnsusse). Kui abstsess puhkeb läbi naha, siis reeglina head drenaaži ei toimu.
Subkutaanse paraproktiidi korral avatakse poolkuu sisselõikega, näpuga vaadatakse hästi üle mädane õõnsus, eraldatakse sillad ja likvideeritakse mädased lekked. Nööpsond juhitakse läbi õõnsuse kahjustatud siinusesse ning eemaldatakse naha- ja limaskestapiirkond, mis moodustab õõnsuse seina koos siinusega (Gabrieli operatsioon). Subkutaanse-submukoosse paraproktiidi korral võib sisselõike teha radiaalses suunas - pektiine joonest läbi kahjustatud päraku krüpti (infektsiooni sisenemisvärav) kuni perianaalse nahani. Seejärel lõigatakse välja sisselõike servad ja kahjustatud krüpt koos fistuli sisemise avaga. Haavale kantakse salviga side ja pärasoole luumenisse sisestatakse gaasi väljalasketoru.
Ishiorektaalse ja vaagnapiirkonna paraproktiidi korral on selline kirurgiline sekkumine võimatu, kuna suur osa välisest sulgurlihasest ristub. Sellistel juhtudel avatakse abstsess poolkuukujulise sisselõikega, uuritakse hoolikalt selle õõnsust ja avatakse kõik mädased triibud, pestakse haav vesinikperoksiidi lahusega ja tamponeeritakse lõdvalt dioksidiinsalviga marlitampooniga.
Retrorektaalse (presakraalse) ägeda paraproktiidi korral tehakse 5-6 cm pikkune nahalõige keskele koksiluuni tipu projektsiooni ja päraku tagumise serva vahele. Päraku-koktsigeaalne side ristatakse 1 cm kaugusel koksiuksest. Mäda evakueeritakse, abstsessi õõnsust uuritakse sõrmega, eraldades sillad. Konksude abil paljastatakse sulgurlihastega ümbritsetud anaalkanali tagumine sein, kus leitakse soole luumenisse suunduv fistuloosse trakti piirkond. Operatsiooni teine etapp - ligatuuri läbiviimine - viiakse läbi samamoodi nagu eespool kirjeldatud.
Krooniline paraproktiit (rektaalsed fistulid) esineb 30-40% kõigist proktoloogilistest patsientidest. Haigus areneb ägeda paraproktiidi tagajärjel ja avaldub rektaalsete fistulidena. See juhtub siis, kui pärasoolest abstsessi õõnsusse viib sisemine ava. Kroonilise paraproktiidi moodustumisel avaneb fistuli sisemine ava pärasoole luumenisse ja välimine ava - kõhukelme nahale. Gaasid ja väljaheited sisenevad fistulisse pärasoolest, mis pidevalt säilib põletikuline protsess.
Ägeda paraproktiidi ülemineku põhjused krooniliseks on järgmised: patsientide hiline esitlemine arstiabi pärast abstsessi spontaanset avanemist; ekslik kirurgiline taktikaägedal perioodil (abstsessi avamine ilma infektsiooni sissepääsu värava desinfitseerimiseta).
Fistul võib olla täielik või mittetäielik. Täielikul fistulil on kaks või enam ava: sisemine pärasoole seinal ja välimine kõhukelme nahal. Mittetäielikul fistulil on üks auk pärasoole seinal, mis lõpeb pimesi perirektaalses koes (sisemine fistul).
Rektaalne fistul võib sõltuvalt selle asukohast sulgurlihaskiudude suhtes olla intrasfinkteriline, transsfinkteerne ja ekstrasfinkteriline.
Intrasfinkterilise fistuli korral paikneb fistuli kanal täielikult pärasoole sulgurlihasest mediaalselt. Tavaliselt on selline fistul sirge ja lühike.
Transsfinkterilise fistuliga läbib osa fistuli kanalist sulgurlihast, osa paikneb koes.
Ekstrasfinkterilise fistuli korral läbib fistuli kanal vaagna rakulisi ruume ja avaneb lahkliha nahal, möödudes sulgurlihasest.
Kliiniline pilt ja diagnoos. Fistulist väljuva mädase eritise hulk varieerub ja sõltub sellest välja voolava õõnsuse mahust, aga ka selles esineva põletikulise protsessi astmest. Laia fistulaalse trakti korral pääsevad selle kaudu välja gaasid ja väljaheited, kitsa korral võib tekkida napp seroos-mädane eritis. Fistuli episoodiline sulgumine põhjustab mädase õõnsuse äravoolu halvenemist, mäda kogunemist ja paraproktiidi ägenemist. Seda ägenemiste ja remissioonide vaheldumist täheldatakse sageli kroonilise paraproktiidi korral; remissioonide kestus võib ulatuda mitme aastani.
Valu tekib ainult haiguse ägenemise ajal, kaob fistuli toimimise perioodil. Uurimise ajal pöörake tähelepanu fistulite, armide arvule, nendest väljutamise laadile ja kogusele, leotamise olemasolule nahka. Juba perianaalse tsooni palpeerimisega on sageli võimalik kindlaks teha fistuloosne trakt. Pärasoole digitaalne uuring võimaldab määrata pärasoole sulgurlihase tooni, mõnikord tuvastada fistuli sisemine ava, selle suurus, teha kindlaks fistuli keerukus, kulg ja tunnused.
Kirurgilise meetodi valikuks vajalikku lisateavet fistuli siseava lokaliseerimise, kulgemise ja iseärasuste kohta saadakse metüleensinise sisestamisel fistulisse, fistulaalse trakti hoolika sondeerimise, fistulograafia, anoskoopia, sigmoidoskoopia, endorektaalne ultraheli.
Ravi. Konservatiivne ravi hõlmab istumisvannid pärast roojamist, fistuli pesemist antiseptiliste lahustega, antibiootikumide viimist fistulitrakti ning mikroklistiiride kasutamist astelpajuõli ja kollargooliga. Konservatiivne ravi viib harva patsientide täieliku taastumiseni, seetõttu kasutatakse seda tavaliselt ainult ettevalmistava etapina enne operatsiooni.
Kirurgiline sekkumine on radikaalne meetod rektaalsete fistulite raviks. Tähtajad kirurgiline sekkumine sõltuvad haiguse olemusest: ägenemise ajal krooniline paraproktiit on näidustatud kiireloomuline kirurgiline sekkumine; alaägeda paraproktiidi (infiltraatide olemasolu) korral viiakse läbi põletikuvastane ravi 1-3 nädalat, seejärel kirurgiline sekkumine; kroonilisuse korral - plaaniline operatsioon; stabiilse remissiooni korral lükatakse operatsioon edasi kuni paraproktiidi ägenemiseni.
Rektaalsete fistulite kirurgiline sekkumine toimub sõltuvalt fistuli tüübist (selle seos sulgurlihasega), põletikuliste protsesside olemasolust perirektaalses koes, mädasetest leketest ja kudede seisundist sisemise avause piirkonnas. fistulist.
Intrasfinkteriliste fistulite puhul lõigatakse need välja pärasoole luumenisse. Parem on fistul välja lõigata kiilukujuliselt koos naha ja koega. Haavapõhi kraabitakse välja Volkmanni lusikaga. Kui nahaaluses rasvkoes on mädane õõnsus, avatakse see sondi abil, kraabitakse seinad välja Volkmanni lusikaga, sisestatakse marli turunda salviga (levosiin, levomekool jne) ja gaasi väljalasketoru. on paigaldatud.
Transsfinkterilised fistulid elimineeritakse fistul väljalõikamisel pärasoolde luumenisse haava sügavate kihtide (sulgurlihased) õmblemisega või ilma ja mädase õõnsuse äravooluga.
Ekstrasfinkteriliste fistulite puhul, mis on kõige keerulisemad, kasutatakse erinevaid operatsioone, mille põhiolemus on fistuli trakti täielik väljalõikamine ja fistuli sisemise avause eemaldamine (õmblemine). Komplekssete fistulite puhul kasutatakse ligatuurimeetodit. Mittetäielikud fistulid lõigatakse täisnurga all painutatud sondi abil pärasoole luumenisse.
Paraproktiit on perirektaalse rasvkoe mädane põletikuline haigus. Tänu intensiivsele vereringele vaagnaõõnes areneb see protsess väga kiiresti.
Vastavalt kirurgilise ravi reeglitele tuleb kõik mädased õõnsused avada ja tühjendada. Samas päris alguses subkutaanne paraproktiit operatsiooni saab vältida. Selleks peate kõigepealt konsulteerima arstiga õigeaegselt, vähemalt enne tüsistuste tekkimist, ja järgima kõiki tema ravijuhiseid. Lisaks on häid retsepte paraproktiidi raviks rahvapäraste ravimitega.
Paraproktiit – abstsessid perirektaalses koesHaiguse etioloogia
Paraproktiit tekib kiire kasvu tõttu patogeensed mikroorganismid. Mingil põhjusel on taimestik normaalne sisekeskkond keha, muutub patogeenseks. Kõige sagedamini see coli ja stafülokokk. Võimalik on nakatumine teiste bakteritega (Klebsiella, Proteus). Inimene nakatub nendega väljastpoolt teistelt inimestelt ning koldetest võivad need kahjulikud mikroobid ka pärasoolde liikuda krooniline infektsioon, (kaariesed hambad, põletikulised mandlid, paranasaalsed siinused nina). Mõnikord areneb haigus raske immuunpuudulikkuse taustal, eriti sageli juhtub see sepsise korral.
Isegi tuberkuloosibatsill, Treponema pallidum või klamüüdia võivad olla paraproktiidi esinemise etioloogiline tegur.
 Paraproktiiti põhjustavad patogeensed bakterid
Paraproktiiti põhjustavad patogeensed bakterid Põletiku põhjused
Ägeda paraproktiidi tekkeks on vaja spetsiifilisi tingimusi, milles bakterid võivad paljuneda, ja mis kõige tähtsam, sissepääsuvärava olemasolu. Mikroorganismide tungimine paraproktiidi ajal toimub tavaliselt järgmiselt:
- päraku sulgurlihase ja pärasoole lõhed;
- rektaalse kanali erosioon- ja haavandilised protsessid;
- põletikuline hemorroidid;
- pärasoole näärmed krüptides;
- haavad pärast perianaalse piirkonna vigastusi õnnetusjuhtumite, terapeutiliste ja diagnostiliste meetmete tõttu;
- infektsiooni sissetoomine sisemistest põletikukolletest vereringe ja lümfi kaudu.
Proktoloogid määravad kindlaks inimeste rühmad, kelle paraproktiidi tekkerisk on suurem. Põletiku tekkeks pärasoole piirkonnas on eelsoodumus:
- krooniliste, loidushaigustega inimesed seedetrakti, eriti pärasoole;
- inimesed, kes ei järgi õige toitumise põhimõtteid;
- kaasasündinud või omandatud immuunpuudulikkusega mehed, naised ja nooremad ning noorukieas lapsed;
- suhkurtõvega inimesed, eriti dekompensatsiooni staadiumis;
- halbade harjumustega täiskasvanud sigarettide suitsetamine ja need, kes joovad regulaarselt kangeid alkohoolseid jooke;
- isikud, kes eiravad isikliku hügieeni reegleid.
Tähtis! Pikaajaliselt ravimata hemorroidid ja krooniline põletik sõlmed muutuvad üheks peamiseks nakkusteeks perirektaalsesse koesse.
 Põletikulised hemorroidid on nakkuse värav
Põletikulised hemorroidid on nakkuse värav Millal saab operatsiooni vältida?
Kas sellist diagnoosi nagu paraproktiit on võimalik ravida ilma operatsioonita? Jah, mõnikord saab operatsiooni vältida. Peaasi on ravi õigeaegne alustamine. Millal iganes murettekitavad sümptomid Nõu saamiseks peate viivitamatult konsulteerima arstiga.
Kroonilise paraproktiidiga patsiendid suudavad kiiresti ära tunda ägenemise nähud, kuna seda esineb sageli. Kliinilised ilmingud tegelikult ei erine need kuidagi ägedalt esinevast haigusest. Paraproktiidi sümptomite olemus, nende avaldumise aeg ja intensiivsus sõltuvad otseselt põletikulise protsessi faasist ja neid on kolm:
- infiltratsioonifaas;
- mädase põletiku faas;
- protsessi lahendamise faas.
Paraproktiidi ravi ilma operatsioonita on võimalik infiltratsioonifaasis, kuni mäda moodustumiseni. Kasutatakse palju tõhusad meetodid: füsioteraapia, laser, antibiootikumid ja põletikuvastased ravimid. Mädase õõnsuse korral on võimalik ainult kirurgiline ravi koos põletikukolde eemaldamisega. Alles pärast seda määratakse paraproktiidi konservatiivne ravi.
Diagnostika
Tavaliselt ei tekita paraproktiidi diagnoosimine tõsiseid raskusi. Kogenud proktoloog kirurg selgitab hoolikalt kaebusi ja uurib pärakupiirkonda. Täiendavalt tehakse pärasoole digiuuring, mille käigus tuvastatakse tihe kuumaturse, põletik, sulgurlihase lõhed ja hemorroidid.
Kroonilise paraproktiidi korral on ette nähtud ultraheliuuring fistuloosse trakti lokaliseerimise ja põletiku leviku selgitamiseks. Võimalik on teha fistulograafiat – eri röntgenuuring, kui fistuli trakti avasse süstitakse radioaktiivset läbipaistmatut ainet.
Konservatiivsed ravimeetodid
Sama oluline komponent paraproktiidi kõrvaldamisel on ravimite ravi. Konservatiivne ravi võib kasutada ka isoleeritult, eriti kui operatsioon on vastunäidustatud (raskete kaasuvate haiguste korral dekompensatsiooni staadiumis, eriti kui patsient on eakas või väikelaps).
Esiteks on see ette nähtud paraproktiidi korral antibakteriaalsed ravimid. Enamasti kasutavad arstid järgmisi ravimeid:
- amikatsiin;
- gentamütsiin;
- tseftriaksoon;
- tsefipiim;
- Metronidasool.
Paraproktiidi raviks on ette nähtud ravimid erinevad vormid: tablettide, süstelahuste ja isegi suposiitide kujul. Antibiootikumidel on põletikuvastased omadused, need vähendavad turset ja kudede infiltratsiooni. Eesmärk antibakteriaalsed ained takistab haiguse progresseerumist krooniline vorm ja haridus fistuli traktid. Kehatemperatuur langeb, väheneb üldised sümptomid joove.
Paraproktiidi remissioonifaasis, kui fistuli kanal on suletud, operatsiooni ei tehta, kuid vajalik on pidev ravi ja teatud abinõud. Proktoloogid määravad spetsiaalsed rektaalsed ravimküünlad antiseptiline toime mis vähendavad põletikku ja valulikud aistingud. Neid kasutatakse kaks korda päevas, alati pärast hügieeniprotseduure.
Kõige populaarsemad ravimid paraproktiidi raviks:
- Leevendus;
- Proktosaan;
- Posterisan;
- Olestesin;
- Ultraproct;
- Ihtiooli küünlad.
 Kõige populaarsemad paraproktiidi ravimküünlad
Kõige populaarsemad paraproktiidi ravimküünlad Raviks kasutatakse ka spetsiaalseid salve ja kreeme, mida kantakse otse põletikukohale või manustatakse vatitikuga, mis jäetakse 3-4 tunniks mõjuma.
- Proktosedüül;
- Locacorten-N;
- Levomekol;
- Levosiin;
- Vishnevski salv.
Tähelepanu! Ilma kirurgilise ravita ja mädaste masside eemaldamiseta võib mädaõõne kapsel lõhkeda, seejärel levib sisu ümbritsevatesse kudedesse või siseneb vereringesse. Kaugelearenenud haiguse tagajärjeks võivad olla rasked põletikud ja septilised tüsistused.
Rahvapärased abinõud
Retseptid paraproktiidi raviks, mida kasutatakse traditsioonilised ravitsejad, on end juba ammu üsna tõhusana tõestanud. Inimesed, kellel on selline haigus, mõtlevad pikka aega, milliseid meetodeid valida ja kuidas paraproktiiti kodus ravida.
Seda tasub meeles pidada traditsiooniline ravi võib ainult leevendada paraproktiidi sümptomeid, vähendada põletikku ja aitab haigusest taastuda ainult siis, kui see on algstaadiumis nahaalune.
Paraproktiidi ravi meetodite abil Alternatiivmeditsiin hõlmab terapeutiliste klistiiride kasutamist, mille toime on suunatud patogeense taimestiku kasvu pärssimisele, põletiku vähendamisele, soolte puhastamisele väljaheited. Neid on hea teha enne ravimküünalde ja salvide kasutamist, et viimaste mõju tugevdada.
Sellised klistiirid on tavaliselt väikese mahuga - 100-200 milliliitrit. Microclysters on valmistatud ravimtaimede tõmmistest. Selleks lisa klaasi 1-2 supilusikatäit kuiva toorainet kuum vesi ja nõuda 3-4 tundi.
Kõige populaarsem järgmiste ravimtaimede kasutamine paraproktiidi ravis:
- kummel;
- järjestused;
- salvei;
- saialill;
- raudrohi.
Kodus kasutatakse laialdaselt vanne ja losjoneid. Lihtsaim paraproktiidi istumisvanni retsept on lisada vette 2-3 supilusikatäit soola või soodat. Võtke see vann pool tundi. Võite lisada ravimtaimede infusioone: pune või tamme koor.
Retsepte kasutatakse koos mumiyoga, mis tuleb esmalt lahustada, ja isegi puutuhaga ja kiviõli. Need vahendid leevendavad patsientidel valu, vähendavad turset ja takistavad põletiku levikut tervetesse kudedesse.
 Ravimtaimed, kasutatakse põletiku raviks
Ravimtaimed, kasutatakse põletiku raviks Toitumisreeglid
Paraproktiidi ennetamiseks ja raviks tuleb jälgida, et söödav toit oleks loomulik, kerge, tasakaalustatud valkude, rasvade ja süsivesikute koostiselt ning sisaldaks olulisi vitamiine ja mikroelemente.
Oluline on järgida dieeti, soovitatav on süüa ligikaudu samal ajal. Parem on välistada praetud, suitsutatud toidud, magusad gaseeritud joogid, kondiitritooted ja loomulikult alkohol. Oluline on tarbida piisav kogus fermenteeritud piimatooted: isetehtud jogurtid, keefir ja kohupiim. See dieet soodustab taastumist normaalne mikrofloora ja regulaarne väljaheide.
Kindlasti tasub ravi ajal meeles pidada joogirežiimi, puhast vett on soovitatav juua 1,5-2 liitrit päevas.
Kui suhtute oma tervisesse vastutustundlikult, on paraproktiiti võimalik ravida ilma operatsioonita. Oluline on kogu raviperioodi vältel hoolikalt jälgida pärakupiirkonna seisundit ja kui seisund halveneb, pöörduda viivitamatult arsti poole.
Video artikli teemal:
Haiguse sümptomid
Paraproktiidi sümptomeid võib mõnikord segi ajada paljude teiste haigustega. Inimene tunneb keha üldist joobeseisundit, mis avaldub järgmisel kujul:
- nõrkused;
- peavalu;
- söögiisu vähenemine;
- kehatemperatuuri tõus (kuni 39 ° C);
- külmavärinad;
- soolehäired (kõhukinnisus või kõhulahtisus).
Paraproktiidi tunnuseid saab ära tunda ka valuliku urineerimise järgi, ebameeldivad aistingud kõhus ja vaagnas. See haigus avaldub tugeva valuna päraku ja pärasooles.
Mõnikord kogevad patsiendid päraku piirkonnas epidermise punetust, koe turset ja kõvenemist. Selle piirkonna puudutamisel on tunda valu. Seetõttu on inimesel üsna sageli keeruline diivanil või taburetil istuda.
Kui haigust ei ravita, halveneb patsiendi seisund.
Selles etapis võib see ilmneda suur hulk mädane verejooks. See tekib sooleseina sulamise tõttu.
Kroonilise paraproktiidi sümptomid ja ravi erinevad veidi haiguse tavapärasest vormist. Patsiente häirib sageli mädane eritis fistul. Enamasti valulikku tunnet ei esine, kuid nahk on väga ärritunud ja see põhjustab ebamugavust.
Tihti ei saa naised või mehed aru, mis nendega toimub ja pöörduvad kirurgide või günekoloogide poole. Kuid kõigepealt peaksite minema proktoloogi juurde, et ta saaks põhjaliku diagnoosi teha ja haiguse kindlaks teha.
Miks tekib paraproktiit?
Selle välimuse põhjused on erinevad. Enamasti tekib haigus tingitud nakkuslik infektsioon.
Haiguse tekitajate hulka kuuluvad:
- stafülokokid;
- anaeroobne taimestik;
- coli.
Tavaliselt sisenevad sellised viirused pärasoolest läbi mikrotraumade ja limaskesta pragude. See juhtub tänu pidev kõhukinnisus millega kaasneb väljaheidete tihendamine.
- Samuti on paraproktiidi põhjused hemorroidid ja anaallõhed, mille tagajärjel lõhkevad sõlmed ja tekivad lahtised haavad.Infektsioon võib pärakunäärme kanali ummistuse kaudu tungida perirektaalsesse koesse. Kui bakterid levivad sügavates kihtides soole seina, tekib paraproktiit. Haiguse tekitaja võib rakkudesse sattuda mis tahes muu kroonilise infektsiooni allika kaudu (sinusiit, tonsilliit, kaaries jne).
- Paraproktiidi põhjused peituvad ka pärasoole vigastustes. Need võivad olla nii kodused kui ka töökorras.
Traditsioonilised ravimeetodid
Paraproktiidi ravi hõlmab operatsiooni. Mädane fookus on hädavajalik avada ja sisu välja pumbata. Pärast manipuleerimisi on vaja kindlaks teha nakkuse allikas, et see eemaldada.
Operatsioon tuleb läbi viia sakraal- või epiduraalanesteesia abil. Kui patsiendi kõhuõõs on kahjustatud, tuleb kasutada üldanesteesiat. Alles pärast mädase fookuse avamist ja selle sisu puhastamist võib loota täielikule taastumisele.
Kui teil tekib krooniline paraproktiit, peate tekkinud fistuli välja lõikama. Kuid aktiivse mädapõletiku perioodil on kirurgiline sekkumine rangelt keelatud. Sel põhjusel tuleb abstsessid esmalt avada, sisust puhastada ja tühjendada. Alles siis on lubatud alustada kirurgilisi manipuleerimisi.
Kui fistuli kanalis on infiltreerunud alasid, on see esialgu vajalik läbi viia antibakteriaalne ravi füsioterapeutiliste meetodite kasutamine. Operatsioon tuleb läbi viia kiiresti pärast eelnevat ravi. Sel juhul on haiguse retsidiiv välistatud.
Rahvapärased abinõud kohalikuks raviks

Paraproktiiti saab ravida rahvapärased abinõud millel on haiguse kohas põletikuvastane toime. Selleks peaksite läbi viima istumisvannid. Peate võtma 250 ml keeva vett, valama see basseini ja lisama anumasse 1 spl. l. meresool ja sama palju soodat. Komponendid tuleb segada nii, et need lahustuksid. Selles kompositsioonis peate istuma 30 minutit.
Paraproktiidi haigusest ülesaamiseks võite teha istumisvannid:
- pune ürdid;
- tamme koor;
- järjestused;
- kalmus;
- saialilleõied;
- salvei;
- raudrohi.
RETSEPT! Sa peaksid võtma 1 spl. l. iga komponent ja seejärel tuleks 50 g saadud massist valada 0,5 l keedetud vett. Ravimit tuleb keeta 120 sekundit, seejärel kurnata läbi marli sooja vedeliku kaussi. Protseduuri kestus on 12-15 minutit.
Paraproktiidist põhjustatud põletiku leevendamiseks võite võtta soola ja mumiyo vanni.
RETSEPT! Peate võtma 2 tabletti ja 1 spl. l. naatriumkarbonaat, valage basseini ja valage 4 liitrit soe vesi. Sellises anumas peate istuma 10 minutit.
RETSEPT! Võtke 200 g seda ainet, valage see basseini ja lisage 4 liitrit keeva vett. Kui kompositsioon on jahtunud toatemperatuurini, peate selles istuma ja jääma sellesse asendisse 20 minutiks.
Paraproktiidi kadumiseks tuleks selle vanniga ravida iga päev 3-4 nädala jooksul.
Selle haiguse vastu aitavad hästi kartulist valmistatud küünlad.
Juurviljast on vaja lõigata väike suposiit ja panna see igal õhtul sisse päraku auk, edenedes pärasoolde. Samuti põletike leevendamiseks ja valulikud aistingud paraproktiidist põhjustatud, kasutatakse marli tampoone, mida niisutatakse kummeli või salvei keetis.
Sellised ravimküünlad tuleb asetada öösel. Üsna sageli tehakse küünlaid võrgust sealiha rasv ja mesilasliim (10:1).
Teades, mis on paraproktiit, saate haigust tõhusalt ravida. Sel eesmärgil kasutatakse saialillelahusega mikroklistiire.
Toiduvalmistamiseks tervendav vedelik peate võtma 100 ml vett ja 1 spl. l. taimede õisikud.
Ettevalmistused sisekasutuseks

Seal on palju rahvaviisid kuidas ravida paraproktiiti suukaudsete ravimitega. Väga hästi aitab punase pihlakamahl, sest sellel on antibakteriaalne, seenevastane ja lahtistav toime.
Sellistest marjadest saab valmistada ka tervistavat keedust. Sa peaksid võtma 2 tl. kuivatatud toorained ja valage neile 500 ml keeva vett. Ravimit tuleb infundeerida 60 minutit ja seejärel lisada joogile veidi suhkrut.
Ravimit tuleb võtta 3 korda päevas.
Paraproktiidist põhjustatud põletikku saab vähendada taimeteede ja -tõmmiste abil.
- 100 g vahukommi ja jahubanaanijuurt, 80 g raudrohi tuleb pruulida 750 ml keedetud veega. Ravimit tuleb infundeerida 12 tundi. Pärast määratud aja möödumist tuleb jook läbi sõela kurnata. Te peate jooma 150 ml teed kuni 4 korda päevas.
- 50 g naistepuna, basiilikut, vereurmarohi ja 100 g kaselehti. Komponendid tuleb valada 4 tassi keeva veega ja keeta 60 sekundit. Ravimit tuleb infundeerida tund aega. Võite juua teed kuni 5 korda päevas.
- 20 g nööri, 30 g salvei ja sama palju saialille tuleks valada 300 ml vette ja panna keskmisele kuumusele. Peate ravimit keetma 15 minutit. Seejärel tuleb ravimit filtreerida, jahutada ja juua mitu korda päevas, alati pärast sööki.
- etnoteadus See aitab ka väljaheiteid lahti saada, mis on paraproktiidi puhul väga oluline. Sel eesmärgil kasutatakse keeva veega pruulitud ploome (6-9 tk.). Puuvilju tuleb jätta 12 tunniks ja seejärel süüa ja juua. Nendel eesmärkidel võite kasutada värsket porgandimahla. Seda tuleks tarbida kuni 5 korda päevas. Ühe annuse kohta on lubatud juua 250 ml.
Kui teate, kuidas paraproktiiti ravida, saate leevendada haiguse sümptomeid ja vähendada põletikku. Kuid enne ravi alustamist peaksite kindlasti konsulteerima spetsialistiga.
Millised võivad olla paraproktiidi tagajärjed?
Kui te ei rakenda õigeaegne ravi paraproktiit, võib see põhjustada kahjulikke tagajärgi. Sageli põhjustab see haigus.
Proktoloogiliste haiguste struktuuris moodustab paraproktiit kuni 40% juhtudest. Paraproktiit on ravimatu kirurgiline haigus, mis põhjustab patsiendile füüsilisi, emotsionaalseid ja psühholoogilisi kannatusi. Kaasaegse kirurgia edusammud patoloogia ravis annavad lootust nii täielikuks paranemiseks ilma retsidiivideta kui ka patsiendi seisundi oluliseks paranemiseks.
Mis on paraproktiit
Paraproktiit on pärasoole ja pärasoole piirkonnaga külgnevate kudede põletikuline haigusvorm. Pararektaalne kude – side-, rasvkude, lihasesse, mis ümbritseb pärasoole keha sees. Haigusega kaasneb põletikulise eksudaadi kogunemine ühte või mitmesse mädaõõnde. Seetõttu nimetatakse seda haigust mõnikord perirektaalseks abstsessiks.
Protsess lokaliseerub sisemise ja välise sulgurlihase vahelises ruumis, mõjutades pärasoole lähedal asuvat kude. Aja jooksul moodustuvad ebaloomulikud käigud - rektaalsed fistulid, mis ühendavad rektaalset piirkonda vaagnaõõne teiste organitega või avanevad nahale.
Sagedamini avastatakse haigust 20-60-aastastel tööealistel inimestel, kellest poolteist korda rohkem on mehi. Haiguse sõltuvust elukutsest, iseloomust ega töötingimustest ei ole veel võimalik kindlaks teha.
Paraproktiidi tüübid
Nagu iga haigus, on paraproktiidil mitu klassifitseerimiskriteeriumi. On olemas paraproktiidi tüübid, mis põhinevad arengu kiirusel, haavandite ja fistulite asukohal ning sulgurlihaskiudude kahjustuse astmel.
Haiguse olemus
Sümptomite arengu kiiruse järgi eristatakse ägedat ja kroonilist paraproktiiti. Esimesel visiidil tuvastatakse äge paraproktiit. Kui ägeda põletiku ravi oli ebaefektiivne, areneb haigus krooniliseks paraproktiidiks.
Krooniline staadium kestab kaua, koos sümptomite ägenemise ja taandumisega ravi mõjul. Kroonilise paraproktiidi oht on fistuloossete traktide moodustumine pärasoolest teistesse organitesse.

Ägeda paraproktiidi klassifikatsioon:
- põhjuse järgi – tavaline, traumaatiline, anaeroobne, spetsiifiline;
- abstsesside asukoha järgi - ishiorektaalne, submukoosne, subkutaanne, vaagna- ja pärasoole, retrorektaalne.
Eristatakse kroonilisi haigusi:
- struktuuri järgi - täielik, mittetäielik, välimine ja sisemine;
- mööda fistuli sisemise ava väljapääsu - eesmine, külgmine, tagumine;
- vastavalt protsessi arengu tõsidusele - lihtne, keeruline.
Haiguse vormid avalduvad erinevate kliiniliste tunnustega ja tekivad erinevatel põhjustel.
Vastavalt põletikulise protsessi asukohale
Sõltuvalt abstsessi asukohast eristatakse järgmisi ägeda põletiku tüüpe:
- või pararektaalne tüüp esineb pooltel juhtudel. Väliselt nähtav kõhukelme turse, deformatsioon anaalkäik. Raskused roojamisel ja urineerimisel;
- submukoosset tüüpi patoloogia, kui abstsess on palpeeritav valuliku tiheda moodustumisena ja võib ootamatult spontaanselt lõhkeda;
- või ischiorektaalne on määratletud ischio, perineumi piirkonnas, anus;
- enim peetakse vaagna- ja soolestiku paraproktiiti ehk vaagna-soolestikku raske vorm raskusest tingitud haigus varajane diagnoosimine põletik vaagnas. Registreeritud 7% patsientidest;
- retrorektaalne paraproktiit on haiguse haruldane vorm, registreeritud 1-1,5% juhtudest. Seda iseloomustab päraku terav pundumine, mis on uurimise ajal selgelt nähtav.
Proktoloog saab pärast uuringuid, analüüse ja riistvarauuringut vastuvõtul määrata haiguse arengustaadiumi.
Paraproktiidi sümptomid
Paraproktiidi esimesed sümptomid algavad kõhukelme naha punetuse, turse, valulikkuse ja sügelusega. 3-5 päeva pärast muutuvad paraproktiidi sümptomid heledamaks ja tugevamaks. Ilmub lihaseid läbistav terav valu. Paraproktiidiga valu on eriti tugev roojamise ja kõndimise ajal. Perineaalne piirkond on pinges ja valulik. Palpeerimisel tunnete naha all liikuvat vedelat sisu. Temperatuur tõuseb 37-39 kraadini.

Paraproktiidi nähud muutuvad aja jooksul väljakannatamatuks. tulistamine, teravad valud kiirguda ristluule ja reide. Inimene ei saa istuda, sest ülitundlikkus koksiuks, kõhukelm. IN krooniline staadium pärakust eraldub verega triibuline mäda, mis tähendab fistuli teket.
Millal mädane tükk murrab läbi, selle sisu valgub välja. Kui mädanik lõhkeb pärasoole luumenisse, väljub mäda kehast, võib paraproktiit taanduda. Kuid sagedamini väljub mäda kõhuõõnde ja algab kõhukelme põletik, mistõttu on paraproktiit nii ohtlik.
Patoloogia näeb välja nagu punane, paistes, valulik perineum. Võib esineda pärakukanali limaskesta põletikulist punnitust. Turse ja põletiku tõttu võivad tuharad deformeeruda – üks muutub teisest suuremaks.
Lisaks soolestiku ilmingutele ilmnevad täiskasvanutel üldised mürgistuse sümptomid: depressioon, nõrkus, isutus. Meeste paraproktiidi sümptomid võivad esineda koos eesnäärme põletikuga. Sel juhul täheldatakse valu alakõhus, urineerimisraskusi ja üldise elujõu langust.
Naiste sümptomid korreleeruvad suguelundite haigustega. Näriv valu alakõht, temperatuurimuutused, kõhukelme turse. Kaasneb kõhukinnisus valed tungid roojamisele. Sellised sümptomid on tingitud pärasoole ja naiste suguelundite lähedasest anatoomilisest asukohast.
Kuidas paraproktiit tekib?
Põletikulise reaktsiooni käivitaja on krüptide nakatumine. Krüptid on taskud jämesoole limaskestal. Krüptid asuvad pärakupiirkonna ülemise ja keskmise kolmandiku piiril. Bakterid (Escherichia coli, stafülokokk, streptokokk, klostriidid, mükobakterid, aktinomükoos) kanduvad läbi vere ja lümfi pärasoole kudede lähedal asuvatesse sügavatesse kihtidesse.

Bakterid mõjutavad pärakunäärmeid. Näärmete kanalid avanevad pärakukanali luumenisse ja eritavad niisutavat sekreeti. Mõne päeva jooksul levib nakkus näärmete kanalite kaudu pärasoole luumenist lahtisesse submukoossesse koesse. Moodustavad abstsessid infiltratsiooni staadiumis täidetakse mädase sisuga, liikudes ägeda põletiku faasi.
Haiguse põhjused
Paraproktiidi põhjused, mis käivitavad patoloogilisi protsesse, on järgmised:
- pärakupiirkonna vigastused;
- defekatsiooni rikkumine - kõhukinnisus, kõhulahtisus;
- koliit, mittespetsiifiline haavandiline koliit;
- Crohni tõbi;
- hemorroidid, anaallõhe;
- naisorganite põletikulised haigused;
- prostatiit;
- viirushaiguste tõttu vähenenud immuunsus;
- kehv toitumine;
- alkohol, suitsetamine.
Tuntud on “uinuva infektsiooni” nähtus, kui pärast abstsessi kirurgilist eemaldamist jääb pärasoolde väike põletikukoldeke. Ebasoodsates tingimustes tekib korduv paraproktiit. See juhtub halvasti puhastatud abstsessist. Nakkus võib teist korda tungida läbi rektaalsete lõhede.
Paraproktiidi tagajärjed
Paraproktiidi võimalikud tüsistused hõlmavad mitmeid raskeid kirurgilisi seisundeid:
- fistulid, mis ulatuvad tuppe, kõhukelme, munandikotti - ohtlikud tagajärjed meestele ja naistele;
- peritoniit - kõhukelme põletik;
- paraproktiidi retsidiiv koos uute fistulite moodustumisega;
- vähi degeneratsioon;
- sooleseina mädane sulamine;
- ulatuslik sepsis;
- langus funktsionaalne võime sulgurlihase, mis väljendub väljaheidete ja gaaside inkontinentsis.
Tüsistused pärast paraproktiiti sõltuvad rektaalse ravi kvaliteedist ja patsiendi füsioloogilisest seisundist. Hiline tootmine õige diagnoos suurendab tõsiste tüsistuste tõenäosust.
Kuidas tuvastada paraproktiiti
Paraproktiidi diagnoos koosneb järjestikuste meetmete komplektist. Ägedate ja krooniliste protsesside uurimise tehnika on erinev. Ägeda paraproktiidiga kaasneb raske põletik ja tuikavat, talumatut valu. Seetõttu viib arst läbi välise eksami ja mõõdab temperatuuri.
Digitaalne uuring ja anoskoopia on liiga valusad. Vereanalüüs näitab suur kiirus erütrotsüütide settimine ja leukotsüütide arvu suurenemine - peamised põletikunäitajad.
Haiguse krooniline vorm allub sõrme- ja instrumentaalne uurimine. Proktoloog uurib pärakukanalit sõrmega. Pärast fistuli valendiku avastamist uuritakse seda. Kell kõrge positsioon fistulid, tehakse fistulograafia - fistuli trakti röntgenuuring.
Igat tüüpi põletike korral kasutatakse ultraheli, radiograafiat, sigmoidoskoopiat ja anoskoopiat. Paraproktiit on vaja õigesti diagnoosida ja eristada teistest vaagnaelundite haigustest.
Kuidas ravitakse paraproktiiti?
Paraproktiidi ravi on enamikul juhtudel kirurgiline. Läheneb kirurgiline sekkumineägedate ja krooniliste haiguste korral erinevad.
Ägeda paraproktiidi ravi
Ägeda faasi korral on vajalik erakorraline ravi kirurgiline hooldus. Olles kindlaks teinud abstsesside asukoha, otsustatakse need avada ja puhastada. all läbi viidud üldanesteesia või süstitakse anesteetikumi lülisambakanalisse. Paraproktiidi esmaabi on nakkuse allika kõrvaldamine.

Kirurg jõuab abstsessile. See lõikab oma kapsli poolkuukujulise sisselõikega lahti. Mädane sisu eemaldatakse soonelise sondiga. Puhastatud õõnsus pestakse antiseptikuga ja jäetakse drenaaž eksudaadi ärajuhtimiseks.
Järgmise sammuna tuleb leida esmane fookus ehk krüpt, millest põletik alguse sai. Krüp ja mädane kanal eemaldatakse, töödeldakse antiseptikuga ja kurnatakse. Haava kohal rippuvad naha- ja limaskestaklapid lõigatakse ära. Moodustub kolmnurkne haav, mille tipp on suunatud soolde.
Edasise vaatluse eesmärk on vältida uut mädanemist. Haavandite õige eemaldamisega saab paraproktiiti igavesti ravida.
Haiguse kroonilise staadiumi ravi
Kroonilise paraproktiidi ravis on mitmeid funktsioone. Patsient valmistatakse ette operatsiooniks: määratakse antibiootikumid, ägedate sümptomite leevendamiseks ravitakse laseriga põletikulisi ja paistes kudesid.
Vahetult operatsiooni käigus likvideeritakse esmalt leitud abstsessid. Need avatakse, pestakse, nõrutatakse. Seejärel hakkavad nad fistuliteid eemaldama. Paraproktiidi ravi efektiivsus sõltub abstsesside ekstsisiooni kvaliteedist.
Mõnikord avamise, abstsessi äravoolu ja sulgemise vahel sisemine defekt nädal möödub sooleseinast. Seda nimetatakse kaheastmeliseks operatsiooniks. Patsient viibib kogu aeg haiglas arstide järelevalve all.
Erandjuhtudel - nõrgenenud seniilse kehaga, haiguse keerulise käiguga, teiste organite kahjustustega on lubatud paraproktiiti ravida konservatiivsel viisil. Patsiendile määratakse massiivne antibakteriaalne ravi, mis koosneb antibiootikumidest, füsioteraapiast. Kui patsiendi seisund on stabiliseerunud, hakkavad nad abstsessi avama.
Postoperatiivne periood
Pärast operatsiooni hoitakse voodirežiimi 1-2 päeva. 24 tundi ei saa süüa, juua saab 6 tunni pärast. Esimese 2-3 päeva toit on ainult vedelik - puljongid, želee, dekoktid. Opereeritud soolestikku tuleb võimalikult palju säästa. 3 päeva pärast on patsiendil lubatud püreesupid ja pudrud veega, nõrga tee, kummeli ja kibuvitsa keetmisega.
Operatsioonijärgset haavahooldust pakub meditsiinipersonal. Iga päev töödeldakse õmblust antiseptiga - kaaliumpermanganaat, 3% peroksiid, kloorheksidiin. Seejärel pange sidemed antibakteriaalse ja haavade paranemise salviga - Levomekol, Levosin, Levomethyl.

Samuti tehakse patsiendile intramuskulaarsed antibiootikumide süstid. Tugeva valu korral on ette nähtud anesteetikumid ja analgeetikumid. Pärast patsiendi seisundi paranemist määrab arst füsioteraapia kuuri, et kiirendada õmbluste paranemist.
3 nädala jooksul tuleb haav välja verised probleemid. See normaalne protsess regenereerimine, kudede taastamine. Pärast haiglast väljakirjutamist on oluline jätkata õmbluse eest hoolitsemist - pesta seda antiseptikumiga ja ravida salviga.
Mure peaks olema raske verejooks haavast. Sel juhul helistage kiiresti kiirabijaama. Samuti peaksid hoiatama temperatuuri tõus, äkiline punetus, õmbluse turse ja terav valu alakõhus. Operatsioonid haavandite eemaldamiseks paraproktiidi korral on väga keerulised, neil on suur operatsioonijärgsete tüsistuste ja haiguse retsidiivide oht.
Paraproktiidi ennetamine
Paraproktiit - salakaval haigus, raskesti ravitav. Haavanditest täielikult vabanemiseks peate läbima rohkem kui ühe operatsiooni. Haiguse ennetamine on palju lihtsam ja tõhusam kui pika, kuluka ja piinarikka raviga.
Paraproktiidi ennetamine seisneb reeglite järgimises:
- rasvaste, marineeritud, vürtsikate, suitsutatud toitude ja gaseeritud jookide osakaalu vähendamine toidus;
- maiustuste ja tärkliserikaste toitude tarbimise minimeerimine;
- suitsetamisest ja alkoholist loobumine;
- puu-, köögiviljade ja fermenteeritud piimatoodete osakaalu suurendamine toidus, et vältida kõhukinnisust;
- igapäevased sportlikud tegevused - kõndimine, ujumine, aeroobika, kerge jooksmine. Kehaline aktiivsus peaks tooma rõõmu, mitte väsimust ja tüdimust. Valige oma vajadustele ja võimalustele vastav spordiala;
- regulaarne arstlik ennetav läbivaatus;
- haiguste ravi varases staadiumis;
- ohutusnõuete järgimine, vigastuste vältimine tööl ja kodus;
- immuunsüsteemi tugevdamine, eriti sügis-talvisel hooajal.
Paraproktiit on proktoloogiline haigus, mis on seotud pararektaalse koe kahjustusega. Haiguse eelsoodumus on pärakunäärmete ja krüptide nakatumine patogeense mikrofloora poolt.
Soodustada haavandite teket pärasooles kroonilised haigused Seedetrakt, vähenenud immuunsus, vaagnapõletik naistel ja meestel. Patoloogia väljendub turse ja valuna kõhukelmes, palavikuna, nõrkusena, väljaheite ja urineerimisega seotud probleemidena. Kirurgiline ravi toimub haiglatingimustes.
Meie veebisaidil olevat teavet pakuvad kvalifitseeritud arstid ja see on ainult informatiivsel eesmärgil. Ärge ise ravige! Konsulteerige kindlasti spetsialistiga!
Gastroenteroloog, professor, arst arstiteadused. Määrab diagnostika ja viib läbi ravi. Õpperühma ekspert põletikulised haigused. Rohkem kui 300 teadusartikli autor.
Paraproktiit on proktoloogiline haigus, mis on mädane põletik rasvkude, mis paikneb perianaalses piirkonnas ja pärasoole ümber. Proktoloogiaspetsialistide hinnangul tuleb kuni 40% patsientidest arsti juurde just sel põhjusel ning enamik haigeid on mehed.
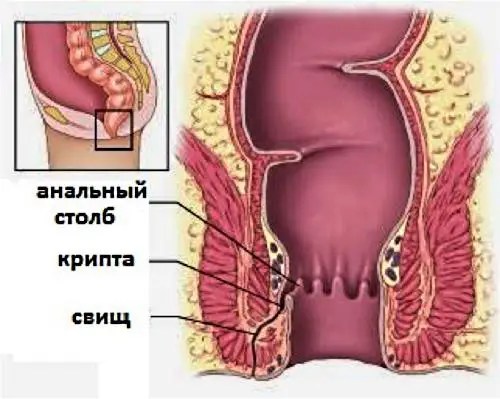
Põletikulise protsessi põhjuseks pararektaalses piirkonnas peetakse patoloogilise floora tungimist pärasoolest ümbritsevate kudede sügavatesse kihtidesse. Peamised haiguse tekitajad - Escherichia coli, enterokokid, stafülokokid, anaeroobsed mikroobid - tungivad rasvkoesse pärakuõõnest päraku seina süvendite (anaalsiinused või Morgani krüptid) kaudu. Morgani krüptid on bakterite peamine “sisenemisvärav” ning enamasti soodustavad infektsiooni teket soole limaskesta ja pärakulõhede kahjustused.
 Teised, vähem levinud patogeenide tungimise viisid on haavad ja haavandid naha pinnal ning eesnäärmepõletik. Organismi eneseinfektsiooni ei saa välistada, kui soolevälistest põletikukolletest (seened, klostriidid, mükobakterid jne) pärinevad patogeensed mikroorganismid kanduvad vereringe kaudu põletikukohta.
Teised, vähem levinud patogeenide tungimise viisid on haavad ja haavandid naha pinnal ning eesnäärmepõletik. Organismi eneseinfektsiooni ei saa välistada, kui soolevälistest põletikukolletest (seened, klostriidid, mükobakterid jne) pärinevad patogeensed mikroorganismid kanduvad vereringe kaudu põletikukohta.
Patogeenid võivad mõjutada kõiki soolestikku ümbritsevaid rakuruume:
- vaagna-rektaalne piirkond;
- iileo-rektaalne kude;
- tagumine rektaalne tsoon;
- pärasoole submukoosne kiht;
- nahaalune rasvakiht.
Rasketel juhtudel võib põletik haarata mitut piirkonda korraga.
On mitmeid tegureid, mis suurendavad paraproktiidi riski:
- Kättesaadavus suhkurtõbi;
- aterosklerootiline veresoonte kahjustus;
- nõrk immuunsus, üldine ja kohalik;
- sagedane kõhukinnisus;
- hemorroidid;
- praod päraku piirkonnas;
- anaalvahekord.
Paraproktiidi tüübid ja sümptomid
 On kaks pararektaalse põletiku vormi:
On kaks pararektaalse põletiku vormi:
- vürtsikas,
- krooniline
Paraproktiiti peetakse ägedaks, kui see ilmneb esimest korda ja seda iseloomustab mädanemise moodustumine rasvkoes. Mädane sisu võib leida väljapääsu, moodustades patoloogilise kanali abstsessi ja külgnevate õõnesorganite või nahapinna (fistul) vahele.
Ravi puudumine ehk kirjaoskamatu teraapia muudab haiguse kulgemise krooniliseks vormiks, mis väljendub perioodiliste ägenemistena ja katab kogu rektaalse ruumi välis- ja sisesfinkterite, vilkuvate ninakõrvalkoobaste ja ümbritsevate kudede vahel. Pikaajalise põletiku korral moodustuvad püsivad pararektaalsed ja perianaalsed fistulid.
 Kaasneb haiguse areng tüüpilised sümptomid põletikuline protsess:
Kaasneb haiguse areng tüüpilised sümptomid põletikuline protsess:
- temperatuur võib ulatuda 39 kraadini;
- keha mürgistuse tunnused - nõrkus, külmavärinad, peavalud, isutus;
- urineerimis- ja roojamishäired (valu, hilinemine);
- valu põletiku piirkonnas (alakõhus, vaagnas).
Ägeda paraproktiidi spetsiifiline kliiniline pilt sõltub selle tüübist, see tähendab põletiku asukohast:

Kroonilise paraproktiidi sümptomid
Krooniline paraproktiit eksisteerib reeglina peaaegu valutult. Selle paraproktiidi vormi peamised ilmingud on mädaste fistulite moodustumine. Fistulite väljalaskeavad võivad asuda päraku lähedal ja tuharatel ning neist voolab välja roojaga segatud mäda. Kanalisuu sulgudes koguneb mäda, tekivad uued abstsessid, mis murduvad soolestikku või välja, moodustades nii värskeid fistuleid. Haiguse kaugelearenenud vormis võivad mädased "käigud" moodustada terveid hargnenud struktuuriga klastreid, arvukalt auke ja ühist õõnsust - nakkuse allikat.
Selline paraproktiit ei ole võimeline ise paranema. Iga retsidiiviga skaala patoloogiline protsess ainult suureneb, hävitades üha enam patsiendi keha. Järk-järgult tõusevad rasked tüsistused nekroosi kujul, paraproktiidi pahaloomuline degeneratsioon.
Kuna ägeda paraproktiidi sümptomid on üsna spetsiifilised, on nende avastamisel oluline võimalikult kiiresti pöörduda proktoloogi poole, et vältida eluohtlikke tagajärgi ja vältida haiguse krooniliseks muutumist.
Haiguse läbivaatus
 Haiguse diagnoosimist teostavad proktoloogilised ja kirurgilised spetsialistid. Kõrval kliiniline pilt ja arst saab juba diagnoosida patsiendi kaebusi esialgne diagnoos. Paraproktiiti on vaja eristada mädanemisest healoomuline kasvaja- "wen", soole kasvajad ja subkutaanne vorm - furunkuloosist.
Haiguse diagnoosimist teostavad proktoloogilised ja kirurgilised spetsialistid. Kõrval kliiniline pilt ja arst saab juba diagnoosida patsiendi kaebusi esialgne diagnoos. Paraproktiiti on vaja eristada mädanemisest healoomuline kasvaja- "wen", soole kasvajad ja subkutaanne vorm - furunkuloosist.
Käsitsi ja instrumentaalne uuring, sigmoidoskoopiat ja muid protseduure tavaliselt ei tehta, kuna need on väga valusad. Vajadusel tehakse need manipulatsioonid üldnarkoosis otse operatsioonilaual.
Kui diagnoosimisel on raskusi, tehakse kõhukelme ultraheliuuring rektaalne andur, kompuutertomograafia, röntgen kasvajate ja fistulite tuvastamiseks (fistulograafia).
 Paraproktiit on kirurgiline haigus, see tähendab, et selle ravi toimub peamiselt kirurgiliselt. “Ägedad” patsiendid saadetakse operatsioonituppa erakorraliselt, kohe pärast diagnoosi. Kirurgi ülesanne paraproktiidi korral on abstsessi avamine, sisuõõne puhastamine ja drenaaž. Protseduur viiakse läbi üldnarkoosis või epiduraalanesteesias. Abstsessi koorimine ei taga, et haigus ei kordu, kuna selline operatsioon ei kõrvalda paraproktiidi algpõhjust. Seetõttu tehakse kõige sagedamini 5-7 päeva pärast teine sekkumine, mille eesmärk on eemaldada kahjustatud näärmed ja siinused. Seda toimingut nimetatakse mitmeastmeliseks.
Paraproktiit on kirurgiline haigus, see tähendab, et selle ravi toimub peamiselt kirurgiliselt. “Ägedad” patsiendid saadetakse operatsioonituppa erakorraliselt, kohe pärast diagnoosi. Kirurgi ülesanne paraproktiidi korral on abstsessi avamine, sisuõõne puhastamine ja drenaaž. Protseduur viiakse läbi üldnarkoosis või epiduraalanesteesias. Abstsessi koorimine ei taga, et haigus ei kordu, kuna selline operatsioon ei kõrvalda paraproktiidi algpõhjust. Seetõttu tehakse kõige sagedamini 5-7 päeva pärast teine sekkumine, mille eesmärk on eemaldada kahjustatud näärmed ja siinused. Seda toimingut nimetatakse mitmeastmeliseks.
Kui abstsessi asukoht on täpselt teada, ümbritsevad kuded põletikulises protsessis ei osale ja patsiendi seisund lubab, tehakse kõik ülaltoodud manipulatsioonid korraga. Üheetapilise operatsiooni käigus on vaja mitte ainult abstsessi avada, vaid ka leida nakkusallikas, eemaldada kahjustatud krüpt, välja lõigata fistuliteed. Kui abstsess asub sügaval, on sageli vajalik sulgurlihase dissektsioon (sfinkterotoomia), millega kaasneb teatav oht päraku lukustusmehhanismi kahjustada. Selle tulemusena võib patsiendil tekkida roojapidamatus.
Kui protsess on juba kroonilises staadiumis, planeeritakse radikaalne kirurgia, mille käigus elimineeritakse kõik mõjutatud koed, fistulid ning luuakse tingimused normaalseks paranemiseks operatsioonijärgne haav. Kroonilise paraproktiidi raviks kasutatakse järgmist tüüpi kirurgilisi sekkumisi:

Operatsiooni tüübi ja ulatuse määrab proktoloog kirurg, tuginedes teabele põletikulise protsessi lokaliseerimise ja raskusastme kohta.
IN operatsioonijärgne periood määratakse antibiootikumravi (Gentamütsiin, Tsufotaksiim) ja antiseptikumidega (Levomekol) tehakse sidemeid. Taastumine toimub 2-5 nädala jooksul, selle aja jooksul peab patsient järgima ranget dieeti, tegema 3-4 korda päevas kaaliumpermanganaadi istumisvanne ja järgima muid kirurgi soovitusi.
Ägeda ja kroonilise paraproktiidi ennetamine
 Peamine ülesanne pärast taastumist on vältida paraproktiidi retsidiivi. Ennetamine koosneb järgmistest meetmetest:
Peamine ülesanne pärast taastumist on vältida paraproktiidi retsidiivi. Ennetamine koosneb järgmistest meetmetest:
- dieet, mis tagab korrapärase kerge väljaheite loomise;
- optimaalse kehakaalu säilitamine;
- vabaneda hemorroididest ja;
- hoolikas hügieen, pesemine jahe vesi pärast iga roojamist;
- krooniliste infektsioonikollete hävitamine kehas;
- peamiste haiguste (suhkurtõbi, ateroskleroos, seedetrakti haigused jne) ravi.
