Парапроктитът възниква от течения. парапроктит
парапроктит(параректален абсцес) - остро или хронично възпаление на параректалната тъкан. Той представлява около 30% от всички заболявания, процесът засяга около 0,5% от населението. Мъжете страдат 2 пъти по-често от жените, боледуват на възраст 30-50 години.
Етиология и патогенеза. Парапроктитът възниква в резултат на навлизане на микрофлора (стафилококи, грам-отрицателни и грам-положителни пръчки) в параректалната тъкан. При обикновен парапроктит най-често се открива полимикробна флора. Възпалението с участието на анаероби е придружено от особено тежки прояви на заболяването - газов целулит на тазовата тъкан, гнилостен парапроктит, анаеробен сепсис. Специфични патогени на туберкулоза, сифилис, актиномикоза много рядко са причина за парапроктит.
Начините за заразяване са много разнообразни. Микробите навлизат в параректалната тъкан от аналните жлези, които се отварят в аналните синуси. При възпалителния процес в аналната жлеза, каналът й се запушва, в интерсфинктерното пространство се образува абсцес, който прониква в перианалното или параректалното пространство. Преходът на процеса от възпалената жлеза към параректалната тъкан е възможен и по лимфогенен път.
Определена роля в развитието на парапроктит могат да играят наранявания на ректалната лигавица от чужди тела, съдържащи се в изпражненията, хемороиди, анални фисури, улцерозен колит, болест на Crohn и имунодефицитни състояния.
Парапроктитът може да бъде вторичен - с разпространението на възпалителния процес в параректалната тъкан от простатата, уретрата, женските полови органи. Нараняванията на ректума са рядка причина за парапроктит (травматичен).
Класификация на парапроктит
Остър парапроктит.
Според етиологичния принцип: обикновени, анаеробни, специфични, травматични.
Според локализацията на абсцеси (инфилтрати, ивици): подкожни, ишиоректални, субмукозни, пелвиоректални, ретроректални.
Хроничен парапроктит (фистули на ректума).
Според анатомичния признак: пълни, непълни, външни, вътрешни.
По местоположение вътрешен отворфистула: предна, задна, странична.
По отношение на фистулния тракт към влакната на сфинктера: интрасфинктерни, транссфинктерни, екстрасфинктерни.
Ниво на трудност: просто, трудно.
Остър парапроктитхарактеризиращ се с бързо развитие на процеса.
Клинично парапроктитът се проявява с доста интензивна болка в ректума или перинеума, треска, придружена от втрисане, неразположение, слабост, главоболие, безсъние, загуба на апетит. Обширният флегмон на параректалната тъкан води до тежка интоксикация, развитие на синдром на дисфункция на жизненоважни органи, застрашаващ прехода към полиорганна недостатъчност и сепсис. Често има забавяне на изпражненията, тенезми, дизурични явления. С натрупването на гной болките се засилват, стават резки, пулсиращи. Ако абсцесът не се отвори навреме, той се разбива в съседните клетъчни пространства, ректума, навън през кожата на перинеума.
Пробивът на абсцеса в ректума е следствие от разтопяването на стената му с гной при пелвиоректален парапроктит. Между кухината на абсцеса и лумена на ректума се образува съобщение (непълна вътрешна фистула).
При избухване на гной (по кожата на перинеума) се образува външна фистула. Болката отшумява, телесната температура се понижава, общото състояние на пациента се подобрява.
Пробивът на абсцеса в лумена на ректума или навън много рядко води до пълно възстановяване на пациента. По-често се образува фистула на ректума (хроничен парапроктит).
Подкожният парапроктит е най-честата форма на заболяването (до 50% от всички пациенти с парапроктит). Характеризира се с остри, резки болки, усилващи се при движение, напрежение, дефекация; наблюдава се дизурия. Телесната температура достига 39 "C, често се появяват студени тръпки. При преглед се откриват хиперемия, подуване и подуване на кожата в ограничена област близо до ануса, деформация на аналния канал. Палпацията на тази зона причинява остра болка, понякога флуктуация определен.Пръстовото изследване на ректума причинява повишена болка.Въпреки това, препоръчително е да се извърши под анестезия, тъй като това позволява да се определи размерът на инфилтрата на една от стените на ректума близо до аналния канал и да се вземе решение за методът на лечение.
Ишиоректален парапроктитсе среща при 35-40% от пациентите. Първоначално има общи признаци на гноен процес, характерен за синдрома на системна реакция към възпаление с рязко покачванетелесна температура, втрисане, тахикардия и тахипнея, висок брой бели кръвни клетки. Заедно с това се отбелязват слабост, нарушение на съня, признаци на интоксикация. Тъпите болки в дълбините на перинеума стават остри, пулсиращи. Те се влошават при кашлица, физическа активност, дефекация. При локализирането на абсцеса пред ректума се появява дизурия. Само след 5-7 дни от началото на заболяването се отбелязва умерена хиперемия и подуване на кожата на перинеума в областта на абсцеса. Обръща се внимание на асиметрията на глутеалните области, гладкостта на полулунната гънка от страната на лезията. Болезнеността при палпация медиално от седалищния бустер е умерена. Много ценно при диагностицирането на ишиоректални язви е дигиталното изследване на ректума. Още в началото на заболяването е възможно да се определи болезнеността и уплътняването на чревната стена над ректално-аналната линия, гладкостта на гънките на лигавицата на ректума от страната на лезията.
Субмукозен парапроктитнаблюдавани при 2-6% от пациентите с остър парапроктит. Болката при тази форма на заболяването е много умерена, донякъде утежнена при дефекация. Субфебрилна телесна температура. Палпацията определя изпъкналостта в лумена на червата, в областта на абсцеса, рязко болезнена. След спонтанен пробив на абсцеса в чревния лумен настъпва възстановяване.
Пелвиоректален парапроктит- най-тежката форма на заболяването, се среща при 2-7% от пациентите с остър парапроктит. Първоначално обща слабост, неразположение, треска до субфебрилна температура, втрисане, главоболие, загуба на апетит, болки в ставите, тъпа болкадолната част на корема.
При абсцедиране на инфилтрата на пелвиоректалните влакна (след 7-20 дни от началото на заболяването) телесната температура става забързана, симптомите на гнойна интоксикация са изразени. Болките стават по-интензивни, локализирани, отбелязват се тенезми, запек, дизурия. Няма болка при палпация на перинеума. Диагнозата може да бъде потвърдена чрез ултразвук, компютърна томография или ядрено-магнитен резонанс. Без инструментални изследвания е трудно да се постави диагноза, докато гнойното сливане на мускулите на тазовото дъно не доведе до разпространение на възпалителния процес в ишиоректалната и подкожната мастна тъкан с появата на оток и хиперемия на кожата на перинеума, болка при натиск в тази област. По време на дигитален преглед на ректума може да се открие инфилтрация на чревната стена, инфилтрация в тъканите около червата и нейното издуване в чревния лумен. Горният ръб на издутината не се достига с пръст.
Ретроректален парапроктитнаблюдавани при 1,5-2,5% от всички пациенти с парапроктит. Характеризира се с интензивна болка в ректума и сакрума, утежнена при дефекация, в седнало положение, с натиск върху опашната кост. Болката се излъчва към бедрата, перинеума. При цифрово изследване на ректума се определя рязко болезнено изпъкналост на него. задна стена. От специалните методи за изследване се използва сигмоидоскопия, която е информативна за пелвиоректален парапроктит. Обърнете внимание на хиперемия и леко кървене на лигавицата в областта на ампулата, изглаждане на гънките и инфилтрация на стената, вътрешния отвор на фистулния проход, когато абсцесът се разкъсва в чревния лумен. При други форми не е необходима ендоскопия.
Лечение. При остър парапроктит се провежда хирургично лечение. Операцията се състои в отваряне и дрениране на абсцеса, елиминиране на входната врата на инфекцията. Операцията се извършва под обща анестезия. След анестезия (наркоза) се установява локализацията на засегнатия синус (изследване на чревната стена с помощта на ректално огледало след въвеждане на разтвор на метиленово синьо и разтвор на водороден прекис в кухината на абсцеса). Ако пробивът на абсцеса е станал навън през кожата, тогава добър дренаж, като правило, не се получава.
При подкожен парапроктит се отваря с полулунен разрез, гнойната кухина се инспектира добре с пръст, мостовете се разделят и гнойните ивици се елиминират. Коремна сонда се прекарва през кухината в засегнатия синус и се изрязва участък от кожата и лигавицата, образувайки стената на кухината заедно със синуса (операция на Габриел). При подкожно-субмукозен парапроктит разрезът може да се направи в радиална посока - от линията на гребена през засегнатата анална крипта (входната врата на инфекцията) до перианалната кожа. След това се изрязват ръбовете на разреза, засегнатата крипта заедно с вътрешния отвор на фистулата. Върху раната се нанася превръзка с мехлем, в лумена на ректума се вкарва газова тръба.
При ишиоректален и пелвиоректален парапроктит такава хирургична интервенция е невъзможна, тъй като в този случай по-голямата част от външния сфинктер ще бъде пресечена. В такива случаи абсцесът се отваря с полулунен разрез, кухината му се изследва внимателно и се отварят всички гнойни ивици, раната се измива с разтвор на водороден прекис и се запълва свободно с марлев тампон с диоксидинов мехлем.
При ретроректален (пресакрален) остър парапроктит се прави кожен разрез с дължина 5-6 cm в средата между проекцията на върха на опашната кост със задния ръб на ануса. На разстояние 1 см от опашната кост се пресича анално-опашната връзка. Гнойта се евакуира, кухината на абсцеса се изследва с пръст, като се разделят джъмперите. Задната стена на аналния канал, заобиколена от мускулите на сфинктера, се разкрива с помощта на куки, където се намира мястото на фистулния проход, водещ към чревния лумен. Вторият етап от операцията - провеждане на лигатура - се извършва по същия начин, както е описано по-горе.
Хроничен парапроктит (фистули на ректума) се среща при 30-40% от всички проктологични пациенти. Заболяването се развива в резултат на остър парапроктит и се проявява с фистули на ректума. Това се случва, ако има вътрешен отвор, водещ от ректума към кухината на абсцеса. С образуването на хроничен парапроктит вътрешният отвор на фистулата се отваря в лумена на ректума, външният - върху кожата на перинеума. Газовете и изпражненията навлизат в фистулата от ректума, която постоянно поддържа възпалителен процес.
Причините за прехода на острия парапроктит към хроничен са: късно обжалване на пациенти за медицински грижислед спонтанно отваряне на абсцеса; погрешно хирургическа тактикав острия период (отваряне на абсцеса без саниране на входната врата на инфекцията).
Фистулата може да бъде пълна или непълна. Пълната фистула има два или повече отвора: вътрешен - на стената на ректума и външен - на кожата на перинеума. Непълната фистула има един отвор на стената на ректума, сляпо завършващ в параректалната тъкан (вътрешна фистула).
Фистулата на ректума, в зависимост от местоположението си по отношение на сфинктерните влакна, може да бъде интрасфинктерна, транссфинктерна и екстрасфинктерна.
При интрасфинктерна фистула фистулният канал е изцяло вътре в ректалния сфинктер. Обикновено такава фистула е права и къса.
При транссфинктерна фистула част от фистулния канал преминава през сфинктера, част се намира във влакното.
При екстрасфинктерна фистула фистулният канал преминава през клетъчните пространства на таза и се отваря върху кожата на перинеума, заобикаляйки сфинктера.
Клинична картина и диагноза.Количеството на гнойното отделяне от фистулата е различно и зависи от обема на кухината, която дренира, както и от степента на възпалителния процес в нея. С широк фистулен проход, газове и изпражнения могат да излязат през него, с тесен, оскъден серозно-гноен секрет. Епизодичното затваряне на фистулата води до нарушен дренаж на гнойната кухина, натрупване на гной, обостряне на парапроктит. Такова редуване на обостряния и ремисии често се наблюдава при хроничен парапроктит, продължителността на ремисиите може да достигне няколко години.
Болката се появява само при обостряне на заболяването, изчезва по време на функционирането на фистулата. При преглед обърнете внимание на броя на фистулите, белезите, естеството и количеството на изхвърлянето от тях, наличието на мацерация кожата. Вече с палпация на перианалната зона често е възможно да се определи фистулният ход. Дигиталното изследване на ректума ви позволява да определите тонуса на сфинктера на ректума, понякога - да идентифицирате вътрешния отвор на фистулата, нейния размер, да установите сложността на фистулата, нейния курс и характеристики.
Допълнителна информация за локализацията на вътрешния отвор на фистулата, нейния ход и характеристики, които са необходими за избор на метод на операция, се получава чрез въвеждане на метиленово синьо в фистулата, внимателно сондиране на фистулата, фистулография, аноскопия, сигмоидоскопия, ендоректален ултразвук.
Лечение. При консервативно лечение се предписват седящи бани след дефекация, измиване на фистулата с антисептични разтвори, въвеждане на антибиотици в фистулата, използване на микроклистери с масло от морски зърнастец, коларгол. Консервативното лечение рядко води до пълно възстановяване на пациентите, така че обикновено се използва само като подготвителен етап преди операцията.
Хирургията е радикално лечение на ректални фистули. Време хирургична интервенциязависят от естеството на хода на заболяването: с обостряне хроничен парапроктите показана спешна хирургична интервенция; в подостър ход на парапроктит (наличие на инфилтрати), противовъзпалително лечение се провежда в продължение на 1-3 седмици, след това хирургична интервенция; с хроничен ход - планирана операция; в случай на персистираща ремисия, операцията се отлага до обостряне на парапроктит.
Хирургическата интервенция при фистули на ректума се извършва в зависимост от вида на фистулата (отношението й към сфинктера), наличието на възпалителни процеси в параректалната тъкан, гнойни ивици, състоянието на тъканите в областта на вътрешния отвор на фистулата.
При интрасфинктерни фистули те се изрязват в лумена на ректума. Изрязването на фистулата се извършва най-добре клиновидно, заедно с кожата и тъканта. Дъното на раната се изстъргва с лъжица на Volkmann. При наличие на гнойна кухина в подкожната мастна тъкан, тя се отваря по протежение на сондата, стените се изстъргват с лъжица на Volkmann и се инжектира марля турунда с мехлем (левосин, левомекол и др.), Изпускателна тръба за газ инсталиран.
Транссфинктерните фистули се елиминират чрез изрязване на фистулата в лумена на ректума със или без зашиване на дълбоките слоеве на раната (мускулите на сфинктера) и източване на гнойната кухина.
При екстрасфинктерните фистули, които са най-трудни, те прибягват до различни операции, чиято същност е пълното изрязване на фистулния тракт и елиминирането (зашиването) на вътрешния отвор на фистулата. При сложни фистули се използва методът на лигатурата. Непълните фистули се изрязват в лумена на ректума с помощта на сонда, огъната под прав ъгъл.
Парапроктитът е гнойно възпалително заболяване на околоректалната мастна тъкан. Поради интензивното кръвообращение в тазовата кухина, този процес се развива много бързо.
Според правилата за лечение в хирургията всяка гнойна кухина подлежи на отваряне и изпразване. Обаче в самото начало подкожен парапроктитоперацията може да бъде избегната. За да направите това, на първо място, трябва да посетите лекар навреме, поне преди развитието на усложнения и да следвате всичките му предписания за лечение. Освен това има добри рецепти за лечение на парапроктит с народни средства.
Парапроктит - абсцеси в периректалната тъканЕтиология на заболяването
Парапроктит възниква поради бързия растеж патогенни микроорганизми. По някаква причина флората, която е нормална за вътрешна средаорганизмът става болестотворен. Най-често това колии стафилококи. Не е изключена инфекция с други бактерии (Klebsiella, Proteus). Човек се заразява с тях от други хора отвън, тези вредни микроби също могат да се преместят в ректума от огнищата хронична инфекция, (кариозни зъби, възпалени палатинални сливици, параназалните синусинос). Понякога заболяването се развива на фона на тежък имунен дефицит, особено често това се случва със сепсис.
Етиологичният фактор за появата на парапроктит може да бъде дори туберкулозен бацил, бледа трепонема или хламидия.
 Патогенни бактерии - причина за парапроктит
Патогенни бактерии - причина за парапроктит Причини за възпаление
Появата на остър парапроктит изисква специфични условия, при които да се размножават бактериите и най-важното наличие на входна врата. Проникването на микроорганизми при парапроктит обикновено се осъществява чрез:
- анален сфинктер и ректални фисури;
- ерозивни и язвени процеси на ректалния канал;
- възпален хемороиди;
- ректални жлези в криптите;
- рани след наранявания на перианалната област поради инциденти, терапевтични и диагностични мерки;
- инфекция от вътрешни огнища на възпаление с кръвен поток и лимфа.
Проктолозите идентифицират групи хора, които имат по-висок риск от парапроктит. Към възпаление в ректума са предразположени:
- хора с хронични, лениви заболявания стомашно-чревния тракт, по-специално ректума;
- хора, които не се придържат към принципите на правилното хранене;
- мъже, жени и малки деца и юноши с вродени или придобити имунодефицити;
- лица със захарен диабет, особено в стадия на декомпенсация;
- възрастни с лоши навици пушене на цигарии редовно консумират силни алкохолни напитки;
- лица, които пренебрегват правилата за лична хигиена.
важно! Дългосрочно нелекувани хемороиди и хронично възпалениевъзлите стават един от основните начини за проникване на инфекция в параректалната тъкан.
 Възпалени хемороиди – входна врата за инфекция
Възпалени хемороиди – входна врата за инфекция Кога да избягвате операция
Възможно ли е с такава диагноза като парапроктит, лечение без операция? Да, понякога операцията може да бъде избегната. Основното нещо е навременното начало на терапията. Кога симптоми на тревожностспешно е да се консултирате с лекар за съвет.
Пациентите с хроничен парапроктит могат бързо да разпознаят признаците на обостряне, тъй като това се случва често. Клинични проявленияса почти неразличими от остро заболяване. Естеството на симптомите на парапроктит, времето и интензивността на тяхното проявление директно зависи от фазата на възпалителния процес и има три от тях:
- фаза на инфилтрация;
- фаза на гнойно възпаление;
- фаза на разрешаване на процеса.
Лечението на парапроктит без операция е възможно във фазата на инфилтрация, докато се образува гной. Приложете комплект ефективни методи: физиотерапия, лазер, антибиотици и противовъзпалителни средства. В случай на гнойна кухина е възможно само хирургично лечение с отстраняване на фокуса на възпалението. Едва след това се предписва консервативно лечение на парапроктит.
Диагностика
Обикновено диагнозата парапроктит не предизвиква сериозни затруднения. Опитен хирург-проктолог внимателно изяснява оплакванията и изследва аналната област. Освен това се извършва цифрово изследване на ректума, по време на което може да се открие плътен горещ оток, възпаление, пукнатини на сфинктера и хемороиди.
При хроничен парапроктит се предписва ултразвуково изследване за изясняване на локализацията на фистулния тракт и разпространението на възпалението. Възможно е да се извърши фистулография - специална рентгеново изследванекогато в отвора на фистулния тракт се инжектира рентгеноконтрастно вещество.
Методи за консервативно лечение
Лекарствената терапия е също толкова важен компонент в елиминирането на парапроктит. Консервативно лечениеможе да се използва и изолирано, особено когато операцията е противопоказана (при тежки придружаващи заболявания в стадий на декомпенсация, особено ако пациентът е възрастен човек или малко дете).
На първо място, с парапроктит, те се предписват антибактериални лекарства. Най-често лекарите използват следните лекарства:
- амикацин;
- гентамицин;
- цефтриаксон;
- цефипим;
- Метронидазол.
Лекарства за лечение на парапроктит се предписват в различни форми: под формата на таблетки, инжекции и дори супозитории. Антибиотиците имат противовъзпалителни свойства, намаляват отока и тъканната инфилтрация. Предназначение антибактериални средствапредотвратява прехода на болестта към хронична формаи образование фистулни проходи. Понижаване на телесната температура общи симптомиинтоксикация.
Във фазата на ремисия на парапроктит, когато фистулният канал е затворен, операцията не се извършва, но е необходимо постоянно лечение и предприемане на някои мерки. Проктолозите предписват специални ректални супозитории с антисептично действиекоито намаляват възпалението и болка. Използват се два пъти на ден, винаги след хигиенни процедури.
Най-популярните лекарства за лечение на парапроктит:
- релеф;
- проктозан;
- Постеризан;
- Олестезин;
- Ultraproct;
- Ихтиолови свещи.
 Най-популярните свещи за парапроктит
Най-популярните свещи за парапроктит За лечение се използват и специални мехлеми и кремове, които се нанасят директно върху мястото на възпалението или се нанасят с памучен тампон, който се оставя за 3-4 часа.
- проктоседил;
- Locacorten-N;
- Левомекол;
- левосин;
- Вишневски мехлем.
внимание! Без хирургично лечение и отстраняване на гнойни маси, капсулата на гнойната кухина може да пробие, след което съдържанието ще се разпространи в околните тъкани или ще навлезе в кръвния поток. Напредналото заболяване може да доведе до тежко възпаление и септични усложнения.
Народни средства
Рецепти за лечение на парапроктит, които използват народни лечители, отдавна са се утвърдили като доста ефективни. Хората, които имат такова заболяване, дълго време мислят какви методи да изберат, как да лекуват парапроктит у дома.
Струва си да запомните това народно лечениеможе само да облекчи симптомите на парапроктит, да намали възпалението и да помогне за излекуване на заболяването само ако е подкожно в началния етап.
Методи за лечение на парапроктит алтернативна медицинавключва използването на терапевтични клизми, чието действие е насочено към потискане на растежа на патогенната флора, намаляване на възпалението, почистване на червата от изпражнения. Добре е да ги правите преди употребата на лекарствени супозитории и мехлеми, за да подсилите действието на последните.
Такива клизми обикновено са малки по обем - 100-200 милилитра. Микроклизите се правят от инфузии от лечебни билки. За да направите това, добавете 1-2 супени лъжици сухи суровини към чаша топла водаи настоявайте за 3-4 часа.
Най-популярно при лечението на парапроктит е използването на следните билки:
- лайка;
- серия;
- градински чай;
- невен;
- бял равнец.
Баните и лосионите се използват широко в домашни условия. Най-лесната рецепта за седяща вана при парапроктит е да добавите 2-3 супени лъжици сол или сода във водата. Вземете тази баня за половин час. Можете да добавите инфузии от лечебни билки: риган или дъбова кора.
Използват се рецепти с мумио, което първо трябва да се разтвори, и дори с дървесна пепел и каменно масло. Тези лекарства облекчават пациентите от болка, намаляват отока и предотвратяват разпространението на възпалението към здравите тъкани.
 Лечебни билкиизползвани за възпаление
Лечебни билкиизползвани за възпаление Правила за хранене
За профилактика и лечение на парапроктит трябва да се внимава да се гарантира, че консумираната храна е естествена, лека, балансирана по отношение на състава на протеини, мазнини и въглехидрати и включва основни витамини и минерали.
Важно е да спазвате диетата, препоръчително е да ядете приблизително по едно и също време. По-добре е да изключите пържени, пушени храни, сладки газирани напитки, сладкарски изделия и, разбира се, алкохол. Важно е да се консумира достатъчно ферментирали млечни продукти: домашно приготвени кисели млека, кефири и извара. Тази диета насърчава възстановяването нормална микрофлораи редовни движения на червата.
Не забравяйте да запомните по време на лечението режима на пиене, препоръчително е да пиете 1,5-2 литра чиста вода на ден.
В случай на отговорно отношение към собственото здраве е възможно да се излекува парапроктит без операция. Важно е през целия период на лечение внимателно да наблюдавате състоянието на аналната област и, ако състоянието се влоши, да се консултирате с лекар своевременно.
Видео по темата на статията:
Симптоми на заболяването
Симптомите на парапроктит понякога могат да бъдат объркани с много други заболявания. Човек чувства обща интоксикация на тялото, която се проявява под формата на:
- Слабости;
- главоболие;
- загуба на апетит;
- повишена телесна температура (до 39 ° C);
- втрисане
- нарушения на изпражненията (запек или диария).
Признаците на парапроктит също могат да бъдат разпознати по болезнено уриниране, неприятни усещанияв областта на корема и таза. Това заболяване се проявява под формата на силна болка в ануса и ректума.
Понякога пациентите изпитват зачервяване на епидермиса в аналната област, подуване и удебеляване на тъканите. Докато докосвате тази област, ще усетите болка. Поради това често е трудно човек да седи на диван или табуретка.
Ако заболяването не се лекува, състоянието на пациента ще се влоши.
На този етап може и да има голям бройгнойно кървене. Това се дължи на факта, че чревната стена е разтопена.
Симптомите и лечението на хроничния парапроктит са малко по-различни от обичайната форма на заболяването. Пациентите често са загрижени за гнойно-санитарно изпускане от фистулата. Най-често няма болка, но кожата е силно раздразнена и това причинява дискомфорт.
Често жените или мъжете не разбират какво се случва с тях и се обръщат към хирурзи или гинеколози. Но преди всичко трябва да отидете при проктолог, за да извърши задълбочена диагноза и да определи заболяването.
Защо възниква парапроктит
Причините за появата са различни. Най-често заболяването възниква поради инфекция.
Причинителите на заболяването включват:
- стафилококи;
- анаеробна флора;
- коли.
Обикновено такива вируси навлизат от ректума чрез микротравми и пукнатини в лигавицата. Това се случва поради постоянен запекпридружено от уплътняване на изпражненията.
- Също така, причините за парапроктит са хемороиди и анални фисури, в резултат на което възлите се пукат и се образуват отворени рани.Инфекцията може да проникне в параректалната тъкан чрез запушване на канала на аналната жлеза. Когато бактериите се разпространяват в дълбоки слоеве чревна стена, възниква парапроктит. Причинителят на заболяването може да проникне в клетките чрез всеки друг фокус на хронична инфекция (синузит, тонзилит, кариес и др.).
- Причините за парапроктит също се крият в наранявания на ректума. Те могат да бъдат както битови, така и оперативни.
Методи на традиционната терапия
Лечението на парапроктит е хирургическа интервенция. Не забравяйте да отворите гнойния фокус и да изпомпате съдържанието. След манипулациите е необходимо да се установи източникът на инфекцията, за да се премахне.
Операцията трябва да се извърши със сакрална или епидурална анестезия. Ако пациентът е засегнат от коремната кухина, тогава ще трябва да се използва обща анестезия. Само след отваряне на гнойния фокус и изчистване на съдържанието може да се разчита на пълно възстановяване.
В случай на хроничен парапроктит е необходимо да се изреже образувалата се фистула. Но в периода на активно гнойно възпаление е категорично невъзможно да се извърши хирургическа интервенция. Поради тази причина абсцесите трябва първо да бъдат отворени, изчистени от съдържанието им и дренирани. Едва след това е разрешено да се премине към оперативни манипулации.
Ако има инфилтрирани участъци в фистулния канал, първоначално е необходимо да се антибиотично лечениеизползване на физиотерапевтични методи. Операцията трябва да се извърши възможно най-скоро след предварителната терапия. В този случай рецидивът на заболяването е изключен.
Народни средства за локална терапия

Парапроктитът може да бъде излекуван с народни средствакоито имат противовъзпалителен ефект върху фокуса на заболяването. За това е необходимо да се извърши седящи вани. Трябва да вземете 250 ml вряща вода, да я изсипете в леген и да добавите 1 супена лъжица към контейнера. л. морска соли същото количество сода. Компонентите трябва да се смесят, така че да се разтворят. Необходимо е да седите в този състав за 30 минути.
За да преодолеете заболяването парапроктит, можете да правите седящи бани от:
- риган билки;
- дъбова кора;
- серия;
- аир;
- цветя от невен;
- градински чай;
- бял равнец.
РЕЦЕПТА! Трябва да приемате 1 с.л. л. всеки компонент и след това 50 g от получената маса трябва да се излее в 0,5 l сварена вода. Лекарството трябва да се вари в продължение на 120 секунди, след което да се прецеди през тензух в леген с топла течност. Продължителността на процедурата е 12-15 минути.
За да облекчите възпалението, причинено от парапроктит, можете да направите вана със сол и мумия.
РЕЦЕПТА! Трябва да вземете 2 таблетки и 1 супена лъжица. л. натриев карбонат, изсипете в леген и налейте 4 литра топла вода. Седенето в такъв контейнер е необходимо за 10 минути.
РЕЦЕПТА! Трябва да вземете 200 г от това вещество, да го изсипете в леген и да добавите 4 литра вряща вода. Когато съставът се охлади до стайна температура, трябва да седнете в него и да останете в това положение за 20 минути.
За да изчезне парапроктитът, лечението с тази баня трябва да се извършва всеки ден в продължение на 3-4 седмици.
При такова заболяване свещите, направени от картофи, помагат добре.
Необходимо е да изрежете малка супозитория от кореновата култура и да я поставяте всяка вечер ануснапредване в ректума. Също така при възпаление и болкапричинени от парапроктит, се използват марлени тампони, които се навлажняват в отвара от лайка или градински чай.
Необходимо е да поставите такива супозитории през нощта. Доста често свещите се правят от решетка. свинска маси пчелен клей (10:1).
Знаейки какво е парапроктит, можете ефективно да излекувате болестта. За тази цел се използват микроклистери с разтвор на невен.
За готвене лечебна течносттрябва да вземете 100 мл вода и 1 супена лъжица. л. растителни съцветия.
Препарати за вътрешна употреба

Има много народни начиникак да се лекува парапроктит с перорални средства. Сокът от червена офика помага много добре, защото има антибактериално, противогъбично и слабително действие.
От тези плодове можете да направите лечебна отвара. Трябва да приемате 2 ч.л. сушени суровини и ги залейте с 500 мл вряща вода. Лекарството трябва да се влива в продължение на 60 минути, след което към напитката трябва да се добави малко захар.
Лекарството трябва да се приема 3 пъти на ден.
За да намалите възпалението, причинено от парапроктит, можете да използвате билкови чайове и инфузии.
- По 100 г корен от бяла ружа и живовляк, 80 г бял равнец се запарват със 750 мл преварена вода. Лекарството трябва да се остави за 12 часа, за да се влива. След определеното време е необходимо напитката да се прецеди през сито. Трябва да пиете чай по 150 ml до 4 пъти на ден.
- 50 г жълт кантарион, босилек, жълтурчета и 100 г листа от бреза. Компонентите трябва да се залеят с 4 чаши вряща вода и да се варят 60 секунди. Лекарството трябва да се влива в продължение на един час. Можете да приемате чай до 5 пъти на ден.
- 20 г низ, 30 г градински чай и същото количество невен трябва да се изсипят в 300 мл вода и да се сложат на среден огън. Трябва да готвите лекарството за 15 минути. След това лекарството трябва да се филтрира, охлади и пие няколко пъти на ден, винаги след хранене.
- етносукасъщо така ще помогне за разхлабването на изпражненията, което е много важно при парапроктит. За такива цели се използват сини сливи (6-9 броя), запарени с вряща вода. Плодовете трябва да престоят 12 часа, след което да се изядат и да се изпие течността. За тази цел можете да използвате пресен сок от моркови. Трябва да се консумира до 5 пъти на ден. За 1 прием е разрешено да се пият 250 мл.
Ако знаете как да лекувате парапроктит, можете да облекчите симптомите на заболяването и да намалите възпалението. Но преди да започнете лечението, винаги трябва да се консултирате със специалист.
Какви са последствията от парапроктит
Ако не се приложи своевременно лечениепарапроктит, това може да доведе до пагубни последици. Това заболяване често води до
В структурата на проктологичните заболявания парапроктитът представлява до 40% от случаите. Парапроктитът е такова нелечимо хирургично заболяване, което причинява физическо и емоционално-психическо страдание на пациента. Успехите на съвременната хирургия в лечението на патологията дават надежда както за пълно излекуване без рецидиви, така и за значително подобряване на състоянието на пациента.
Какво е парапроктит
Парапроктитът е възпалителна форма на заболяването на ректума и тъканите, съседни на ректалната област.Параректална тъкан - съединителна, мастна, мускул, обграждащи ректума вътре в тялото. Заболяването е придружено от натрупване на възпалителен ексудат в една или повече гнойни кухини. Поради това заболяването понякога се нарича параректален абсцес.
Процесът се локализира в пространството между вътрешния и външния сфинктер, засягайки тъканите в близост до ректума. С течение на времето се образуват неестествени проходи - фистули на ректума, свързващи ректалната област с други органи на тазовата кухина или отварящи се върху кожата.
По-често заболяването се открива при хора в трудоспособна възраст 20-60 години, сред които има един и половина пъти повече мъже. Досега не е възможно да се установи зависимостта на заболяването от професията, характера и условията на труд.
Видове парапроктит
Както всяка болест, парапроктитът има няколко критерия за класификация. Има видове парапроктит според скоростта на развитие, местоположението на абсцесите и фистулите, степента на увреждане на сфинктерните влакна.
Естеството на хода на заболяването
Според скоростта на развитие на симптомите се разграничават остър и хроничен парапроктит. При първото посещение се открива остър парапроктит. Ако лечението на остро възпаление е неефективно, заболяването се превръща в хроничен парапроктит.
Хроничният стадий продължава дълго време, с периоди на обостряне и отшумяване на симптомите под въздействието на лечението. Опасността от хроничен парапроктит е образуването на фистулни пасажи от ректума към други органи.

Класификация на острия парапроктит:
- по причини - обикновени, травматични, анаеробни, специфични;
- чрез намиране на абсцеси - ишиоректални, субмукозни, подкожни, пелвиоректални, ретроректални.
Разграничават се хроничните форми на заболяването:
- по структура - пълни, непълни, външни и вътрешни;
- на изхода на вътрешния отвор на фистулата - предна, странична, задна;
- според тежестта на развитието на процеса - прости, сложни.
Формите на заболяването се проявяват с различни клинични признаци, възникват по различни причини.
Според локализацията на възпалителния процес
Според местоположението на абсцеса се разграничават следните видове остро възпаление:
- или параректален вид се среща в половината от случаите. Външно видимо подуване на перинеума, деформация анален проход. Затруднена дефекация, уриниране;
- субмукозен тип патология, когато абсцесът се палпира като болезнена плътна формация и може спонтанно внезапно да пробие;
- или ишиоректално се определя в областта на исхиума, перинеума, анус;
- пелвиоректален парапроктит или тазово-чревен се счита за най-много тежка формазаболявания поради затруднения ранна диагностикавъзпаление в таза. Регистрирани при 7% от пациентите;
- ретроректален парапроктит е рядка форма на заболяването, регистрирана в 1-1,5% от случаите. Характеризира се с рязко изпъкване на ануса, ясно видимо при преглед.
Проктологът може да определи етапа на развитие на заболяването на рецепцията след преглед, тестване, хардуерно изследване.
Симптоми на парапроктит
Първите симптоми на парапроктит започват със зачервяване на кожата на перинеума, подуване, болезненост, сърбеж. След 3-5 дни симптомите на парапроктит стават по-ярки, по-силни. Има остри, пронизващи болки в мускулите. Особено силна болка при парапроктит по време на дефекация, ходене. Перинеумът е напрегнат, болезнен. При сондиране под кожата има движещо се течно съдържание. Температурата се повишава от 37 до 39°C.

Признаците на парапроктит стават непоносими с течение на времето.стрелци, остри болкисе дават в областта на сакрума, бедрото. Човек не може да седне поради свръхчувствителностопашна кост, перинеум. IN хроничен стадийгной с ивици кръв се освобождава от ануса, което означава образуване на фистула.
Кога гнойна бучкасе счупва, съдържанието му се излива. Ако абсцесът избухне в лумена на ректума, гнойта излезе от тялото, парапроктитът може да премине. Въпреки това, по-често гной навлиза в коремната кухина, започва възпаление на перитонеума, поради което парапроктитът е толкова опасен.
Патологията изглежда като червен, подут, болезнен перинеум. Може да има възпалителен оток на лигавицата на аналния канал. Поради подуване и възпаление седалището може да се деформира - едното става по-голямо от другото.
В допълнение към чревните прояви, при възрастни се наблюдават общи симптоми на интоксикация: депресия, слабост, липса на апетит. Симптомите на парапроктит при мъжете могат да съществуват едновременно с възпаление на простатната жлеза. В същото време се отбелязва болка в долната част на корема, затруднено уриниране и намаляване на общата жизненост.
Симптомите при жените са свързани със заболявания на гениталните органи. Болки при рисуванедолната част на корема, температурни промени, подут перинеум. Запекът е придружен фалшиви обажданиякъм дефекация. Такива симптоми се дължат на близкото анатомично разположение на ректума и женските полови органи.
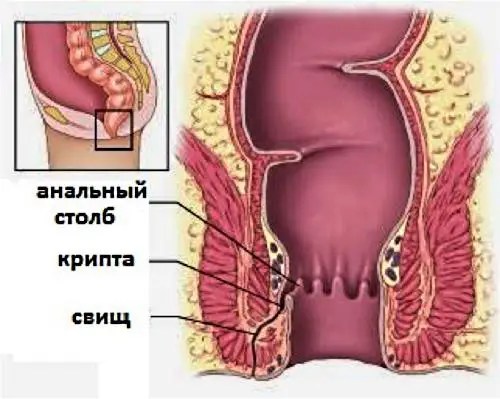
Как възниква парапроктитът?
Задействащият механизъм на възпалителната реакция е инфекцията на криптите. Криптите са джобове в лигавицата на дебелото черво. Криптите са разположени на границата на горната и средната третина на аналната област. Бактериите (Е. coli, стафилококи, стрептококи, клостридии, микобактерии, актиномикоза) с кръвен и лимфен поток се пренасят в дълбоките слоеве близо до ректалните тъкани.

Аналните жлези са изложени на бактериално увреждане. Каналите на жлезите се отварят в лумена на аналния канал, отделят овлажняващ секрет. За няколко дни инфекцията се разпространява по каналите на жлезите от лумена на ректума по рехавата субмукозна тъкан. Образуващите се абсцеси в стадия на инфилтрация са пълни с гнойно съдържание, преминавайки във фазата на остро възпаление.
Причини за заболяването
Причините за парапроктит, които предизвикват патологични процеси, са:
- травма на аналната област;
- нарушение на движението на червата - запек, диария;
- колит, неспецифичен улцерозен колит;
- Болест на Крон;
- хемороиди, анална фисура;
- възпалителни заболявания на женските органи;
- простатит;
- намален имунитет поради вирусни заболявания;
- нерационално хранене;
- алкохол, тютюнопушене.
Феноменът на "сънна инфекция" е известен, когато след хирургично отстраняване на абсцес в ректума остава малък фокус на възпаление. При неблагоприятни условия възниква повторен парапроктит. Това се случва от недобре почистен абсцес. Инфекцията може вторично да проникне през фисурите на ректума.
Последици от парапроктит
Възможните усложнения на парапроктита са редица тежки хирургични състояния:
- фистули, простиращи се във влагалището, перинеума, скротума - опасни последициза мъже и жени;
- перитонит - възпаление на перитонеума;
- рецидив на парапроктит с образуването на нови фистули;
- раково израждане;
- гнойно сливане на чревната стена;
- обширен сепсис;
- упадък функционална способностсфинктер, което се проявява чрез инконтиненция на изпражнения и газове.
Усложненията след парапроктит зависят от качеството на терапията на ректума, физиологичното състояние на пациента. късно поставяне правилна диагнозаувеличава шансовете за тежки усложнения.
Как да разпознаем парапроктит
Диагнозата на парапроктит се състои от набор от последователни мерки. Методът на изследване при остър и хроничен процес е различен. Придружава се остър парапроктит силно възпалениеи пулсираща, непоносима болка. Затова лекарят провежда външен преглед, измерва температурата.
Прегледът на пръстите и аноскопията ще бъдат твърде болезнени. Кръвният тест ще покаже висока скоростутаяването на еритроцитите и увеличаването на левкоцитите са основните индикатори за възпаление.
Хроничната форма на заболяването е изложена на цифрови и инструментални изследвания. Проктологът изследва аналния канал с пръст. След като се намери фистулният лумен, той се изследва. При висока позицияфистули правят фистулография - рентгеново изследване на фистулния тракт.
За всички видове възпаления се използват ултразвук, рентгенография, сигмоидоскопия и аноскопия. Необходимо е правилно да се диагностицира парапроктит, да се разграничи от други заболявания на тазовите органи.
Как се лекува парапроктит?
Лечението на парапроктит в повечето случаи е хирургично. Подходи към хирургична интервенциясе различават при остри и хронични заболявания.
Лечение на остър парапроктит
Във фазата на острия процес, спешен случай хирургични грижи. След установяване на локализацията на абсцесите, те вземат решение за тяхното отваряне и пречистване. проведе под обща анестезияили се инжектира анестетик в гръбначния канал. Първата помощ при парапроктит е да се елиминира източникът на инфекция.

Хирургът стига до абсцеса. Разрязва капсулата си с полулунен разрез. Гнойното съдържание се отстранява с набраздена сонда. Почистената кухина се измива с антисептик и се оставя дренаж за изтичане на ексудата.
Следващата стъпка е да се намери първичното огнище, криптата, от която е тръгнало възпалението. Криптата и гнойният канал се отстраняват, третират се с антисептик, дренират се. Лапчетата на кожата и лигавицата, висящи над раната, се отрязват. Образува се триъгълна рана, чийто връх е насочен навътре в червата.
По-нататъшното наблюдение е насочено към предотвратяване на ново нагнояване. Качественото отстраняване на абсцеси може трайно да излекува парапроктит.
Лечение на хроничния стадий на заболяването
При лечението на хроничен парапроктит има редица характеристики. Пациентът се подготвя за операция: предписват се антибиотици, възпалени и едематозни тъкани се третират с лазер за облекчаване на острия симптом.
Директно по време на операцията откритите абсцеси първо се елиминират. Отварят се, измиват се, отцеждат се. След това преминете към отстраняване на фистулни пасажи. Ефективността на лечението на парапроктит зависи от качеството на изрязване на абсцесите.
Понякога между отваряне, дренаж на абсцес и затваряне вътрешен дефектчревната стена е седмица. Това се нарича двуетапна операция. През цялото време пациентът е в болницата под наблюдението на лекари.
В изключителни случаи - с отслабено сенилно тяло, сложно протичане на заболяването, увреждане на други органи, е позволено да се лекува парапроктит по консервативен начин. На пациента се предписва масивна антибиотична терапиясъстоящ се от антибиотици, физиотерапия. Когато състоянието на пациента се стабилизира, пристъпете към отваряне на абсцеси.
Следоперативен период
След операцията се поддържа почивка на легло за 1-2 дни. Не можете да ядете 24 часа, можете да пиете след 6 часа. Храната през първите 2-3 дни е само течна - бульони, желе, отвари. Необходимо е максимално да се щади оперираното черво. След 3 дни на пациента се разрешават пюрирани супи и зърнени храни на вода, слаб чай, отвара от лайка и шипки.
Следоперативна грижа за рани медицински екип. Всеки ден шевът се третира с антисептик - калиев перманганат, 3% пероксид, хлорхексидин. След това се прилагат превръзки с антибактериален и заздравяващ рани мехлем - Levomekol, Levosin, Levomethyl.

Също така на пациента се прилагат интрамускулни инжекции с антибиотици. При силна болка се предписват анестетици и аналгетици. Лекарят, след подобряване на състоянието на оперирания, предписва курс на физиотерапия за ускоряване на зарастването на шевовете.
За 3 седмици от раната отидете кървави въпроси. Това нормален процесрегенерация, възстановяване на тъканите. Важно е след изписване от болницата да продължите да се грижите за конците - изплакнете с антисептик, лекувайте с мехлем.
Тревожността трябва да предизвика силно кървенеот раната. В този случай спешно се обадете на линейката. Също така, повишаване на температурата, внезапно зачервяване, подуване на шева, остра болка в долната част на корема трябва да предупреди. Операциите за отстраняване на абсцеси с парапроктит са много сложни, те имат висок риск от постоперативни усложнения и рецидиви на заболяването.
Профилактика на парапроктит
парапроктит - коварна болесттрудно се лекува. За да се отървете напълно от абсцесите, ще трябва да претърпите повече от една операция. Предотвратяването на заболяването е много по-лесно и по-ефективно от дългото, скъпо и болезнено лечение.
Предотвратяването на парапроктит е спазването на правилата:
- намаляване в диетата на дела на мастни, мариновани, пикантни, пушени продукти, газирани напитки;
- минимизиране на консумацията на сладки и нишестени храни;
- отказ от тютюнопушене и алкохол;
- увеличаване на дела на плодове, зеленчуци, млечни продукти в диетата за предотвратяване на запек;
- ежедневни изпълними спортни дейности – ходене, плуване, аеробика, леко бягане. Физическа дейносттрябва да носи радост, а не умора и скука. Изберете спорт според вашите нужди и възможности;
- редовен медицински профилактичен преглед;
- лечение на заболявания в ранен стадий;
- спазване на правилата за безопасност, предотвратяване на наранявания при работа и у дома;
- укрепване на имунитета, особено през есенно-зимния сезон.
Парапроктитът е проктологично заболяване, свързано с увреждане на параректалната тъкан. Предразполагащият фактор за заболяването е инфекцията на аналните жлези и криптите с патогенна микрофлора.
Допринасят за образуването на язви в ректума хронични болестиСтомашно-чревен тракт, намален имунитет, възпаление на тазовите органи при жени и мъже. Патологията се проявява чрез подуване и болка в перинеума, треска, слабост, проблеми с дефекацията и уринирането. Хирургично лечениепротича в болнична обстановка.
Информацията на нашия уебсайт е предоставена от квалифицирани лекари и е само за информационни цели. Не се самолекувайте! Непременно се свържете със специалист!
Гастроентеролог, професор, лекар медицински науки. Назначава диагностика и провежда лечение. Експерт на проучвателна група възпалителни заболявания. Автор на повече от 300 научни труда.
Парапроктитът е проктологично заболяване, което е гнойно възпалениемастна тъкан, разположена в перианалната област и около ректума. Според проктолозите до 40% от пациентите идват на лекар по тази причина, като повечето пациенти са мъже.
Причината за възпалителния процес в параректалната област се счита за навлизане на патологична флора от ректума в дълбоките слоеве на околната клетъчна тъкан. Основните причинители на заболяването - ешерихия коли, ентерококи, стафилококи, анаеробни микроби - проникват в мастната тъкан от ректалната кухина през вдлъбнатините в стената на ануса (анални синуси или морганиеви крипти). Криптите на Моргани са основните "входни врати" за бактериите и най-често инфекцията се насърчава от увреждане на чревната лигавица и анални фисури.
 Други, по-рядко срещани пътища на проникване на патогени са рани и язви по повърхността на кожата, възпалена простатна жлеза. Не е изключено и самоинфекция на тялото, когато патогенни микроорганизми от екстраинтестинални огнища на възпаление (гъбички, клостридии, микобактерии и др.) се пренасят чрез кръвния поток до мястото на възпалението.
Други, по-рядко срещани пътища на проникване на патогени са рани и язви по повърхността на кожата, възпалена простатна жлеза. Не е изключено и самоинфекция на тялото, когато патогенни микроорганизми от екстраинтестинални огнища на възпаление (гъбички, клостридии, микобактерии и др.) се пренасят чрез кръвния поток до мястото на възпалението.
Патогените могат да засегнат всяко от клетъчните пространства около червата:
- тазова-ректална област;
- илео-ректална тъкан;
- зад-ректална зона;
- субмукозен слой на ректума;
- подкожен мастен слой.
В тежки случаи възпалението може да обхване няколко области наведнъж.
Има редица фактори, които увеличават риска от парапроктит:
- Наличност диабет;
- атеросклеротични съдови лезии;
- слаб имунитет, общ и локален;
- чести запек;
- хемороиди;
- пукнатини в ануса;
- анален секс.
Видове и симптоми на парапроктит
 Има две форми на параректално възпаление:
Има две форми на параректално възпаление:
- остър
- хроничен
Парапроктитът се счита за остър, който се появява за първи път и се характеризира с образуването на нагнояване в мастната тъкан. Гнойното съдържание може да намери изход, образувайки патологичен канал между абсцеса и съседните кухи органи или повърхността на кожата (фистула).
Липсата на лечение или неграмотната терапия превежда хода на заболяването в хронична форма, която се проявява с периодични рецидиви и обхваща цялото ректално пространство между външния и вътрешния сфинктер, мигащите синуси и околната тъкан. При дълъг ход на възпалението се образуват персистиращи параректални и перианални фистули.
 Развитието на болестта е придружено типични симптомивъзпалителен процес:
Развитието на болестта е придружено типични симптомивъзпалителен процес:
- температура, която може да достигне 39 градуса;
- признаци на интоксикация на тялото - слабост, втрисане, главоболие, липса на апетит;
- нарушения на уринирането и дефекацията (болка, забавяне);
- болка в областта на възпалението (долната част на корема, малкия таз).
Специфичната клинична картина на острия парапроктит зависи от неговия тип, тоест от локализацията на възпалението:

Симптоми на хроничен парапроктит
Хроничният парапроктит, като правило, съществува почти безболезнено. Основните прояви на тази форма на парапроктит са образуването на гнойни фистули. Изходите на фистулите могат да бъдат разположени близо до ануса и на задните части, от тях изтича гной с примес на изпражнения. При затваряне на устието на канала се натрупва гной, образуват се нови абсцеси, които пробиват в червата или навън, като по този начин се образуват свежи фистули. В напреднала форма на заболяването гнойните "движения" могат да образуват цели клъстери с разклонена структура, множество дупки и обща кухина - фокусът на инфекцията.
Такъв парапроктит не е способен на самолечение. При всеки рецидив мащабът патологичен процессамо се увеличава, все повече и повече унищожавайки тялото на пациента. Постепенно възникват тежки усложненияпод формата на некроза, злокачествена дегенерация на парапроктит.
Тъй като симптомите на остър парапроктит са доста специфични, когато бъдат открити, е важно да се свържете с проктолог възможно най-скоро, за да избегнете животозастрашаващи последици и да предотвратите хронифицирането на заболяването.
Преглед за заболяване
 Диагностиката на заболяването се извършва от проктологични и хирургични специалисти. от клинична картинаи оплакванията на пациента, лекарят вече може да постави предварителна диагноза. Необходимо е да се разграничи парапроктит от нагнояване доброкачествен тумор- "wen", чревни тумори и подкожната форма - от фурункулоза.
Диагностиката на заболяването се извършва от проктологични и хирургични специалисти. от клинична картинаи оплакванията на пациента, лекарят вече може да постави предварителна диагноза. Необходимо е да се разграничи парапроктит от нагнояване доброкачествен тумор- "wen", чревни тумори и подкожната форма - от фурункулоза.
Ръчно и инструментално изследване, сигмоидоскопия и други процедури обикновено не се извършват, защото са много болезнени. Ако е необходимо, тези манипулации се извършват под анестезия директно на операционната маса.
В случай на затруднения с диагнозата, допълнително се предписва ултразвук на перинеума ректална сонда, компютърна томография, рентген за откриване на тумори и фистули (фистулография).
 Парапроктитът е хирургично заболяване, т.е. лечението му се извършва главно чрез операция. „Острите“ пациенти се изпращат в операционната зала по спешност, веднага след поставяне на диагнозата. Задачата на хирурга с парапроктит е да отвори абсцеса, да почисти кухината от съдържанието и да инсталира дренаж. Процедурата се извършва под обща анестезия или епидурална анестезия. Извършеното ексфолиране на абсцеса не гарантира, че няма да се появи рецидив на заболяването, тъй като такава операция не елиминира основната причина за парапроктит. Затова най-често след 5-7 дни се извършва втора интервенция, вече с цел отстраняване на засегнатите жлези и синуси. Такава операция се нарича многоетапна.
Парапроктитът е хирургично заболяване, т.е. лечението му се извършва главно чрез операция. „Острите“ пациенти се изпращат в операционната зала по спешност, веднага след поставяне на диагнозата. Задачата на хирурга с парапроктит е да отвори абсцеса, да почисти кухината от съдържанието и да инсталира дренаж. Процедурата се извършва под обща анестезия или епидурална анестезия. Извършеното ексфолиране на абсцеса не гарантира, че няма да се появи рецидив на заболяването, тъй като такава операция не елиминира основната причина за парапроктит. Затова най-често след 5-7 дни се извършва втора интервенция, вече с цел отстраняване на засегнатите жлези и синуси. Такава операция се нарича многоетапна.
Ако местоположението на абсцеса е точно известно, околните тъкани не участват във възпалителния процес и състоянието на пациента позволява, всички горепосочени манипулации се извършват наведнъж. По време на едноетапна операция е необходимо не само да се отвори абсцесът, но и да се открие източникът на инфекция, да се отстрани засегнатата крипта и да се изрежат проходите на фистулата. При дълбоко местоположение на абсцеса често се налага разрез на сфинктера (сфинктеротомия), което представлява известен риск от увреждане на заключващия механизъм на ануса. В резултат на това пациентът може да развие фекална инконтиненция.
Ако процесът вече е в хроничен стадий, планиран радикална операция, по време на който ще бъдат елиминирани всички засегнати тъкани, фистули и ще се създадат условия за нормално зарастване следоперативна рана. За лечение на хроничен парапроктит се използват следните видове хирургични интервенции:

Видът и обемът на операцията се определят от хирурга-проктолог въз основа на информация за локализацията и тежестта на възпалителния процес.
IN постоперативен периодпредписват антибиотична терапия (гентамицин, цуфотаксим) и правят превръзки с антисептици (Levomekol). Възстановяването настъпва в рамките на 2-5 седмици, през цялото това време пациентът трябва да спазва строга диета, да прави седящи бани с калиев перманганат 3-4 пъти на ден и да следва други препоръки на хирурга.
Профилактика на остър и хроничен парапроктит
 Основната задача след възстановяване е да се предотврати повторната поява на парапроктит. Превенцията се състои от следните мерки:
Основната задача след възстановяване е да се предотврати повторната поява на парапроктит. Превенцията се състои от следните мерки:
- диета, която осигурява установяването на редовни леки изпражнения;
- поддържане на оптимално тегло;
- премахване на хемороиди и;
- щателна хигиена, пране студена водаслед всяко движение на червата;
- унищожаване на хронични огнища на инфекция в тялото;
- лечение на основни заболявания (захарен диабет, атеросклероза, заболявания на стомашно-чревния тракт и др.)
