Inimese papilloomiviiruse infektsioon: HPV tüübid, infektsioon ja selle sümptomid, diagnoos, kuidas ravida, ennetamine. Mis on inimese papilloomiviirus ja kuidas seda ravida
Tänapäeval on inimkond erinevate mikroorganismide uurimisel saavutanud teatud kõrgused. Ohtlikke haigusi põhjustavaid viirusi uuritakse kõige hoolikamalt. Nende hulka kuulub muu hulgas inimese papilloomiviirus. On teada, et umbes 70% elanikkonnast on nakatunud HPV-sse, kuid paljud pole isegi teadlikud selle viiruse olemasolust nende kehas.
Mis on HPV
HPV ei ole üks viirus, vaid terve rühm, mis hõlmab 27 liiki, 5 perekonda ja enam kui 170 tüve. Nad kuuluvad papilloomiviiruste perekonda. HPV paljuneb naha epiteel ja limaskestad, moodustades healoomulisi moodustisi, nagu suguelundite, suu ja konjunktiivi papilloomid ja tüükad. Ülekandumise lihtsuse tõttu jõuab HPV levimus kriitilise piirini.
HPV klassifikatsioon
Kõik inimese papilloomiviiruse tüübid jagunevad mitmeks rühmaks:
- Mitte-onkogeensed tüübid, millel on väljendunud ilmingud, kuid nendega ei kaasne onkoloogia ohtu. ilmuvad iseloomulikud kasvud nahal. Nende hulka kuuluvad HPV 1, 2, 3, 4, 5, 7, 10, 12, 14, 15, 17, 19, 20, 21, 22, 23, 24, 26, 27, 28, 29 ja 57.
- HPV 1, 2 ja 4 ilmuvad jalataldadele ja on sarnased tavaliste kallustega, mis võivad põhjustada nahapõletikke või kalluseid.
- HPV 7 vastutab "lihunikutüügaste" eest. Need on nahal esinevad kasvajad, mis meenutavad lihunikutüükaid.
- Ebaühtlase kontuuriga hallid tüükad kätel on põhjustatud HPV 26, 27, 29 ja 57 poolt
- Ja HPV tüüpe 5, 8, 12, 14, 15, 17, 19, 20, 36, 37, 46, 47 ja 50 iseloomustab pärilik eelsoodumus. Inimesel tekib palju tüükaid erinevad suurused ja tüübid.
- HPV 3, 10, 28, 49 põhjustavad sileda pinnaga lamedate kollaste kondüloomide ilmnemist.
- Võttes madal onkogeensuse risk. Nende hulka kuuluvad HPV 6, 11, 42, 43, 44, 53, 54, 55
- Kõige levinumad HPV-d on 6 ja 11. Need tuvastatakse ainult tsütoloogilise testiga. Iseloomustab kasvajate ilmumine emakakaelal.
- Võttes keskmine onkogeenne risk: HPV 31, 33, 35, 52 ja 58. Kõige levinum neist on HPV 31; enamasti on see, nagu ka kõik teised selle rühma viirusetüübid, asümptomaatiline ja alles kaugelearenenud staadiumis hakkavad tekkima kasvajad .
- Võttes kõrge onkogeensuse risk. See tüüp põhjustab arengut onkoloogilised haigused. See tüüp hõlmab HPV 16, 18, 36, 45 ja 51.
- HPV 51 korral tekivad lamedad kondüloomid, mis on sarnased kõige tavalisema lööbe ja bovenoidse papuloosiga.
- HPV 16 ja 18 on üksteisega väga sarnased. Alguses sümptomid puuduvad, kuid pärast pikaajalist nakatumist tekivad emakakaelale ja välissuguelunditele kasvajad.
Onkogeensed tüübid
Vähki ei põhjusta mitte ainult viirused ise, vaid ka teatud tegurid, mis kaasnevad nende välimusega. Need sisaldavad:
- immuunsüsteemi halvenemine;
- hormonaalne tasakaalutus;
- ebatervislikud harjumused, nagu suitsetamine ja alkoholi joomine;
- mitmesugused urogenitaalsed infektsioonid;
- pärilikkus;
- menopausi.
Onkogeenset tüüpi viirused võivad asümptomaatiliselt kehas püsida mitu aastat.
Vähktõve tekkeks ei piisa ühest selles loendis olevast tegurist, need provotseerivad ainult selle välimust. Inimkeha koosneb paljudest rakkudest, millel on oma elutsükkel. Mõnikord ei tööta rakud ja hakkavad siis kontrollimatult jagunema. Kell normaalne töö Meie keha immuunsüsteem tuleb nendega toime. Kui immuunrakud ei suuda ebanormaalset kasvu hävitada, moodustub kasvaja. Onkogeenne HPV eemaldab rakkude kontrollimatu jagunemise keelu ja põhjustab seega koos teiste ebasoodsate teguritega pahaloomuliste kasvajate arengut.
HPV 16 ja 18 on kõrgeima onkogeensusega, lisaks on need kõige levinumad. HPV 18 on agressiivsem kui 16. Seda tüüpi HPV provotseerib kõige sagedamini meeste ja naiste välissuguelundite, aga ka pärakuvähi teket.
HPV põhjustatud haigused
- Erinevad kahjustused nahka .
- Suguelundite limaskestade kahjustused.

- Suuõõne limaskestade mitmesugused kahjustused



Inimese papilloomiviiruse edasikandumise meetodid
- Peamine HPV levikutee on seksuaalvahekorra kaudu. Kõige sagedamini nakatuvad inimesed, kes eiravad barjääri rasestumisvastaseid vahendeid, kuigi kondoomid ei saa tagada sada protsenti kaitset. See on tingitud asjaolust, et viirus ei mõjuta otseselt mitte ainult suguelundeid, vaid ka kõhukelme, pärakut ja suguelundite ümbrust.
- Teine ülekandetee on kodune, kuid see on palju vähem levinud. Papilloomiviirust saab edasi anda käepigistuse, puudutamise või rätiku jagamise teel.
- Inimese papilloomiviirus võib ka emalt vastsündinule edasi antud läbimise ajal sünnikanal.
Viirus võib kehas esineda sünnist saati, kuid sümptomiteks saab see alles aastakümneid hiljem. Seetõttu ei saa esimeste sümptomite korral öelda, et nakkus tekkis hiljuti.
HPV diagnoosimine
Tänapäeval on mitmeid erinevaid uuringuid.
- Naha läbivaatus günekoloogi ja uroloogi poolt. See aitab tuvastada kondüloomid kubeme piirkonnas.
- Kolposkoopia võimaldab täpsemalt uurida emakakaela. See uuring viiakse läbi spetsiaalse seadmega - kolposkoobiga, mis suurendab pilti 30 korda, mis võimaldab läbi viia mõningaid katseid kahjustatud piirkondade tuvastamiseks.
- Tsütoloogiline uuring. Günekoloogi või uroloogi kontrollimisel võetakse määrd. Uuring viiakse läbi mikroskoobi all ja arst määrab olemasolu patoloogilised muutused rakkudes.
- Histoloogiline uuring. Selle analüüsi tegemiseks kasutatakse koetükki, mille arst võtab günekoloogilise või uroloogilise läbivaatuse käigus. Seda nimetatakse ka biopsiaks.
- Polümeraasi ahelreaktsioon või PCR analüüs. Seda võib nimetada HPV diagnoosimise peamiseks meetodiks. Analüüsiks kasutatakse naistel tupe ja emakakaela limaskesta ning meestel peenise limaskesta materjali. Selle tehnika puuduseks on see, et mõnikord annab see valepositiivse tulemuse.
- Digene-test– kõige täpsem HPV testimise tüüp. Selle abil saab määrata viiruse olemasolu organismis, selle tüübi ja onkogeensuse astme.
HPV peamised sümptomid
Üsna sageli kaob viiruse esinemine ilma sümptomiteta, sest immuunsüsteem terve inimene tuleb viirusega hästi toime ja ei lase sellel keha kahjustada.
Nõrgenemise korral immuunfunktsioonid, papilloomiviirus koguneb mõnda piirkonda ja hakkab muutma epiteeli vooderdavate rakkude tööd. Selle tulemusena ilmub nahk tüükad. Hiljem kaelale kaenlaalused, nägu ja suguelundid võivad moodustuda papilloomid- ümara kujuga pehmed moodustised, millel on vars, mille kaudu need kinnituvad nahale.
Kõige sagedamini leitakse HPV-ga nakatumisel. Need on kinnitatud ka varrega, kuid neil on väga lühike kasvuperiood. On kahte tüüpi:
- Väline– paiknevad nahal ja limaskestal.
- Kodune– lokaliseeritud epiteeli keskel.
Naiste haiguse tunnused
HPV mõjutab reproduktiivsüsteemi ja mõjutab kõige olulisemat naisorganid. See kujutab endast erilist ohtu onkoloogiliste protsesside tekke suure riski tõttu. Emakakaelavähki on väga raske ravida ja isegi eduka ravi korral jääb naine viljatuks.
HPV-nakkuse riski ja naise alguse vahel on otsene seos seksuaalelu, samuti tema seksuaalpartnerite arvu. Papilloomiviirusega nakatumise ohtlikud tagajärjed on järgmised:
- Emakakaelavähk;
- Emakakaela ektoopia;
- suguelundite kondüloomid ja tüükad;
- Leukoplaakia ja emakakaela düsplaasia.
Raseduse ajal kandub HPV lapsele loote membraanide kaudu. Kindlal arvamusel Puuduvad andmed raseduse katkestamise kohta viirusega esmase nakatumise ajal. See tekitab meditsiiniringkondades palju vaidlusi loote defektide tekkimise võimaluse tõttu. Väga ohtlikud tagajärjed Hingamissüsteemi osades papilloomidega lapse sündi võib seostada.
Haiguse tunnused meestel
Mehed nakatuvad suurema tõenäosusega inimese papilloomiviirusesse kui naised, kuna nad on aktiivsemad ja neil on rohkem seksuaalpartnereid. Tugevama soo esindajad taluvad HPV põhjustatud haigusi kergemini, seega peetakse neid kandjateks. Peamised probleemid, mida HPV võib meestel kaasa tuua: kondüloomid, peenise või lahklihapiirkonna turse. Kõige sagedamini papilloomiviirusega nakatumisel ei ole eredat rasked sümptomid aga mõnel juhul võivad tekkida tüükad, kondüloomid või papilloomid. Nende peamine lokaliseerimine on peenisel, frenulum, koronaalsulcus ja käsnad kusiti.
Kuigi mõned mehed kardavad, et HPV mõjutab potentsi ja libiidot negatiivselt, pole sellist seost leitud.
HPV ravimeetodid
Asjaolu, et papilloomiviiruse kehast täielikult vabastavat ravimit pole veel välja töötatud, raskendab taastumisprotsessi oluliselt.
Arst valib iga patsiendi jaoks individuaalse ravi, mis reeglina hõlmab kohalikke toimeid koosseisudele ja viirusevastastele ravimitele üldine tegevus. Samuti on ette nähtud ravimid immuunsüsteemi tugevdamiseks.
HPV ravi peamised etapid:
- Fookuste hävitamine, papilloomide esinemine
- Immunoloogiline ravi, sealhulgas viirusevastase immuunvastuse stimuleerimine
- Üldtugevdav ravi.
Tüügaste ja kondüloomide eemaldamiseks kasutatakse elektrokoagulatsiooni ja krüoteraapiat, mis ei anna 100% garantiid korduvate löövete puudumisele. Kuid isegi juhtudel, kui kasvajad ei tekita ebamugavusi, tuleb need siiski eemaldada, kuna need võivad põhjustada organismi nakatumist. Kui kasvaja on pahaloomuline, eemaldatakse see kirurgiliselt.
Ravimeetodid on samad, olenemata patsiendi soost. Siiani ei ole HPV-le tõhusat ravi leitud ja ravi kõrvaldab ainult sümptomid. Alati on haiguse retsidiiv. Seetõttu on parem nakatumist vältida, kui proovida seda ravida.
HPV ennetamine
HPV-sse nakatumise riski vähendamiseks võite võtta teatud samme. Need sisaldavad:
- Barjääri rasestumisvastaste vahendite kasutamine ei anna see meetod aga täielikku garantiid, kuna kondoom ei kata kõiki kahjustatud naha ja limaskestade piirkondi.
- Isikliku hügieeni reeglite järgimine
- Säilitamine tervislik pilt elu
- Promiskviitidest keeldumine
- Partneriga jagatud seksimänguasjade hoolikas kasutamine
- Regulaarne konsultatsioon günekoloogi ja uroloogiga
HPV vaktsiin
Lisaks peamistele kaitsemeetoditele on olemas vaktsiin HPV kõige ohtlikumate tüvede, nimelt 6, 11, 16 ja 18 vastu. Tänapäeval on olemas kaks vaktsiini – Cervarix ja Gardasil. Nende eesmärk on kaitsta emakakaelavähi ja muud tüüpi pahaloomuliste kasvajate eest suguelundite piirkonnas. Vaktsineerimine on soovitatav 11- ja 12-aastastele tüdrukutele, samuti alla 26-aastastele naistele. Kuid selles vanuses on naised kaitstud ainult seda tüüpi viiruste eest, mis pole veel nakatunud.
Iga haigust on lihtsam ennetada kui ravida. HPV pole erand. Inimese papilloomiviirusega nakatumise tagajärjed on kohutavad ja ettearvamatud ning võivad lõppeda surmaga. Seetõttu tuleb kõik, isegi kõige väiksemad, kehale ilmuvad tüükad uurida, et vältida tõsise haiguse teket.
Artiklid teemal

Papillomo viirusnakkus kujutab endast ohtu inimestele ja eriti õiglasele soole. On uuringuid, mis näitavad, et inimese papilloomiviirus naistel (HPV) põhjustab sageli ohtlikke tagajärgi, sealhulgas emakakaelavähki.
Viiruse salakavalus seisneb selles, et see ei anna ennast pikka aega tunda ja avastatakse sageli juhuslikult. günekoloogiline läbivaatus. Õigeaegne avastamine viirus ja selle põhjustatud muutused organismis, võimaldab määrata ravikuuri ja vältida pahaloomuliste protsesside teket.
Papilloomiviiruse põhjustatud infektsioon avaldub kondüloomide (kondüloomide) ilmumisel nahale.
Mis on HPV
Papilloom on healoomuline kasvaja, mille põhielement on kudede sidepapill, mis koosneb väikestest veresoontest ja on kaetud epiteeliga. Papilloomid arenevad lameepiteelist ja võivad tekkida suuõõnes, suguelundite või nina limaskestal.
Naistel esineb papilloomiviirus palju sagedamini kui meestel. 80% juhtudest viib suguelunditel olev viirus emakakaelavähi tekkeni – naise kehasse tungides viib DNA viirus juhusliku rakkude jagunemiseni, mistõttu hakkavad nahale ilmnema mitmesugused välised infektsiooni ilmingud (papilloomid). , kondüloomid jne).
Tähtis! Statistika kohaselt on enam kui 70% kõigist reproduktiivses eas naistest HPV kandjad. Kuid viirus ei ole alati aktiveeritud - neoplasmide ilmnemist limaskestal täheldatakse energiataseme languse, stressi, häiretega. hormonaalsed tasemed.
HPV-d on üle saja erineva tüübi, millest mõned provotseerivad kondüloomide, tüügaste ja muude kasvajate teket suguelundite limaskestal, teised aga vähki.
HPV tüübid (tüved) jagunevad vähiriski tüüpide järgi:
- 1,3,5,2 – tüübid, mis ei põhjusta vähki;
- 11,6,42,44,43 – madala onkogeense riskiga tüübid;
- 31,16,18,33,45,68,52,51,59,39 tüüpi, millel on kõrge onkogeensuse oht.
HPV tüübid määratakse kindlaks teatud laboratoorsed uuringud, kuid ennekõike märkab naine oma kehale uute kasvajate tekkimist, mis viitavad viirusega nakatumisele.

HPV edasikandumise teed
HPV-nakkus võib tekkida erinevatel põhjustel, kuid vaatluste kohaselt on teatud tegurid, mis aitavad kaasa viiruse tungimisele ja arengule organismis:
- Tüdrukud, kes alustasid varakult seksuaalset tegevust. Esmane HPV nakatumine toimub tavaliselt enne 25. eluaastat. Samas ei ole vaja, et viirus täies mahus seksuaalvahekorras tuppe pääseks, infektsioon võib sattuda tüdrukutesse hellitamise ajal.
- Kokkupuude patsiendi või viirusekandja isiklike asjadega, kahjustatud limaskestadega (rätik, isiklikud asjad).
- Naised, kes on valivad ja vahetavad sageli seksuaalpartnereid.
- Kaitsmata seksuaalvahekord partneriga, kellel on HPV.
- Naised, kes teevad aborti. Sagedaste abortide korral on limaskest kahjustatud ja vigastatud, mis suurendab viiruse tungimise tõenäosust.
- Vannitoa või tualeti jagamine nakatunud inimesega. Samuti on võimalik nakatuda avalikes kohtades- saunad, basseinid, jõusaalid kus on optimaalsed tingimused viiruse arenguks (soojus ja niiskus).
- Krooniliste günekoloogiliste haigustega naised (näiteks emaka erosioon).
- Viiruse ülekandumine emalt lapsele platsenta või sünnikanali kaudu.
- Naised nakatunud suguhaigused( ureaplasmoos,).
- Meditsiinilised või kosmeetilised protseduurid mittesteriilsete instrumentidega.
- Naised, kes kuritarvitavad suukaudsed rasestumisvastased vahendid. Need ravimid kutsuvad esile hormonaalset tasakaalustamatust, mis aitab kaasa viiruse arengule ja aktiveerumisele.
Märge! Enamasti nakatub viirus seksuaalse kontakti kaudu. Pole tähtis, kuidas seksuaalvahekord toimus - traditsioonilisel viisil, suuliselt, anaalselt. Samas ei suuda isegi kondoom viiruse eest kaitsta, sest mikroorganism on tühiselt väikese suurusega.
HPV siseneb kehasse väikeste nahakahjustuste (praod, kriimustused) kaudu ning nakatuda võib nii patsiendilt kui ka tavaliselt nakkuskandjalt, kes selle olemasolust sageli ei teagi. Viirust saab edasi kanduda nii seksuaalsel teel kui ka kodukontakti kaudu (rätikute, maniküürivahendite, hügieenitarvete kaudu).

Sümptomid ja ilmingud
Naistel esinev papilloomiviirus võib avalduda erineval viisil: aktiveerituna põhjustab viirus mitmesuguste neoplasmide ilmnemist, mis ilmnevad nahal ja limaskestadel.
Kuidas HPV avaldub?
- Tüükad ja papilloomid. Kõrval välimus need on tihedad, ümarad kasvajad või kumera kujuga. Tüügaste värvus ei erine enamasti tavalisest nahavärvist ega põhjusta vajutamisel valu. Kõige sagedamini võib tüükaid leida silmalaugudel, kaelal, piimanäärmete all, kõhul ja peopesadel. Selliseid kasvajaid põhjustavad HPV 2, 4 või 1 tüved.
- Kondüloomid (või kondüloomid). Need esinevad kõige sagedamini seksuaalvahekorra ajal vigastatud kohtades, harvemini suuõõne. Need paiknevad peamiselt emakakaelal, tupes, emakakaela kanalis, päraku ümbruses. Välimuselt näevad neoplasmid välja nagu kasvud, ebaühtlaste, rebenenud servadega (foto). Tüügaste värvus varieerub lihavärvist tumepruunini, välimus– niidilaadne või väikeste punnide kujul. Üksikud kondüloomid võivad aja jooksul ühineda, moodustades lillkapsast meenutava kasvu. Kondüloomid ei avaldu enamasti mingite lisanähtudega, mõnikord esineb kerget sügelust välissuguelundites, valu seksuaalvahekorras ja urineerimisel. Kondüloomi põhjustavad kõige sagedamini 3., 6. või 11. tüüpi viirused. Selliste neoplasmide ilmnemine emakakaela piirkonnas suurendab oluliselt vähi tekke riski.
- Papulaarsed tüükad (lamedad tüükad). Naiste HPV kõige ohtlikumat ilmingut põhjustavad tüved 16 ja 18, samuti naistel 39. tüüpi ja 31. tüüpi papilloomid. Välimuselt paistavad need tihedate roosakate naastudena, mis paiknevad valdavalt emakakaela piirkonnas. Nende välimus viitab sellele, et viirus on naise kehas olnud üsna pikka aega, mis tähendab, et see kahjustab emakakaela epiteelikihti.
Inimese papilloomiviirus naistel hakkab kõige sagedamini ilmnema siis, kui haigus on kaugele arenenud ja immuunsüsteem on oluliselt nõrgenenud. Selles seisundis hakkab viirus ühes kohas kogunema ja kontrollimatult jagunema.
Esiteks võib kehal märgata väikseid moodustisi, nii üksikuid kui ka mitmekordseid. Mõnel juhul võib nende välimusega kaasneda sügelus ja põletustunne.

Naine saab suguelundite pesemisel tuvastada kondüloomid. Peaksite pöörama tähelepanu väikeste punnide ilmnemisele klitoris, pärakus või häbemes.
Tähtis! Kondüloomid tupe seintel tuvastatakse eranditult günekoloogilise läbivaatuse käigus.
Enamasti suudab naine ise tuvastada HPV väliseid ilminguid, kuid naise kehas on ka histoloogilisi muutusi, mida saab tuvastada ainult spetsiaalse läbivaatuse ja teatud analüüsidega. Sel juhul avaldub viirus järgmistel tingimustel:
- Krooniline tservitsiit (emakakaela limaskesta põletik);
- Emakakaela düsplaasia (naistel 16. ja 18. tüüpi viiruste põhjustatud vähieelne seisund);
- Emakakaelavähk (onkoloogiline pahaloomuline haigus, mida sageli põhjustavad naistel HPV tüved 16 ja 18).
HPV aktiivse arenguga võib naisel esineda suurenemist lümfisõlmed, palavik, külmavärinad, seisundi halvenemine üldine heaolu, valu, kui kasvud on kahjustatud.
Märge! Kondüloomid ja tüükad võivad 15% juhtudest iseenesest kaduda. Muudel juhtudel on kondüloomide kiire levik, mis nõuab kohest ravi.
Inimese papilloomiviiruse tüüp 18 ja tüüp 16 naistel on kõige ohtlikumad tüved, just nende tüüpide tekkega tekib naistel kõige sagedamini emakakaelavähk. Vähirakkude moodustumist 16. tüüpi papilloomi mõjul registreeritakse 70% juhtudest, kuigi selle tüve tuvastamine naisel ei taga vähi kindlasti esinemist.
 Naiste HPV-d ei väljenda mitte ainult kehal olevad kondüloomid, vaid põhjustavad ka kondüloomide arengut, mis õigeaegse ravi puudumisel võivad põhjustada vähki. Oht seisneb HPV tuvastamise raskustes, kuna naistel elab see viirus organismis täiesti asümptomaatiliselt ja võimalus seda avastada tekib alles günekoloogi vastuvõtul.
Naiste HPV-d ei väljenda mitte ainult kehal olevad kondüloomid, vaid põhjustavad ka kondüloomide arengut, mis õigeaegse ravi puudumisel võivad põhjustada vähki. Oht seisneb HPV tuvastamise raskustes, kuna naistel elab see viirus organismis täiesti asümptomaatiliselt ja võimalus seda avastada tekib alles günekoloogi vastuvõtul. Miks on HPV naistele ohtlik?
HPV ilmnemist ei saa ignoreerida, sest... see viirus ei saa mitte ainult märkimisväärselt rikkuda elu oma ebameeldivate ilmingutega, vaid põhjustada ka pöördumatuid tagajärgi. Kõik viiruse nakatumise tagajärjel kehale ilmuvad kasvajad mitte ainult ei moonuta naise keha ega tekita ebamugavust, vaid põhjustavad ka ohtlikke seisundeid:
- Erinevate infektsioonide infektsioonid;
- Vähi areng;
- Lapse nakatumine viirusega sünnituse ajal.
Hoolimata asjaolust, et HPV esineb kahel kolmandikul naistest, puutub selle tagajärgedega kokku vaid 25% kõigist õrnema soo esindajatest: 5% juhtudest avaldub HPV 3-4 aastat pärast nakatumist ja viib emaka düsplaasiani, 20. % juhtudest areneb viirus välja viie aasta jooksul pärast nakatumist ja põhjustab emakakaelavähki.
Tähtis! Perioodi kestus, mille jooksul HPV ei avaldu, sõltub otseselt naise immuunsüsteemi seisundist. Enamikul juhtudel hävib tugeva immuunsuse korral 90% viirustest ise.
HPV kujutab endast erilist ohtu rasedatele naistele ja sündimata lastele. Seetõttu tuleb lapseootel emadel inimese papilloomiviiruse suhtes testida. Kui raseduse planeerimise etapis läbivaatuse käigus tuvastatakse viiruse olemasolu, palutakse naisel rasedust edasi lükata kuni nakkuse paranemiseni.

Kui viirus avastatakse naisel juba raseduse ajal, lükatakse ravi edasi kuni 28. rasedusnädalani, mil kõik lapse elundid on juba moodustunud. HPV-ga patsiendil ei soovitata iseseisvalt sünnitada, sest sünnikanalist läbimise ajal on loote nakatumise oht.
Kuidas ravida HPV-d naistel
Kui kahtlustate HPV esinemist, peaks naine viivitamatult pöörduma spetsialisti poole: nakkushaiguste spetsialist, dermatoloog, venereoloog. Arstid viivad läbi diagnostilised testid ja valivad sobiva ravi.
Enne inimese papilloomiviiruse ravimist naistel viib arst läbi teatud diagnostilised meetmed, et määrata kindlaks viiruse tüüp, kasvajate suurus ning papilloomide ja kondüloomide asukoht.
Diagnostika hõlmab järgmist:
- Günekoloogi visuaalne kontroll. Emakakaela uuritakse tüügaste ja kondüloomide tuvastamiseks vaakumi abil.
- Kolposkoopia. Pilti suurendava seadme (kolposkoobi) abil testib arst kahjustuse asukohta teatud meetoditega: testid Lugoli lahusega, testid äädikhape. Testimine on täiesti valutu ja väga informatiivne.
- Tsütoloogiline määrdumine. Uuritakse emakakaela kraapimist, mis võetakse emakakaela limaskestalt ja emakakaela kanal. Meetod võimaldab tuvastada vähi tunnuseid emakakaelas endas esialgne etapp.
- . Uurimiseks võetakse emakakaelast koetükk.
- Polümeraasi ahelreaktsioon. HPV tüüp määratakse emakakaelakanalist kraapides, et määrata viiruse DNA.
Inimese papilloomiviiruse ravi valitakse individuaalselt ja selle skeem taandub HPV ilmingute kõrvaldamisele, kuna Viirust on võimatu täielikult hävitada.

Kohalik ravi
Kirurgilised meetmed, mille eesmärk on eemaldada kondüloomid ja tüükad mitmel viisil, mille valik sõltub kasvajate suurusest ja asukohast.
Ravi meetodid:
- Krüodestruktsioon - vedela lämmastiku abil külmutatakse epiteeli muutunud alad.
- Raadiolaine koagulatsioon - kondüloomide ja tüügaste ekstsisioon spetsiaalse raadiolaine skalpelli abil.
- Diatermokoagulatsioon - kasvaja ekstsisioon elektrilahendus ja elektriline skalpell.
- Laserkiirgus – papilloomide ja tüükade eemaldamine laseriga. Ainus rasedatele sobiv protseduur.
- Kirurgiline eemaldamine on näidustatud suurte kahjustatud piirkondade korral või pahaloomulise kasvaja kahtluse korral. Kasutatakse kohaliku tuimestuse all.
Viiruse lokaalse ravi peamiseks puuduseks on armide jätmine ja suur retsidiivide tõenäosus. Sellepärast kohalik ravi tuleb läbi viia koos medikamentoosse raviga, mille eesmärk on vältida kasvajate taasilmumist.
Immunomoduleeriv ravimteraapia
Narkomaaniaravi on suunatud pahaloomuliste kasvajate ennetamisele inimese immuunsüsteemi tugevdamise ja taastamise kaudu.

Järgmised ravimid aitavad inimese papilloomiviirust ravida:
- Allokiin-alfa. Intravenoosne on ette nähtud naistele, kellel on kõrge vähiriskiga tüved.
- Groprinosiin, Epigen intiimne, Panavir. Pillid HPV arengu ennetamiseks. Kiiresti kõrvaldada viiruse välised ilmingud.
- Viferon. Kompositsioonis kasutatud kohalik vahend kompleksne teraapia HPV. Peatab kiiresti viiruse arengu ja kõrvaldab nahakasvajad.
- Genferon. Tauriinil, interferoonil ja bensokaiinil põhineval ravimil on võimas viirusevastane toime ja see aitab kiiresti kõrvaldada HPV ilminguid ja tõsta immuunsust.
Muud immunomoduleerivad ravimid: Levamisole, Thymosin, Izinoplex, Likopid, Immunomax võimaldavad teil ravi ajal saadud tulemusi konsolideerida ja oluliselt suurendada immuunsust. Kohalikud ravimid (Cycloferon, Interferon salv) aitavad vähendada papilloomide ja kondüloomide suurust, mis samuti suurendavad kohalik immuunsus. Laiaulatuslikke kahjustusi ravitakse kohalike nekrootiliste salvidega, nagu Podophyllin või Vartek.

Traditsioonilised meetodid
Kui viirus tuvastati õigeaegselt, saate meetodite abil ilma uimastiravita hakkama traditsiooniline meditsiin. Patsientide ülevaated näitavad "vanaema" meetodite tõhusust ja kiirust.
Kuidas ravida HPV-d rahvapäraste ravimitega:
- Kartulimahl. Värskelt pressitud kartulimahla kasutatakse papilloomide ja tüügaste määrimiseks piiramatul arvul kordi päevas.
- Vereurmarohi mahl (saab osta apteegist). Aurutage probleemset piirkonda kergelt, seejärel määrige väikese kogusega taimeõli. Kandke vereurmarohi mahla otse papilloomile, vältides kokkupuudet tervete nahapiirkondadega, kaks korda päevas. Eemaldage korrapäraselt väljakasvude surnud alad, kui need ise maha ei kuku.
- Kastoorõli. Määrige limaskesta probleemseid piirkondi tootega, kuni kasvajad täielikult kaovad.
Samuti võite papilloomiviiruse mahasurumiseks kasutada spetsiaalseid taimseid preparaate, mis võivad kergesti asendada traditsioonilisi immunomodulaatoreid.
Märge! Uimastiravi traditsiooniliste meetoditega asendamise võimaluse osas peaksite konsulteerima oma arstiga. Teatud juhtudel ei aita kogu traditsiooniline meditsiin, näiteks ei aita need ravida papilloome emakakaela ja tupe seintel.
HPV ravimisel peaksite hoiduma seksuaalsest tegevusest ja ka sundima alaline partner lasta end viiruse suhtes testida.
Kui tuvastate sümptomid õigeaegselt ja valite õige ravi, on täiesti võimalik vältida viirusliku infektsiooni muutumist vähkkasvajaks.
Ilma ravita ei kao HPV iseenesest, nagu külmetus.
Viiruste tuvastamine, millel on suur oht degenereeruda pahaloomulisteks kasvajateks, nõuab viivitamatut ravi. Vastasel juhul arenevad kondüloomid edasi, kuigi tuleb märkida, et HPV-d ei saa kehast täielikult eemaldada, saate ainult blokeerida selle arengu ja aktiivsuse.
Inimese papilloomiviiruse infektsioon on patofüsioloogiline kahjustus, mis areneb inimese kehas ja provotseerib nii kondüloomide kui ka tüükade ilmnemist intiimsetel aladel.
Teatud viiruse tüved võivad põhjustada tõsisemaid muutusi - kasvajate ilmnemist.
Meditsiiniline tähistus (vastavalt ICD-10-le): haiguse arvuline määratlus infektsioonina - B 97,7 ja viiruslike tüükade esinemise algatajana - B 07.
Ingliskeelses terminoloogias nimetatakse HPV-d kui HPV.
Selles artiklis räägime teile, mis see on - inimese papilloomiviirus naistel (HPV, papilloomiviirus), kuidas infektsioon fotol välja näeb, millised on põhjused, sümptomid ja märgid, milline on ravi.
Nakatumise põhjused ja viisid
Kust pärineb inimese papilloomiviirus naistel, kes võib olla HPV kandja ja mis see on?
Peamine viis, kuidas naine nakatub, on kaitsmata seks., mis infektsioonimeetodina tagab eelkõige kondüloomide ilmnemiseni viivate tüvede edasikandumise.
Siiski ei piirdu ülekandeteed seksuaalse kontaktiga. Kuidas HPV (inimese papilloomiviirus) naistel levib? Riskitegurid:
Riskirühm hõlmab inimkonna õiglase poole esindajad, kes võtavad rasestumisvastaseid ravimeid, samuti naised, kes on põdenud sugulisel teel levivaid haigusi.
Oht seisneb sugulisel teel levivate infektsioonide – gonorröa, süüfilise – samaaegses ülekandumises koos HPV-ga, seega juures kaitsmata seks võimalik keha keeruline infektsioon.
Rakendus keisrilõige suurendab ka viiruse sisenemise võimalust läbi epiteelkoe.
Võrdsete nakkustingimuste korral Naistel, kellel on nõrgenenud immuunsüsteem, on suurem tõenäosus HPV-sse nakatuda(krooniline immuunsuse langus, ägedad hingamisteede infektsioonid, gripp, stress, krooniline väsimus).
Inimese papilloomiviirus naistel - põhjused ja sümptomid:
HPV tüübid ja tüübid: kõrge onkogeensusega tüvede klassifikatsioon ja loetelu
Kaasaegsed tehnoloogiad on võimaldanud tuvastada rohkem kui 100 inimese HPV tüüpi, mis erinevad oluliselt ohuastme poolest.
Väga onkogeense inimese papilloomiviiruse (onkogeense HPV) esinemine suurendab naistel vähi, eriti emakakaelavähi tekkeriski.
Teatud HPV sordid võivad jääda inimkehasse kogu elu jooksul ega kutsu esile ohtlike seisundite tekkimist - selliseid tüüpe nimetatakse mitteonkogeense rühma tüvedeks.
Täiesti mitte-onkogeensed HPV tüübid. 1, 2, 4, 5 on tüved, mis ei põhjusta patogeenseid muutusi kudedes ja pärisnahas.
Madala ohuga tüved. Hea immuunsusega tüübid 40–44 koos 3, 11, 13, 32, 34, 51, 61, 72, 73 ja 6-ga ei kutsu esile degeneratiivseid muutusi, kuid pikaajalisel kokkupuutel negatiivsete teguritega põhjustavad need mõnikord välimust. pahaloomulised kasvajad.
Keskmise riskiga HPV. 52, 53, 56, 58 ja 30, 35, 45.
Suure onkogeense riskiga HPV tüved naistel. , piimanäärmed, emakakael - kõige ohtlikumate tüvede mõju tagajärjed.
Täielik nimekiri: 50, 59, 68, 64, 70 ja 16, 18, 31, 33, 39. Seda tüüpi HPV-d on naistele kõige ohtlikumad, need võivad isegi muuta nende rakkude DNA-d, mis hakkavad talitlushäireid tegema.
On olemas ka otsene sõltuvus kasvajate asukohast kehal ja infektsiooni tüübist: HPV tüüp 7 põhjustab tüükade ilmumist lihunikele, HPV 1, 2, 4 - jalatallale, HPV 13 ja 32 - suu limaskestadele, HPV 30, 11, 6 - tallale. kopsutrakt.
HPV tüüpide 11 ja 6, 54 ja 42 kokkupuutel tekivad teravad kasvajad.
Arendusalgoritm: sümptomid ja tunnused, fotod
HPV-nakkus esineb ilma sümptomiteta teravaid märke infektsioon, nagu juhtub sugulisel teel levivate haigustega.
Aeglane protsess, mis ei ole seotud ägenemiste ilmingutega, areneb aeglaselt, kuni see avaldub täielikult või hävitatakse keha poolt.
 HPV inkubatsiooniperiood naistel. HPV asümptomaatiline areng kestab peamiselt umbes kolm kuud, mille jooksul infektsioon paljuneb (toimub viiruse replikatsioon) ja mõjutab terveid kudesid.
HPV inkubatsiooniperiood naistel. HPV asümptomaatiline areng kestab peamiselt umbes kolm kuud, mille jooksul infektsioon paljuneb (toimub viiruse replikatsioon) ja mõjutab terveid kudesid.
Mõnikord võib varjatud staadium kesta vaid 16 päeva või ulatuda pika perioodini - kuni 12 kuud.
80–90% juhtudest tuleb alla 25-aastaste noorte naiste immuunsus haigusega toime, kõrvaldades infektsiooni (looduslik eliminatsioon). Ülejäänud 10–20% viirus aktiveerub ja läheb kroonilisse staadiumisse.
Tegevuse etapp. Nakkuse märke on võimalik tuvastada ka palja silmaga – esiteks tekivad ja kasvavad kiiresti nahakasvajad.
Immuunsuse langus võib viia energia vähenemiseni ja krooniliste haiguste retsidiivideni.
HPV tunnused ja erinevused teistest kasvajatest. Pärast viiruse aktiveerimist diagnoositakse sageli tupekahjustusi, mida iseloomustab bakteriaalne vaginoos ja sügelus intiimpiirkonnas.
Peamised erinevused: papilloome iseloomustab nende värvi muutmise võime, samas kui mutid ei iseloomusta varjumuutust.
Kuidas HPV (inimese papilloomiviirus) naistel avaldub: papilloomikohas on põletustunne ja sealt võib välja voolata värvitu vedelik, mis põhjustab põletikku.
HPV infektsioonist tingitud neoplasmid:
- eksofüütilised kondüloomid. Sisaldab suuri suguelundite tüükaid ja väikseid, mida võrreldakse välised ilmingud"lillkapsaga";
- lamedad tüükad. Lokaliseeritud emakakaela ja tupe limaskestal;
- vestibulaarne papillomatoosi. See ilmub tupe vestibüüli piirkonda, millel on väike, kuid suured hulgad papilloomilaadsed kasvud.

Papilloomid tuleks moolidest eristada ka nende struktuuri järgi, mis tavaliselt ei sisalda oma struktuuris veresooni, vaid koosnevad melanotsüütidest.
Täpse kinnituse nahal tekkinud moodustumise identiteedile annab aga meditsiiniline uuring – biopsia.
See HPV ilming, nagu äkiline ja intensiivne nahakasvude moodustumine kehal, viitab immuunsuse vähenemisele ja HPV progresseerumisele naistel.
Inimese papilloomiviiruse (HPV, papilloomiviiruse) esinemise sümptomid ja tunnused naistel kehal ja näol fotol:


Kellega ühendust võtta ja kuidas papilloomiviirust tuvastada
Kuidas tuvastada HPV naistel? Kui olete mures kondüloomide pärast intiimses piirkonnas, peaksite seda tegema pöörduge günekoloogi poole, kui - teistel kehaosadel, siis pöörduge dermatoloogi poole.
Haiguse nähtavate ilmingute puudumisel saate külastada terapeudi kes saadab teid HPV tüüpide määramiseks analüüsidele (pärast tulemuste uurimist määratakse piisav ravi).
Kui soovite kasvajaid eemaldada, siis peate külastada kirurgi.
 Tüved tuvastatakse mitme meetodi abil, sealhulgas: PCR (naise ureetrast võetakse tampooniproov) ja vereanalüüs.
Tüved tuvastatakse mitme meetodi abil, sealhulgas: PCR (naise ureetrast võetakse tampooniproov) ja vereanalüüs.
Kui kahtlustatakse muutusi emakakaelas, võetakse sellest piirkonnast uurimiseks materjali ja diagnoositi Papanicolaou meetodi abil.
Tsüstoloogiline määrdumine naha või limaskesta kraapidega ei ole eriti informatiivne, kuna see tuvastab ainult suured patogeenide klastrid, PCR tuvastab aga isegi üksikud viirused.
Digene testi peetakse kõige arenenumaks, millel on kõige suurem tundlikkus erinevate tüvede tuvastamisel. See võimaldab teil kõige tõhusamalt diagnoosida viiruse DNA fragmente keharakkudes ja kudedes.
Oht ja tagajärjed
Miks on inimese papilloomiviirus naistele ohtlik? HPV ravi puudumine viib naha moonutamine, millel tekivad ebaesteetilised muutused, ja onkogeensete sortide olemasolu kutsub esile vähi esinemise.
HPV-ga võib täheldada ka düsplaasiat - vähieelset seisundit, mis muudab epiteelirakkude tuumad. Kui see avastatakse varakult, saab seda ravida konservatiivselt, seejärel ainult kirurgiliselt.
Peetakse kõige ohtlikumaks kombinatsiooniks tuvastati 16 ja 18 HPV tüve kombinatsioon, mis viis kiirete rakumutatsioonideni. Sellised patsiendid on näidustatud kiire ravi võimaliku kahju minimeerimiseks.
Ravi taktika ja prognoos
 HPV-d ei saa organismist täielikult eemaldada, kui nakatumine on juba toimunud. Lõppeesmärk on suurendada immuunsust, samuti suurendada tuvastatud tüvede vastaste antikehade tootmist.
HPV-d ei saa organismist täielikult eemaldada, kui nakatumine on juba toimunud. Lõppeesmärk on suurendada immuunsust, samuti suurendada tuvastatud tüvede vastaste antikehade tootmist.
Sel viisil viib keha viiruse mahasurumise läbi iseseisvalt.
Tüügaste ja kondüloomide olemasolul eemaldatakse need ainult mehaaniliselt- laserpõletus, skalpell või krüodestruktsioon.
Viirusevastased ravimid. Sellesse ravimite rühma kuulub viirusevastane aine, mis võimaldab organismil anda selge signaali infektsioonivastaste antikehade tootmise alustamiseks.
Tuntud ravimid: Lükopid, Groprinosiin, Isoprinosiin (võetakse 7 kuni 30 päeva sõltuvalt HPV tüübist).
toidulisand. Toidulisandite rühma ravimid: Indinol, Indool-3-Carbinol, Promisan, Wobenzym - kasutatakse madala onkogeensusega viiruse või mitte-onkogeense rühma tüvede juuresolekul.
Antibiootikumid. Selle rühma ravimeid kasutatakse ainult siis, kui HPV-d kombineeritakse sugulisel teel levivate infektsioonidega kuni 30 päeva jooksul.
Immunomodulaatorid. Interferoon, Immunal, Cycloferon, Viferon ei suuda mitte ainult pärssida viiruse paljunemist, vaid ka peatada nahakasvajate kasvu.
Maitsetaimed. Fütotooted kuuluvad immuunsuse suurendamise abimeetodite hulka.
Keha kaitsevõime aktiveerimiseks tuleks võtta ehhiaatsia, ženšenni juur, eleutherococcus või Rhodiola rosea (tinktuuride või ürtide keetmise kujul). Ettenähtud peamiselt kevad- ja sügisperioodil.
 Vitamiinid. Nakatumine põhjustab vitamiinipuuduse sündroomi, seega esinemist vitamiinide kompleksid- Vitrum, Complivit või Pikovit – HPV peab sisalduma patsiendi toitumises. Vastu võetud vähemalt kuu aega.
Vitamiinid. Nakatumine põhjustab vitamiinipuuduse sündroomi, seega esinemist vitamiinide kompleksid- Vitrum, Complivit või Pikovit – HPV peab sisalduma patsiendi toitumises. Vastu võetud vähemalt kuu aega.
Arvestades kondüloomide põhjustatud tupe laialdast kahjustust, määravad arstid samaaegselt salve naistele, kes kannatavad inimese papilloomiviiruse infektsiooni all.
Näide - 5% Aldara kreem, Epigen intiimsprei. Viimast võimalust kasutatakse kahjustatud piirkondade pihustamiseks neli korda päevas.
Ravi prognoos on soodne, kui patsient järgib kõiki arsti soovitusi, kuid ta peab kogu ülejäänud elu oma tervisele tähelepanu pöörama.
Ennetusmeetmed
Immuunsuse säilitamine on põhimõtteliselt oluline viis nakkuse ennetamiseks.
Teine kõige olulisem tingimus sisaldab piirata kontakti nakatunud inimestega, kolmandaks - hügieeni säilitamine basseini, vanni ja muude avalike kohtade külastamisel.
muud tõhusaid viise infektsioonide ennetamine:
- kasutada juhuslike partneritega seksides rasestumisvastaseid barjäärimeetodeid;
- keelduda teiste inimeste asjade ja hügieenitoodete kasutamisest;
- treenige ja vältige istuvat eluviisi;
- Külastage perioodiliselt terapeudi ja tehke HPV-testi.
 Teine tuntud ennetusmeetod on vaktsineerimine. vaktsiin aitab aga kaitsta ainult nelja HPV tüübi (16 ja 18, 6 ja 11) eest.
Teine tuntud ennetusmeetod on vaktsineerimine. vaktsiin aitab aga kaitsta ainult nelja HPV tüübi (16 ja 18, 6 ja 11) eest.
Tuntuim vaktsiin on Saksa Gardasil, millele lisandub eraldi variant nimega Gardasil 9, mis sisaldab ka täiendavaid HPV tüüpe (52 ja 58, 33 ja 45, 31).
Cervarixi (UK) kasutatakse ainult 16. ja 18. tüüpi tüvede mõjutamiseks.
Inimese papilloomiviirus naistel - ravi ja ennetamine:
Nüüd teate, kust inimese papilloomiviirus pärineb ja kuidas see naistel avaldub, millised HPV-d on naistele ohtlikud ja kuidas neid tuvastada.
HPV-ga kaasnevad teatud terviseriskidõige ravi valimisega saab aga viiruse kahjustusi minimeerida.
Eriline tähelepanu on vajalik kõrge onkogeensusega HPV tüüpide tuvastamisel. Viirus, mis on varjatud kujul ja ei too kaasa degeneratiivseid muutusi, ei allu tõsisele ravile.
Praeguseks on tuvastatud umbes 100 inimese papilloomiviiruse (HPV) tüüpi. Nahal ja limaskestadel elades võib inimese papilloomiviiruse infektsioon (PVI) põhjustada healoomulisi kasvajaid ja muuta epiteelirakud pahaloomulisteks vormideks. Seda peetakse üheks kõige levinumaks sugulisel teel levivaks nakkuseks ja seda tuvastati 30,3% Venemaa Euroopa tsooni elanikkonnast.
Kuidas inimese papilloomiviiruse nakkus edasi kandub ja millised on riskitegurid?
Maksimaalne nakatumissagedus esineb seksuaalselt kõige aktiivsemas eas (15-30 aastat) ja on naiste seas 17,6-20,8% ning selle tõus on otseselt võrdeline seksuaalpartnerite arvuga. Erilist tähelepanu pööramine günekoloogias inimese papilloomiviiruse uurimise tulemustele on seletatav asjaoluga, et:
- 70% naistest 3 aasta pärast, arvestades seksuaalelu algusest, on PVI-ga nakatunud;
- lapse võimalik nakatumine emalt sünnituse ajal;
- Kõigist naiste vähivormidest on 12% seotud HPV-ga;
- kuigi 30 aasta pärast selle PVI esinemissagedus väheneb (8,5-10%), suureneb ka emakakaelavähi esinemissagedus;
- peaaegu kõigil emakakaela lamerakk-kartsinoomi juhtudel tuvastatakse uuritavas materjalis selle viiruse DNA; Alla 45-aastaste naiste seas on emakakaelavähk pahaloomuliste kasvajate seas teisel kohal (rinnavähi järel);
Sellega seoses on HPV vastu vaktsineerimine eriti oluline.
Isegi tähtsusetu mehaanilised kahjustused ja limaskestade või naha põletikulised protsessid, mähkmelööve, naha leotamine tupest, ureetrast ja smegma kogunemine eesnahakotti. Nakkuse allikaks on haiged inimesed või viirusekandjad ilma kliiniliste ilminguteta.
Enamasti toimub nakatumine seksuaalse kontakti kaudu, kuid see on võimalik ka otsesel kokkupuutel patsiendi või viirusekandjaga (käepigistus jne), harvem - hügieenitarvete ühisel kasutamisel, õhu või vee kaudu. jõusaal, vann või bassein. Võimalik on ka nakatumine meditsiinitöötajad suitsust, mis tekib kondüloomide laserdestruktsiooni või diatermokoagulatsiooniga ravi ajal, ning eneseinfektsioon tekib sageli karvade eemaldamise, raseerimise, küünte “hammustamise” ja naha kriimustamise ajal.
Peamised haiguse avaldumist ja/või ägenemist soodustavad riskitegurid on:
- Keha immunoloogilise reaktiivsuse vähenemine kaasuvate haigustega siseorganid, hüpovitaminoos, suitsetamine ja alkoholism, ravi tsütostaatikumidega ja immuunhaigused.
- Seotud, peamiselt nakkushaigused, eriti need, mis edastatakse seksuaalse kontakti kaudu (gonorröa, tsütomegaloviirus ja mükoplasma, trihhomoniaas, bakteriaalne vaginoos jne).
- Seksuaalvahekorra varajane algus ja suur hulk partnereid; seksuaalne kontakt naistega, kes põevad suguelundite või perianaalset kondülomatoosi, emakakaelavähki.
- Hormonaalne tasakaalutus, eriti diabeedi, glükokortikoidide võtmise ja düsbioosiga.
- Meditsiinilised protseduurid ja manipulatsioonid, eriti sisestamine ja eemaldamine emakasisene seade, instrumentaalne abort ja diagnostiline kuretaaž.
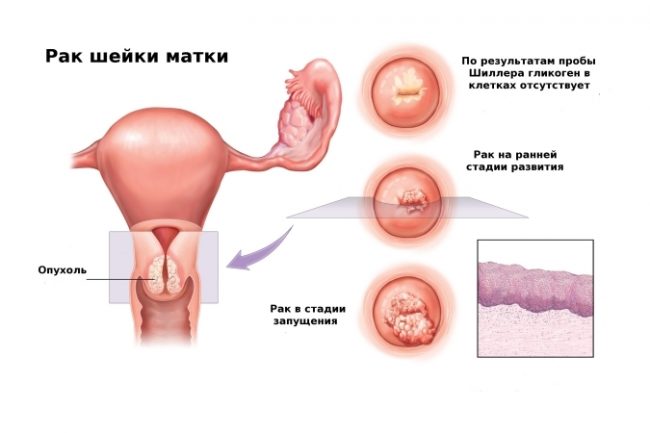
Papilloomiviiruse infektsiooni sümptomid
Lühike teave HPV kohta
Patogeeni kehasse sisenemise hetkest kuni haiguse esimeste ilmingute ilmnemiseni (inkubatsiooniperiood) möödub keskmiselt 3 kuud (3 nädalast ühe aastani). Algstaadiumis, kui puuduvad soodsad tingimused viiruse arenguks organismis, on võimalik PVI-d kanda ilma haiguseta. Vastasel juhul on see integreeritud rakkude geenistruktuuridesse, mis põhjustab sümptomite ilmnemist.
Kõik kliinilised ilmingudühendatakse 3 rühma:
- Nahakahjustused - tavalised, lamedad, jalatallalised, mõnda muud tüüpi tüükad ja mittetüükad kahjustused.
- Suguelundite limaskestade kahjustused - Erinevat tüüpi kondüloomid, kartsinoom ja mittekondülomatoossed kahjustused.
- Muude limaskestade kahjustused - kõri, keel, söögitoru, pärasoole, bronhid, sidekesta jne.
Keskmiselt 99,5% kõigist emakakaela lamerakk-kartsinoomi juhtudest sisaldab inimese papilloomi DNA-d. Inimese papilloomiviiruse infektsiooni ilmingud ja ravi sõltuvad suuresti viiruse tüübist. Kõige tavalisemad ja ohtlikumad suguelundite limaskesta epiteeli kahjustuste onkoloogiliste vormide osas on umbes 35 tüüpi.
Kõik patogeenide tüübid klassifitseeritakse nende põhjustatud pahaloomuliste rakkude transformatsiooni riski astme järgi. Peamised:
- madal onkogeensus - viiruse tüübid 6 ja 11, mis põhjustavad hulgikondüloomide teket urogenitaalorganites ja päraku või päraku ümbritseval nahal (perianaalsed kondüloomid), samuti emakakaela epiteelirakkude düsplaasia kerge aste; need moodustavad keskmiselt 90% kondülomatoosi juhtudest;
- onkogeense riski keskmine aste - 31, 33 ja 35;
- kõrge onkogeense riski aste - 16 ja 18, mida leitakse 50-80% emakakaela koeproovidest koos mõõduka lameepiteeli düsplaasiaga ja 90% vähist, mis paikneb koe pindmistes kihtides (mitteinvasiivne vähk ei kasva sügavale koesse).
Kliiniline pilt
Vastavalt kliinilisele ja morfoloogilisele pildile avaldub päraku ja suguelundite infektsioon kondüloomina erinevat tüüpi- terav, välise kasvuga papillaarne, intraepiteliaalne (kasv epiteelikihi sees), hiiglaslik Buschke-Levenshteini kondüloom, mis on suguelundite kondüloomi tüüp, kuid välise ja intraepiteliaalse kasvuga samaaegselt ning sarnane vähkkasvajale.
Sõltuvalt kursuse ilmingutest ja olemusest eristatakse kolme PVI vormi:
- Latentne või varjatud (asümptomaatiline), kus toimub mutantse (muunenud) DNA-ga mõjutatud epiteelirakkude intensiivne paljunemine, mis on tavalise uurimise ja morfoloogilise uurimise ajal nähtamatu. Sagedamini tuvastatakse see emakakaela, harvemini tupe laboratoorsete uuringute tulemusena.
- Subkliiniline, mida iseloomustab kliiniliste sümptomite puudumine või minimaalne arv ja histoloogilised muutused nakatunud koes viiruse DNA elementide olemasolul.
- Kliiniline või manifest.
Inimese papilloomiviiruse infektsioon esineb enamikul juhtudel varjatud ja subkliiniliste vormide kujul. Haiguse ilming toimub provotseerivate tegurite või riskitegurite mõjul.
Subkliiniline vorm avaldub väikeste lamedate elementidena, sageli visuaalselt nähtamatud. Pärast testimist 3% äädikhappega ("kahtlane" piirkond ravitakse) ilmuvad nahale lamedad väikesed tüükad. Tavaliselt ei avaldu need sümptomaatiliselt, kuid mõnikord võib nendega kaasneda sügelus ning lokaliseerituna tupes ja emakakaela piirkonnas kutsuvad nad esile verejooksu seksuaalvahekorra ajal ja pärast seda ning tupevoolust.
Kliiniline vorm Seda esindavad peamiselt erinevat tüüpi lööbed suguelundite piirkonnas, mille sümptomid sõltuvad elementide asukohast, tüübist ja suurusest. Tavaliselt eristatakse järgmist tüüpi tüükad:
- Teravad, mis on sõrmekujulised eendid, mille pinnal on vaskulaarne "muster" silmuste või punktiiride kujul. Need paiknevad peamiselt seksuaalvahekorra ajal hõõrdumise piirkondades - väikeste häbememokkade frenulum piirkonnas, sissepääsu juures ja tupes endas, suurtel ja väikestel häbememokadel, kliitoril, neitsinahk, emakakaelal, kõhukelme piirkonda, häbemel, päraku ümber ja päraku alumistes osades, kusiti limaskestal rõnga kujul ümber välisava (4-8%). Ureetra sügavama kahjustuse korral tekib vastavate sümptomitega püsiv uretriit, mida on raske ravida.
- Papillaarne - siledad, pigmenteerimata või pigmenteerunud elemendid ilma ümara varreta, veidi tõusevad pinnast kõrgemale. Need paiknevad välissuguelundite nahal.
- Papulaarne. Neid iseloomustab pigmentatsioon, kondüloomidele iseloomulike "sõrmede" väljaulatuvate osade puudumine ja epiteeli liigne sarvkiht (hüprekeratoos). Lokaliseerimine - munandikott, peenise nahk ja välispind eesnahk, peenise koronaalne sulcus, naise välissuguelundite külgpind, päraku ja kõhukelme ümbrus.
- Keratootilised - paksenenud elemendid, mis tõusevad suurte häbememokkade liiga kuiva naha pinnast kõrgemale. Need moodustised põhjustavad seksuaalpartneri hõlpsat nakatumist.
- Täpitüüpi tüükad paiknevad limaskestadel madala intensiivsusega roosakaspunaste, punakaspruunide või hallikasvalgete laikudena.

Kondüloomid
Kondüloomide dünaamika ja sümptomid
Eksofüütilise kasvuga suguelundite kondüloomid (mitte kudede sees, vaid väljaspool) on klassikaline vorm. Arengu alguses on need piiratud papillid väikeste sõlmede kujul. Nende värvus ei erine selle limaskesta või naha värvist, millel nad asuvad. Järk-järgult suurenevad papillid, mis näevad välja märkimisväärse suurusega niidilaadsed kasvud ja näevad välja nagu lillkapsas või kukehari.
Papillide vahele ilmub rakkudevahelise vedeliku efusioon. Kasvude pind muutub niiskeks ja läikivaks, kudede turse, tekib matseratsioon, valu ja halb lõhn. Progressiooniperioodil on veresooned nähtavad iga papilloomi keskosas, erinevalt vastupidise arenguga elementidest. Kasvude haavandid tekivad sageli sekundaarse infektsiooni lisandumisel. Regressioonistaadiumis muutuvad papillid siledaks, isegi sametiseks sarvjas epiteeli kihi paksenemise tõttu.
Rasedad naised kogevad palju kiire kasv kondüloomid immuunsuse füsioloogilise languse ja nende sama kiire spontaanse taandarengu tagajärjel pärast sünnitust. Kui kondüloomid kasvavad, võivad nad isegi sünnikanali sulgeda.
Diagnostilised meetodid
Diagnostilistel eesmärkidel tehakse lisaks patsiendi tavapärasele uuringule laiendatud kolposkoopia, biopsiaga võetud materjali histoloogiline ja tsütoloogiline uurimine. Vajalikud on testid teiste sugulisel teel levivate nakkusetekitajate olemasolu kindlakstegemiseks.
Diferentsiaaldiagnoosimisel on suur tähtsus papilloomiviiruse nakkuse tuvastamisel PCR meetodid(polümeraasi ahelreaktsioon) ja PCR koos HPV üksikute tüüpide tuvastamisega. Lisaks tehakse analüüse emakakaelakanalist võetud materjalis onkoproteiinide E6 ja E7 määramiseks immunofluorestsentsmeetodil, mis võimaldab eristada mõjutatud koerakkude kandumist ja alustavat muundumist pahaloomulisteks.
Kuidas ravida inimese papilloomiviiruse infektsiooni
Ravi peamised põhimõtted on järgmised:
- Organismi immuunkaitset vähendavate riskitegurite kõrvaldamine.
- Haiguse tekitaja mahasurumine ja selle olemasoluks vajalike tingimuste kõrvaldamine.
- Kohaliku ja üldine immuunsus, sealhulgas vaktsineerimine.
Kõige lootustandvam meetod on vaktsineerimine inimese papilloomiviiruse nakkuse vastu, mis võimaldab mitte ainult ennetada, vaid ka ravida selle juba tekkinud ilminguid. Vaktsineerimine toimub rekombinantsete vaktsiinidega, mille toime on suunatud kõrge onkogeense riskiga patogeenide vastu, pärssides onkoproteiinide E6 ja E7 aktiivsust ning suurendades raku valkude p53 ja Rb-105 aktiivsust.
Sel eesmärgil kasutatakse vaktsiine:
- "Gardasil" - suspensiooni kujul intramuskulaarsed süstid. Selle toime eesmärk on toota organismis spetsiifilisi antikehi HPV tüüpide 6, 11, 16 ja 18 valkude vastu;
- "Cervarix" - suspensioon intramuskulaarne süstimine HPV tüüpide 16 ja 18 valkude vastu.
Kombineeritud terapeutilised toimed ühendavad destruktiivsed ja keemilised meetodid, samuti immunomodulaatorite ja mittespetsiifiliste viirusevastaste ainete kasutamine.
Destruktiivsed riistvarameetodid hõlmavad krüodestruktsiooni ja elektrodestruktsiooni, kondüloomide raadiolainete eemaldamist, plasma koagulatsiooni ja laserravi. Keemilised hävitavad ravimid inimese papilloomiviiruse infektsiooni raviks on trikloroatsetaat (80-90%), podofüllotoksiin ( alkoholi lahus või kreem 5%), 5-fluorouratsiil 5% kreem, “Vartek” (lahus), “Kolhamin” (salv), “Solcoderm” (lahus) jne.
Mittespetsiifilised viirusevastased ained: leukotsüütide ja fibroblastide interferoonid, Cycloferon, Intron-A, Leukinferon, Neovir, Allomedin (geel) jne Immunomoduleerivad ravimid: Immunomax, Panavir, Likopid , "Isonoprinosine", "Derinat", "Glutoxim", "Geponox" , “Amiksin”, “Epigen-intim” jne.
Inimese papilloomiviiruse infektsioon on kiireloomuline meditsiiniline, sotsiaalne ja majanduslik probleem, mis on tingitud haigestumuse olulisest tõusust, kõrgest nakkavusest, reproduktiivtervise halvenemisest ja sellest infektsioonist põhjustatud vähihaiguste arvu suurenemise ohu tõttu.
Erosioon, HPV ja emakakaelavähk: müütidest ja kuulujuttudest tõese teabeni
2. osa. Inimese papilloomiviirusest
Kaasaegsed naised ja mehed HPV viiruse kohta kuulevad ja loevad vaid seda, et see põhjustab alati emakakaelavähki ja on seetõttu inimorganismi vaenlane. Mõnikord lipsab läbi info, et see viirus põhjustab kondüloomide kasvu, mis on samuti väidetavalt vähieelne. Kuna enamikul noortel on enda tervise küsimustes nullteadmised ja pealegi pole nende ratsionaalne mõtlemine alati kõrgel tasemel, langevad paljud, olles saanud inimese papilloomiviiruse avastamisel arstilt otsuse, paanikasse ja hüsteeriasse. Mõni on valmis isegi enesetappu tegema, aga ei põe ega põe vähki, mis on nüüdseks väidetavalt vältimatu: “Öelge, kui kaua ma elama pean? Kuidas ma saan HPV-nakkusega edasi elada, kui see põhjustab vähki? Mida teha? Salvestage! Ma saan noortelt naistelt palju kirju, kus nad räägivad oma hirmudest, lõpututest uuringutest ja väga agressiivsest kohtlemisest.
Miks tekkis inimese papilloomiviirusega seoses massipsühhoos? 1999. aastal avaldasid dr Wolbumers ja kolleegid artikli inimese papilloomiviirusest ja selle seostest emakakaelavähiga. Ta esitas 932 emakakaelavähiga naise emakakaela koe (CC) histoloogilise uuringu andmed. Inimese papilloomiviiruse DNA tuvastati 99,8% nendest naistest. Just need protsendid tekitasid kolossaalset kõmu arstide, meedia ja alles seejärel naiste seas üle kogu maailma. Kuid tegelikkuses on inimese papilloomiviiruse osalus emakakaelavähi tekkes madalam ja ulatub 75-80% juhtudest (mõnes väljaandes kuni 90% juhtudest). Sellest räägime veidi hiljem. Kuid selle avastuse taustal tehti väga valed järeldused, mis domineerivad tänapäevalgi: papilloomiviirusnakkus põhjustab alati, see tähendab 99,8% juhtudest, emakakaelavähki. See on ebatäpne väide ja sellega sageli manipuleeritakse, eriti seoses noorte naiste tervisega.
Nüüd räägime inimese papilloomiviiruse kohta. HPV avastas 1984. aastal Saksa teadlane Harald zur Hausen, mille eest ta sai 2008. aastal Nobeli preemia tänu emakakaelavähi ja vähieelsete seisundite teket ennetava vaktsiini tulekule. Teadlasele anti vaid pool auhinnasummast (1,4 miljonit dollarit), sest ülejäänud osa preemiast anti HIV-i avastajale, prantsuse viroloogile. HPV avastamisest kulus rohkem kui 10 aastat, et leida seos selle nakkuse ja emakakaelavähi vahel.
Nobeli preemia määramine saksa teadlasele tõi kaasa tõsise ülemaailmse skandaali selle prestiižse auhinna üleandmise komisjoni korruptsiooni üle, kuna selgus, et Inglismaa suurim farmaatsiaettevõte Astra-Zeneca, millel oli tootmises kolossaalne osalus, oli laureaatide valiku taga uus vaktsiin emakakaelavähist ja on Nobeli fondi sponsor. Viis komitee liiget töötasid ettevõtte konsultantidena ja said sellelt suuri tasusid, sealhulgas kalleid luksuslikke välisreise. Uurimisse kaasati politsei, kuid Nobeli komiteel õnnestus see asi vaikida, taaskord kõikvõimsa ravimifirma abiga.
Looduses on papilloomiviiruse loomaliike, kuid inimese nahal ja limaskestadel elab ainult selle viiruse inimliik, mistõttu seda nimetatakse inimese papilloomiviiruseks. Viiruse nimi viitab sellele, et see põhjustab tüügaste (papilloomide) kasvu ja just see viiruse seos inimesega on teada juba pikka aega – alates selle avastamisest.
Teada on enam kui 130 inimese papilloomiviiruse tüüpi. Enamik neist tüüpidest on väga kahjutud ega kahjusta inimkeha. Kõik kondüloomide ja emakakaelavähi, aga ka mitmete teiste meeste ja naiste vähivormide tekkega seotud tüübid jagunevad kahte põhirühma – madala riskiga onkogeensed tüübid ja kõrge riskiga onkogeensed tüübid. Meeste ja naiste anogenitaaltrakti mõjutab rohkem kui 40 HPV tüüpi.
"Kõrge riskiga" viirused on seotud kõrge suhtelise emakakaelavähi riskiga. Sellesse rühma kuuluvad järgmised tüübid: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 82. Kõige sagedamini mõõduka (mõõduka) ja raske emakakaela düsplaasiaga, samuti emakakaelavähiga leitakse HPV tüübid 16 ja 18. HPV 18 leitakse koos vähiliste muutustega sammasepiteel sisemine kanal emakakael. 70% emakakaelavähi juhtudest leitakse nende kahe viiruse tüübi DNA (55% - HPV 16 ja 15% - HPV 18). Muid onkogeenseid tüüpe leitakse 5-18% emakakaelavähi juhtudest.
"Madala riskiga" viirused on viiruste rühm, mida harva seostatakse emakakaela vähieelsete ja vähihaigustega: tüübid 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73, 81. HPV tüübid 6 ja 11 on kõige levinumad sageli seotud kondüloomiga (condylomaaccuminata) – 90% juhtudest.
Lisaks sellele klassifikatsioonile on olemas viiruste klassifikatsioon DNA struktuuri järgi (teatud DNA lõikude vaheldumine) 5 klassi: alfa, beeta, gamma, delta ja mu. Alfaviirused nakatavad suguelundite ja orofarüngeaalse piirkonna limaskesti ning hõlmavad onkogeenseid tüüpe, põhjustades vähki emakakaela, seetõttu on seda paremini ja rohkem uuritud kui teisi HPV esindajaid.
Samuti on oluline teada, et HPV 16-l on kolm variatsiooni: Euroopa (E), Aafrika (Af-1, Af-2) ja Aasia-Ameerika (Aa), samuti kolm HPV 18 sorti: Euroopa (E) ), Aafrika (Af) ja Aasia-Ameerika indiaanlased (AsAi). HPV vaktsineerimise teemat edasi vaadates tekib mul sageli küsimus, millele ma pole veel rahuldavat vastust leidnud: kas seda tüüpi viirus mängib HPV vaktsiini loomisel rolli või mitte? Kui jah, siis kui tõhus on viiruse ühel variandil põhinev vaktsiin HPV nakkuse ärahoidmisel piirkonnas, kus domineerib viiruse teine variant? Miks ma (tegelikult endalt) selle küsimuse esitan? Sest sama küsimus tekkis paljudel teadlastel ka gripivaktsiinide puhul, mille valmistamisel kasutati erinevaid gripiviiruse tüvesid, kuid mitte spetsiifiliselt piirkondadele, kus neid vaktsiine siis müüdi ja kasutusele võeti.
Kuidas HPV levib? Ainult tiheda nahk-naha kontakti kaudu (keha-keha või nahk-naha vastu), mis toimub tavaliselt seksuaalvahekorra ajal, sealhulgas anaal- ja oraalseksi ajal. Viirust ei edastata kätega suguelundite puudutamisel ega kätega masturbeerimisel. Samuti ei levita seda intiimhügieenitoodete ning seksuaalmänguasjade ja -seadmete kaudu.
Seksuaalpartnerite sagedus mängib viiruse edasikandumise riskitegurina väga olulist rolli Seetõttu suureneb iga uue partneriga HPV-nakkuse oht. Mida rohkem seksuaalpartnereid teil on, seda suurem on HPV-nakkuse nakatumise oht selle viiruse mitut tüüpi. Sageli liigitatakse papilloomiviirusnakkus sugulisel teel levivateks infektsioonideks, sest HPV-viirusega nakatumise kõrgpunkt saabub noorukitel ja noortel, kes on alustanud ja on aktiivselt seksuaalselt aktiivsed (70-80% nakatunud meestest ja naistest).
Umbes 10–12% naistest kogu maailmas on nakatunud inimese papilloomiviirusesse. Suurim nakatumissagedus esineb Aafrika (24%), Ida-Euroopa (21,4%) ja riikides Ladina-Ameerika(16,1%). Sellised suur jõudlus võrreldes maailma keskmisega, seostatakse suguelundite kehva hügieeniga, madal tase kondoomi kasutamine ja kõrge promiskuviidsuse tase koos sagedaste partnerite vahetustega. Enne 30. eluaastat on üle 70% naistest ja meestest vähemalt korra elus HPV-ga nakatunud, 20-24-aastastest naistest on HPV-nakkus 45-50%. Enamasti on need kolledžite ja kõrgkoolide üliõpilased. 64% linna teismelistest naistest leitakse HPV viiruse DNA eritistest 2 aasta jooksul pärast seksuaalse tegevuse algust. Pärast esimest seksuaalvahekorda nakatub HPV-sse ligi kolmandik naistest. 30 aasta pärast väheneb HPV-nakkuse tase dramaatiliselt.

Paljud uuringud näitavad, et inimese papilloomiviirus kaob ja selle DNA-d ei ole võimalik tuvastada tupest väljumine peaaegu 60% naistest 15 kuu jooksul ilma negatiivsed tagajärjed hea tervise nimel. Seda on oluline meeles pidada, sest see on võti mõistmiseks, et inimese papilloomiviirus ei ole nii hirmutav, nagu paljud inimesed selle kohta ütlevad, kellel pole selle nakkuse kohta absoluutselt kaasaegseid teadmisi.
Mis on HPV toimemehhanism inimestel? Suurimat huvi pakuvad viiruse onkogeensed tüübid, mis on seotud emakakaela-, päraku-, peenisepea-, aga ka suu- ja kõri limaskestavähiga. Kõik inimese limaskestad on kaetud kihistunud lameepiteeliga või muud tüüpi epiteeliga. Iga epiteelirakk toodab jagunemise teel vaid mõne põlvkonna. On tuvastatud kaheksa geeni, mis on osa viiruse DNA-st ja mis täidavad selles spetsiifilist funktsiooni eluring viirus. Kaks geeni - E6 ja E7 vastutavad valkude tootmise eest, mis häirivad rakkude õiget jagunemist, kui viirusesse sisestatakse ja pärsivad. kaitsemehhanismid rakud, eriti rakulise valgu p53 funktsioon, mis vastutab kasvajate kasvu pärssimise eest inimestel. Seega hakkavad epiteelirakud jagunema "mitte reeglite järgi", vaid kaootiliselt - nii toimub epiteeli vohamine.
sõna" levik" tähendab rakkude paljunemisprotsessi jagunemise teel, mida täheldatakse inimese elus pidevalt, kuid kõige sagedamini alates viljastumise hetkest (embrüotel ja lootel), pärast sündi ja kasvu ajal noores eas. Proliferatsioon on hea märk kudede paranemisest ja uuenemisest pärast kahjustusi ja põletikku. Kuid kui see protsess muutub kontrollimatuks, mida täheldatakse pahaloomuliste kasvajate puhul, muutub kontrollimatute rakkude paljunemine ohtlikuks ja kahjulikuks kogu organismile.
Vaatamata sellele süngele pildile, kõige sagedamini esineb papilloomiviiruse infektsioon ilma kahju naise keha
ja ei põhjusta muutusi limaskesta ega naha rakkudes. Enamik naisi ei tea, et on nakatunud inimese papilloomiviirusesse ja isegi nakatunutel pole kaebusi. reproduktiivsüsteem, mida võib seostada HPV esinemisega. Kui naised kurdavad tupevooluse või ebameeldiva lõhna üle ja arstid selgitavad seda HPV-nakkuse olemasoluga, võib seda julgelt nimetada meditsiinilise kirjaoskamatuse ilminguks. HPV-infektsioon ei põhjusta lõhna ega eritumist.
Mida on oluline meeles pidada? Mida 90% HPV-ga nakatunud naistest ei ole järgmise 2 aasta jooksul nakatumisest jälgegi(kõige sagedamini kestab puhastamine tupe düsbioosi ja suguelundite infektsioonide puudumisel kolm kuud). Vaid 10% juhtudest võib nakkus kesta kauem ja siis räägime püsivast HPV infektsioonist. Kuid isegi sellises seisundis ei esine emakakaela limaskesta muutusi sageli. Miks enamik naisi oma keha HPV-st puhastab, samas kui vähesel arvul nakatumine jätkub, pole teada. Teisisõnu, vähieelse ja emakakaelavähi tekkemehhanismi ei ole ikka veel uuritud ega mõisteta. Ilmselgelt mängib olulist rolli emakakaelavähi tekke riskitegurite olemasolu, millest räägime hiljem, ja HPV tüvede agressiivsus, mis on ühtlasi teatav lagunemismutatsioon emakakaelavähi DNA tasemel. viirus, samuti inimkeha kaitsevõime seisund.
20% noortest tüdrukutest, kes ei ole kunagi vagiina kaudu seksuaalvahekorras olnud, leitakse HPV-d tupesekretis ja häbemel. Siiski on viiruse DNA tuvastamise tähtsus arengus nakkusprotsess sellistel juhtudel pole see täielikult mõistetav.
Miks on HPV-nakkus ohtlik, kui inimesed seda nii kardavad? kaasaegsed inimesed Kuidas kartsid keskaja elanikud kunagi katku? Esiteks kardavad kõik naised emakakaelavähi teket. Paljude jaoks kõlab kombinatsioon "erosioon + HPV" surmaotsusena, nagu silmuse kaela panemine, et mitte mõelda kohutavatele tagajärgedele. Kuid peate mõistma väga olulist tõsiasja: emakakaelavähk on haruldane haigus ja on enne 30. eluaastat äärmiselt haruldane; pärast 30. eluaastat esineb seda 3-4 juhul 100 000 naise kohta. Kui teie günekoloog võtab vastu 20 inimest päevas, kulub tal vähemalt 20 aastat (!), et tuvastada vaid üks diagnostiliselt kinnitatud emakakaelavähi juhtum. Paljud kohusetundlikud ja ausad günekoloogid võivad kinnitada, et kogu nende 20-30-aastase praktika jooksul, kui nad ei olnud spetsialiseerunud naiste onkoloogiale, esines kinnitatud emakakaelavähi juhtumeid vaid 2-4 korda, mitte sagedamini. Ja need pole lood. See on tõeline statistika, mida tuleb aktsepteerida ja mõista.
Kust siis tuli see naeruväärne väide, et peaaegu igal erosiooniga ja isegi HPV-ga naisel on vähk garanteeritud? Mul on raske täpset seletust leida: kas naised ise levitavad neid kuulujutte või on arstid halva kvalifikatsiooniga või on huvitatud töötasust, sest nad hakkavad kohe selliseid naisi ravima. Ükskõik, milline on selle kuulujutu levitamise ajend, on tõsiasi, et hirm blokeerib paljude inimeste, eriti noorte naiste teadvuse ning viib tarbetu sekkumiseni ja isegi ebavajalikust ravist tuleneva kahjuni.
HPV 6 ja 11 põhjustavad kondüloomide kasvu, mis ei muutu kunagi vähiks – need on healoomulised nahakasvajad, kuigi mõnel inimesel võivad nendega kaasneda ebameeldivad sümptomid, samuti bakteriaalse infektsiooni lisandumine, kui tüükad on pidevalt vigastatud. Rohkem kui 1%-l seksuaalselt aktiivsetest meestest ja naistest on esinenud või on esinenud kondüloomid. Kui teil on HIV või mõni muu immuunsupressiooniga haigus, muutub kondüloomide ravi keeruliseks või isegi võimatuks.
Meestel võib onkogeenset tüüpi HPV-nakkus põhjustada peenisepea nahavähi teket, kuid seda tüüpi vähi esinemissagedus on väga madal ja on 40 aasta jooksul olnud ligikaudu 6 juhtu 1 miljoni mehe kohta. 36% sellise vähi juhtudest leitakse HPV 16 ja/või 18.
HPV-nakkus võib olla seotud ka kolorektaalse (või päraku)vähi tekkega ning seda diagnoositakse ligikaudu 1,6 inimesel 100 000 mehe ja naise kohta kogu maailmas. 93% juhtudest leitakse HPV 16 ja 18. Biseksuaalsetel meestel ja geidel on 17 korda suurem tõenäosus haigestuda pärakuvähki kui heteroseksuaalsetel meestel.
3 aasta jooksul on 25-33% DNA-positiivsetest naistest tsütoloogilises äigepildis muutusi. Vaid 4-15% HPV DNA-negatiivsetest naistest on tsütoloogilises määrdunud muutused, peamiselt ebatüüpilised rakud. Kuigi sageli kuulete arste ütlemas, et atüüpia esineb vähiga, pole see täiesti täpne väide. Atüüpilisi rakke leidub kõigis inimkeha kudedes ja need ei ole enamasti vähk ega pahaloomuline degeneratsioon. Meditsiinis tähendab termin "ebatüüpilised rakud" "ei vasta ühelegi diagnoosile". See võib olla norm, see võib olla normist kõrvalekalle, kuid mitte nii oluline, et peaksite kiiresti häiret helistama. Enamasti on see põletikulise protsessi ja infektsiooni (HPV, trihhomonoos jne) tagajärg. Mida sellistel juhtudel tavaliselt tehakse? Põletikku, kui see on olemas, ravitakse ja mõne kuu pärast tehakse kordustsütoloogiline uuring. Saage aru ka sellest, et tsütoloogiliste äigete klassifikatsioonis on eraldi kategooria või klass vähirakkude tunnuste jaoks, mis on samuti ebatüüpilised. Seetõttu ei tähenda "ebatüüpilised rakud" määrdumises vähki ja neil pole vähiga mingit pistmist. Kui laboriarst kahtlustab vähki või näeb vähktõve muutusi, kirjutab ta kokkuvõttesse selle: vähi kahtlus, vähk kohapeal, vähk.
Seoses vähiga on arstid ja naised aga huvitatud kõrge astme intraepiteliaalsete kahjustuste (raske düsplaasia), mis on vähieelne, ja vähi tuvastamine. 3-10% DNA-positiivsetest ja 0,7% DNA-negatiivsetest naistest on tsütoloogilises määrdunud muutused lameepiteeli mõõduka ja raske düsplaasia kujul. Seega, vaatamata HPV-ga nakatunud naiste tohutule arvule, on tsütoloogilise määrdumise muutuste määr madal. Teisisõnu, ärgem tehkem mutimägedest mägesid, hirmutades naisi emakakaelavähi tekkega kõigil, kellel on see nakkus.
Kuidas HPV-nakkust diagnoositakse? Peal kaasaegne lava Uurimisel on HPV spetsiifiliste tüüpide määramiseks inimkehas kolm peamist meetodit: (1) hübridisatsioonimeetodid, (2) polümeraasi ahelreaktsiooni meetodid ja (3) in situ hübridisatsioonimeetodid. Igal meetodite rühmal on oma eelised ja piirangud. Kõige sagedamini kasutatav meetod on polümeraasi ahelreaktsioon (PCR), mis määrab HPV viiruse DNA olemasolu tupest, see tähendab viiruse tüübi. Hübridisatsioonimeetodi abil saab tuvastada kõrge ja madala riskiga rühmi, kuid mitte konkreetset viirusetüüpi. Kui teie arst otsib teie verest HPV viiruseid või kasutab vereanalüüsi, et öelda, et olete HPV-ga nakatunud, lööge arstile jalaga näkku.
Muidugi võib HPV-vastaseid antikehi vereseerumis tuvastada, kuid neid ei määrata mitte selle nakkuse diagnoosimise eesmärgil, vaid eksperimentaalsel eesmärgil, et teada saada, kas pärast nakatumist tekib immuunsus. HPV infektsioonid, samuti seda, kuidas organismi kaitsemehhanismid vaktsiini kasutuselevõtule reageerivad. Paljusid naisi ja ka arste huvitab küsimus: kas pärast HPV nakatumist ja organismist viirusest vabanemist tekib pikaajaline või eluaegne kaitse või on võimalik sama tüüpi HPV-ga uuesti nakatuda? Kaitsereaktsiooni saab määrata teatud antikehade taseme järgi vereseerumis, kuid selle uurimisvaldkonna tulemused ei ole veel rahustavad. On ilmne, et naised ja mehed võivad HPV-sse nakatuda mitu korda. Kui sama tüüpi viirus leitakse uuesti DNA-negatiivsel inimesel, kellel oli varem DNA-positiivne tulemus, ei ole teada, kas on toimunud uuesti nakatumine või vana nakkuse taasaktiveerumine, mida varjatud olekus ei olnud võimalik kindlaks teha. varem teadusele tuntud diagnostiliste meetoditega.
Kui teil on diagnoositud HPV-nakkus, mida peaksite tegema? Emakakaelavähi sõeluuringu soovitustest räägime artikli lõpus. Peate mõistma lihtsat tõde: HPV-infektsiooni ei saa ravida ja seda pole kunagi eksisteerinud. Jah, sa said õigesti aru, mida ma kirjutasin: ravi pole. Kuidas siis seletada meie naiste üldist ravi interferoonravimitega, isegi antibiootikumidega, mitmetasandilisi raviskeeme, kus kasutatakse kümneid ravimeid, et “seda ja seda parandada”, jõhkrat piinamist ravimite süstimisega emakakaela, kirurgia cauteriseerimise, külmutamise, laseri näol väidetavalt vähi ennetamiseks? Selgitage seda, kuidas soovite, ma nimetan seda kas arsti kirjaoskamatuseks või tema liigseks kaubanduslikuks spetsialiseerumiseks või esimeseks ja teiseks kokku.
Muidugi, kui naine on hirmutatud ja hirmutatud ning ka noor ja roheline, kes pole veel päriselt elu tundnud, siis on temaga lihtne manipuleerida ja ta on nõus HPV-st vabanemiseks kõike tegema. Ta, loll, ei tea, et aasta või kahe pärast ei leita temast viiruse DNA-d isegi ilma igasuguse ravita. Isegi kui ta on määratud olema 10% naistest, kellel on pikaajaline krooniline infektsioon, ei aita ükski ravi, kuigi emakakaelal ei pruugi üldse halbu muutusi olla. Kuid hirm teeb oma töö. Ja mulle kui arstile on seda väga valus ja kurb vaadata. Kõige hullem on see, et isegi rahustavad ja selgitavad vestlused nii uimase ja hirmunud teemaga on sageli kasutud – hirmu taustal ei jõua mu sõnad selle vaese teadvuseni. Tema peas on pidev müra: vähk, vähk, vähk, vähk, vähk... Olen kindel, et paljud naised ei saa seda artiklit (osaliselt või täielikult) lugedes õieti millestki aru ja ütlevad siis õudusega: "Mis siis, kui mul on vähk ja te kirjutate siia, et see pole nii hirmutav, et ravi pole... Niisiis, kas ma peaksin teie arvates midagi tegema, vaid ootama oma surma? Kuid kõik meie arstid ütlevad ja teevad vastupidist, päästes meid! Kahjuks kurb, kuid tõsi.
- Soole düsbioos - düsbioosi põhjused, nähud, sümptomid ja ravi täiskasvanutel, toitumine ja ennetamine Kuidas täita soolestikku kasuliku mikroflooraga
- Valguse lampjalgsuse sümptomid ja ravi täiskasvanutel: lapse kontsad rulluvad sissepoole, mida teha?
- Kuidas ravida hallux valgust täiskasvanutel massaažiga, kui jalg rullub sissepoole.Miks jalg läheb sissepoole?
- Soolehaiguste diagnoosimine: vajadusel ja uurimismeetodid
