Цел на ваксината. Видове, състав и начини на приложение на ваксините
С изобретяването на ваксините имаме възможност да предпазим бебетата от сериозни заболявания, които могат да причинят усложнения. Сред тях са полиомиелит, магарешка кашлица и туберкулоза. За да разберете всички тънкости на ваксинацията и времето на ваксинациите, ви предлагаме да разгледате начина на ваксиниране.
4 причини, поради които децата трябва да бъдат ваксинирани
- Бебетата са много уязвими, което означава, че се нуждаят от защита, особено когато става въпрос за инфекциозни заболявания, които могат да доведат до сериозни последствия. Възможностите на съвременната медицина не са неограничени. Например, повече от петдесетгодишната история на съществуването на антибиотиците е доказала, че те не винаги помагат при лечението на болести, а при заболявания, причинени от вируси, те изобщо не помагат.
- Ваксините, които се поставят на нашите деца, изобщо не са същите като тези, които се правят на нас! Ваксинологията (науката за ваксинациите) не стои неподвижна и е постигнала много през последните 15 години. Например, повечето от ваксините, които познаваме от детството, сега са леки, тоест не съдържат компоненти, които могат да причинят нежелани реакции.
- Съвременният ваксинационен календар е много по-широк от преди и комбинирането на различни ваксини в една опростява процедурата.
- Появяват се нови ваксини, които помагат за предпазване на бебетата от много сериозни заболявания, които не са могли да бъдат контролирани преди. Например, наскоро беше изобретена ваксина срещу Haemophilus influenzae тип B, който причинява менингит.
Алергия
Децата с алергии също трябва да бъдат ваксинирани: те са податливи на много заболявания, особено на усложнения след тях, дори в по-голяма степен от другите деца. Сега практически няма противопоказания за ваксинации. Има само едно „но“ - това се отнася за живи ваксини с вируси, например вируса на морбили, който се отглежда върху яйца (пилешки или пъдпъдъчи). Тази ваксина не може да се прилага при бебета, които са алергични към яйца (между другото, много рядко се среща при кърмачета).
Няма нужда да се притеснявате, че вашето бебе ще развие алергии поради ваксината. Ако има предразположение, лекарството може само да го прояви и тогава ще се появи алергична реакция не към самата ваксина, а към някои от нейните компоненти или друг алерген, който може да бъде всеки нов продукт. Дали малък алергичен човек се нуждае от ваксинация и кога трябва да се направи, решава лекарят (например, по време на обостряне на атопичния дерматит, тя ще бъде отложена). Ако лекарят прецени, че е необходимо, той ще предпише на бебето лекарство, което трябва да се приема след ваксинацията, за да се избегне нежелана реакция.
Тази ваксинация е много важна за децата, тъй като всяка година има огнища на туберкулоза по света. е задължително (освен ако няма медицински противопоказания) и предпазва детето от тежки форми на белодробна туберкулоза и туберкулозен менингит. Първата ваксинация на децата е още в родилния дом, а след това малко преди постъпване в ясла, детска градина или училище. Преди да го повтори, лекарят ще направи специален тест. Нарича се реакция. Пробата съдържа малко туберкулин, компонент на микроба, който причинява туберкулоза. Инжектира се в кожата и ако се появи зачервяване около мястото на инжектиране, това означава, че има имунитет срещу туберкулоза и ако не последва желаната реакция, ваксинацията трябва да се повтори.
Хепатит А
В Русия тази ваксинация се дава на деца, ако е необходимо, например, ако отивате на пътуване с цялото си семейство.
">Ако майката на новородено е носител на вируса, съществува риск бебето да се зарази с хепатит по време на раждането. За да не се случи това, то се ваксинира до 72 часа след раждането.
За щастие подобни случаи са рядкост. Календарът на ваксинациите предписва ваксиниране на бебета три пъти: на 4, 5 и 12 месеца.
">Откриването на ваксинацията бележи началото на нова ера в борбата срещу болестите.
Съставът на присадъчния материал включва убити или силно отслабени микроорганизми или техни компоненти (части). Те служат като вид манекен, който обучава имунната система да реагира правилно на инфекциозни атаки. Веществата, които съставляват ваксината (инокулация), не са в състояние да причинят пълноценно заболяване, но могат да позволят на имунната система да запомни характерните признаци на микробите и, когато срещне истински патоген, бързо да го идентифицира и унищожи.
Производството на ваксини стана широко разпространено в началото на ХХ век, след като фармацевтите се научиха да неутрализират бактериалните токсини. Процесът на отслабване на потенциалните инфекциозни агенти се нарича атенюация.
Днес медицината разполага с повече от 100 вида ваксини срещу десетки инфекции.
Въз основа на основните си характеристики имунизационните препарати се разделят на три основни класа.
- Живи ваксини. Предпазва от полиомиелит, морбили, рубеола, грип, паротит, варицела, туберкулоза и ротавирусна инфекция. Основата на лекарството е отслабени микроорганизми - патогени. Тяхната сила не е достатъчна, за да предизвика значително заболяване на пациента, но е достатъчна, за да развие адекватен имунен отговор.
- Инактивирани ваксини. Ваксинации срещу грип, коремен тиф, енцефалит, пренасян от кърлежи, бяс, хепатит А, менингококова инфекция и др. Съдържат мъртви (убити) бактерии или техни фрагменти.
- Анатоксини (токсоиди). Специално обработени бактериални токсини. Въз основа на тях се прави ваксинационен материал срещу магарешка кашлица, тетанус и дифтерия.
През последните години се появи и друг вид ваксина – молекулярната. Материалът за тях са рекомбинантни протеини или техни фрагменти, синтезирани в лаборатории по методи на генното инженерство (рекомбинантна ваксина срещу вирусен хепатит В).
Схеми за производство на определени видове ваксини
Живи бактерии
Схемата е подходяща за BCG и BCG-M ваксини.
Живо антивирусно

Схемата е подходяща за производство на ваксини срещу грип, ротавирус, херпес I и II степен, рубеола и варицела.
Субстратите за отглеждане на вирусни щамове по време на производството на ваксина могат да бъдат:
- пилешки ембриони;
- ембрионални фибробласти на пъдпъдъци;
- първични клетъчни култури (пилешки ембрионални фибробласти, клетки от бъбрек на сирийски хамстер);
- непрекъснати клетъчни култури (MDCK, Vero, MRC-5, BHK, 293).
Първичната суровина се пречиства от клетъчни остатъци в центрофуги и с помощта на сложни филтри.
Инактивирани антибактериални ваксини
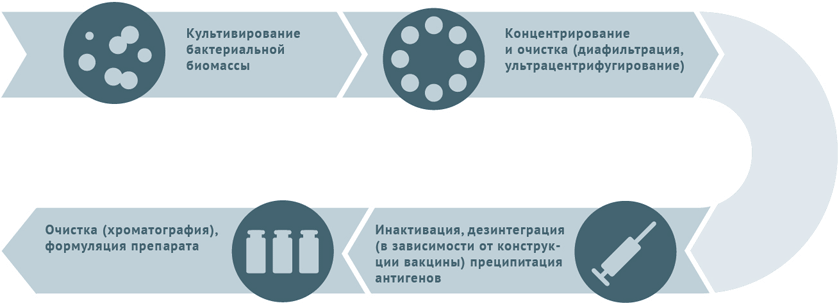
- Култивиране и пречистване на бактериални щамове.
- Инактивиране на биомаса.
- За сплит ваксините микробните клетки се разпадат и антигените се утаяват, последвано от хроматографско изолиране.
- За конюгираните ваксини антигените (обикновено полизахариди), получени по време на предишна обработка, се доближават до протеина носител (конюгация).
Инактивирани антивирусни ваксини

- Субстрати за отглеждане на вирусни щамове при производството на ваксини могат да бъдат пилешки ембриони, ембрионални фибробласти на пъдпъдъци, първични клетъчни култури (фибробласти на пилешки ембриони, бъбречни клетки на сирийски хамстер), непрекъснати клетъчни култури (MDCK, Vero, MRC-5, BHK, 293). Първичното пречистване за отстраняване на клетъчните остатъци се извършва чрез ултрацентрофугиране и диафилтрация.
- За инактивиране се използват ултравиолетова светлина, формалин и бета-пропиолактон.
- В случай на разделени или субединични ваксини, междинният продукт се излага на детергент за унищожаване на вирусните частици и след това специфични антигени се изолират чрез тънка хроматография.
- За стабилизиране на полученото вещество се използва човешки серумен албумин.
- Криопротектори (в лиофилизатите): захароза, поливинилпиролидон, желатин.
Схемата е подходяща за производство на ваксинационен материал срещу хепатит А, жълта треска, бяс, грип, детски паралич, кърлежов и японски енцефалит.
Анатоксини

За деактивиране на вредното въздействие на токсините се използват методи:
- химически (третиране с алкохол, ацетон или формалдехид);
- физически (отопление).
Схемата е подходяща за производство на ваксини срещу тетанус и дифтерия.
Според Световната здравна организация (СЗО) инфекциозните заболявания представляват 25% от общия брой смъртни случаи на планетата всяка година. Тоест инфекциите все още остават в списъка на основните причини, които слагат край на живота на човека.
Един от факторите, допринасящи за разпространението на инфекциозни и вирусни заболявания, е миграцията на населението и туризма. Движението на човешките маси по планетата се отразява на нивото на здравето на нацията, дори в такива високоразвити страни като САЩ, ОАЕ и Европейския съюз.
Въз основа на материали: "Наука и живот" № 3, 2006 г., "Ваксини: от Дженър и Пастьор до наши дни", академик на Руската академия на медицинските науки В. В. Зверев, директор на Изследователския институт по ваксини и серуми на име . И. И. Мечникова RAMS.
Задайте въпрос на специалист
Въпрос към специалистите по ваксиниране
Въпроси и отговори
Ваксината Menugate регистрирана ли е в Русия? На каква възраст е разрешено за употреба?
Да, ваксината е регистрирана - срещу менингококи С, сега има и конюгатна ваксина, но срещу 4 вида менингококи - А, С, Y, W135 - Менактра. Ваксинациите се извършват от 9 месеца от живота.
Съпругът транспортира ваксината RotaTek в друг град.Когато я купува в аптеката, съпругът е посъветван да купи охладителен контейнер и преди пътуването да го замрази във фризера, след това да завърже ваксината и да я транспортира по този начин. Времето за пътуване отне 5 часа. Възможно ли е да се постави такава ваксина на дете? Струва ми се, че ако завържете ваксината в замразен контейнер, ваксината ще замръзне!
Отговаря Харит Сузана Михайловна
Абсолютно си прав, ако в контейнера е имало лед. Но ако е имало смес от вода и лед, ваксината не трябва да замръзва. Въпреки това, живите ваксини, които включват ротавирус, не повишават реактогенността при температури под 0, за разлика от неживите, и например за жив полиомиелит е разрешено замразяване до -20 градуса C.
Синът ми вече е на 7 месеца.
На 3 месеца разви оток на Квинке на млечна формула Малютка.
Ваксинацията срещу хепатит беше поставена в родилния дом, втората на два месеца и третата вчера на седем месеца. Реакцията е нормална, дори без температура.
Но устно ни беше дадено медицинско свидетелство за DPT ваксинация.
Аз съм за ваксините!! И аз искам да се ваксинирам с DTP. Но аз искам да направя INFANRIX HEXA. Ние живеем в Крим!!! В Крим го няма никъде. Моля за съвет какво да правите в тази ситуация. Може би има чуждестранен аналог? Абсолютно не искам да го правя безплатно. Искам качествено почистен, за да има възможно най-малък риск!!!
Infanrix Hexa съдържа компонент против хепатит B. Детето е напълно ваксинирано срещу хепатит. Следователно, ваксината Pentaxim може да бъде направена като чуждестранен аналог на DPT. Освен това трябва да се каже, че ангиоедемът върху адаптираното мляко не е противопоказание за DPT ваксината.
Кажете ми, моля, върху кого и как се тестват ваксините?
Полибин Роман Владимирович отговаря
Както всички лекарства, ваксините се подлагат на предклинични изследвания (в лаборатория, върху животни), а след това на клинични изследвания върху доброволци (върху възрастни, а след това върху юноши, деца с разрешението и съгласието на техните родители). Преди разрешение за употреба в националния ваксинационен календар се провеждат проучвания върху голям брой доброволци, например ваксината срещу ротавирусна инфекция е тествана върху почти 70 000 в различни страни по света.
Защо съставът на ваксините не е представен на сайта? Защо годишният тест на Манту все още се провежда (често не е информативен), а не кръвен тест, например, тестът за квантиферон? Как може да се твърди имунен отговор на поставена ваксина, ако все още никой не знае принципно какво е имунитет и как работи, особено ако разглеждаме всеки отделен човек?
Полибин Роман Владимирович отговаря
Съставът на ваксините е посочен в инструкциите за лекарствата.
тест Манту. Съгласно Заповед № 109 „За подобряване на мерките за борба с туберкулозата в Руската федерация“ и Санитарни правила SP 3.1.2.3114-13 „Профилактика на туберкулозата“, въпреки наличието на нови тестове, децата трябва да направят тест Манту годишно, но тъй като този тест може да даде фалшиво положителни резултати, тогава при съмнение за туберкулозна инфекция и активна туберкулозна инфекция се извършва тестът Diaskin. Diaskin тестът е високочувствителен (ефективен) за откриване на активна туберкулозна инфекция (когато микобактериите се размножават). Въпреки това, фтизиатрите не препоръчват напълно да се премине към теста Diaskin и да не се прави тест Манту, тъй като той не „хваща“ ранна инфекция и това е важно, особено за децата, тъй като предотвратяването на развитието на локални форми на туберкулоза е ефективно точно в ранния период на инфекция. Освен това трябва да се определи инфекция с Mycobacterium tuberculosis, за да се вземе решение за реваксинация с BCG. За съжаление няма нито един тест, който да отговори със 100% точност на въпроса дали има микобактериална инфекция или заболяване. Квантифероновият тест също открива само активни форми на туберкулоза. Ето защо при съмнение за инфекция или заболяване (положителна проба Манту, контакт с болен, оплаквания и др.) се използват комплексни методи (диаскинтест, квантиферонов тест, рентгенография и др.).
Що се отнася до „имунитета и как работи“, имунологията в момента е силно развита наука и много, особено по отношение на процесите по време на ваксинация, е отворено и добре проучено.
Детето е на 1 година и 8 месеца, всички ваксини са направени по ваксинационния календар. Включително 3 Pentaxim и реваксинация на година и половина, също Pentaxim. На 20 месеца трябва да бъдете диагностициран с полиомиелит. Винаги съм много притеснен и внимателен при избора на правилните ваксинации и сега прерових целия интернет, но все още не мога да реша. Винаги поставяхме инжекция (в Pentaxim). И сега капките говорят. Но капките са жива ваксина, страхувам се от различни странични ефекти и мисля, че е по-добре да се играе безопасно. Но четох, че полиомиелитните капки произвеждат повече антитела, включително в стомаха, тоест те са по-ефективни от инжекцията. Объркан съм. Обяснете, по-малко ефективна ли е инжекцията (имовакс-полио, например)? Защо се водят такива разговори? Опасявам се, че капките имат, макар и минимален, риск от усложнения под формата на заболяване.
Полибин Роман Владимирович отговаря
Понастоящем Националният ваксинационен календар на Русия предполага комбиниран режим на ваксинация срещу полиомиелит, т.е. само първите 2 инжекции с инактивирана ваксина и останалите с перорална полиомиелитна ваксина. Това се дължи на факта, че напълно елиминира риска от развитие на ваксинален полиомиелит, който е възможен само при първото и в минимален процент от случаите при второто приложение. Съответно, ако има 2 или повече ваксинации срещу полиомиелит с инактивирана ваксина, усложненията с жива полиомиелитна ваксина са изключени. Наистина се смяташе и се признава от някои експерти, че пероралната ваксина има предимства, тъй като образува локален имунитет върху чревната лигавица, за разлика от IPV. Сега обаче стана известно, че инактивираната ваксина в по-малка степен също формира локален имунитет. В допълнение, 5 инжекции полиомиелитна ваксина, перорална жива и инактивирана, независимо от нивото на локален имунитет върху чревните лигавици, напълно предпазват детето от паралитични форми на полиомиелит. Поради горното вашето дете трябва да получи пета инжекция OPV или IPV.
Трябва също така да се каже, че днес се изпълнява глобалният план на Световната здравна организация за изкореняване на полиомиелита в света, който включва пълен преход на всички страни към инактивирана ваксина до 2019 г.
Страната ни вече има много дълга история на използване на много ваксини – има ли дългосрочни проучвания за тяхната безопасност и възможно ли е да се запознаем с резултатите от въздействието на ваксините върху поколения хора?
Олга Василиевна Шамшева отговаря
През миналия век очакваната продължителност на живота на хората се е увеличила с 30 години, от които хората са спечелили 25 допълнителни години живот чрез ваксинация. Повече хора оцеляват, живеят по-дълго и имат по-добър живот поради факта, че инвалидността поради инфекциозни заболявания е намаляла. Това е общ отговор на това как ваксините влияят на поколения хора.
Уебсайтът на Световната здравна организация (СЗО) разполага с обширни фактически материали за благоприятните ефекти от ваксинацията върху здравето на отделните хора и човечеството като цяло. Отбелязвам, че ваксинацията не е система от вярвания, това е област на дейност, основана на система от научни факти и данни.
На какво основание можем да съдим за безопасността на ваксинацията? Първо, страничните ефекти и нежеланите събития се записват и идентифицират и се определя тяхната причинно-следствена връзка с употребата на ваксини (фармакологична бдителност). Второ, постмаркетинговите проучвания (възможни забавени неблагоприятни ефекти на ваксините върху тялото), проведени от компании, притежаващи сертификати за регистрация, играят важна роля при проследяването на нежеланите реакции. И накрая, епидемиологичната, клиничната и социално-икономическата ефективност на ваксинацията се оценява чрез епидемиологични проучвания.
Що се отнася до фармакологичната бдителност, нашата система за фармакологична бдителност в Русия едва се формира, но демонстрира много високи темпове на развитие. Само за 5 години броят на регистрираните съобщения за нежелани лекарствени реакции в подсистемата Pharmaconadzor на AIS на Roszdravnadzor се е увеличил 159 пъти. 17 033 жалби през 2013 г. срещу 107 през 2008 г. За сравнение, в Съединените щати се обработват данни за около 1 милион случая годишно. Системата за фармакологична бдителност ви позволява да наблюдавате безопасността на лекарствата; натрупват се статистически данни, въз основа на които инструкциите за медицинска употреба на лекарството могат да се променят, лекарството може да бъде изтеглено от пазара и др. Това гарантира безопасността на пациента.
И според Закона „За обращението на лекарствата“ от 2010 г. лекарите са длъжни да докладват на федералните контролни органи за всички случаи на странични ефекти на лекарства.
Страхът от ваксините до голяма степен се дължи на остарелите вярвания за ваксините. Разбира се, общите принципи на тяхното действие остават непроменени от времето на Едуард Дженър, който пръв използва ваксинация срещу едра шарка през 1796 г. Но оттогава медицината е напреднала много напред.
Така наречените „живи“ ваксини, които използват отслабен вирус, се използват и днес. Но това е само един от видовете средства, предназначени да предотвратят опасни заболявания. И всяка година - по-специално благодарение на постиженията на генното инженерство - арсеналът се попълва с нови видове и дори видове ваксини.
Живи ваксини
Те изискват специални условия на съхранение, но осигуряват траен имунитет срещу болестта след като правило една ваксинация. В по-голямата си част те се прилагат парентерално, т.е. чрез инжектиране; изключение прави ваксината срещу детски паралич. Въпреки всички предимства на живите ваксини, тяхното използване е свързано с някои рискове. Винаги има шанс щамът на вируса да бъде достатъчно вирулентен и да причини болестта, от която ваксинацията е трябвало да предпазва. Поради това живите ваксини не се използват при хора с имунен дефицит (например носители на ХИВ, пациенти с рак).Инактивирани ваксини
За производството им се използват микроорганизми, „убити” чрез нагряване или химическо въздействие. Няма шанс за подновяване на вирулентността и следователно такива ваксини са по-безопасни от „живите“. Но, разбира се, има и отрицателна страна - по-слаб имунен отговор. Това означава, че са необходими многократни ваксинации, за да се развие стабилен имунитет.Анатоксини
Много микроорганизми отделят опасни за човека вещества по време на жизнените си процеси. Те стават пряка причина за заболяване, например дифтерия или тетанус. Ваксините, съдържащи токсоид (отслабен токсин), на медицински език, „предизвикват специфичен имунен отговор“. С други думи, те са предназначени да „научат“ тялото да произвежда самостоятелно антитоксини, които неутрализират вредните вещества.Конюгирани ваксини
Някои бактерии имат антигени, които не се разпознават от незрялата имунна система на бебето. По-специално, това са бактерии, които причиняват опасни заболявания като менингит или пневмония. Конюгираните ваксини са предназначени да заобиколят този проблем. Те използват микроорганизми, които се разпознават добре от имунната система на детето и съдържат антигени, подобни на тези на патогена, например менингит.
Субединични ваксини
Те са ефективни и безопасни - използват само фрагменти от антигена на патогенен микроорганизъм, достатъчни за осигуряване на адекватен имунен отговор на организма. Може да съдържа частици от самия микроб (ваксини срещу Streptococcus pneumoniae и meningococcus тип А). Друг вариант са рекомбинантни субединични ваксини, създадени с помощта на технология за генно инженерство. Например, ваксината срещу хепатит B се прави чрез въвеждане на част от генетичния материал на вируса в клетките на хлебната мая.
Рекомбинантни векторни ваксини
Генетичният материал на микроорганизъм, който причинява заболяване, към което е необходимо да се създаде защитен имунитет, се въвежда в отслабен вирус или бактерия. Например вирусът на кравешка шарка, който е безвреден за хората, се използва за създаване на рекомбинантни векторни ваксини срещу HIV инфекция. А отслабените бактерии от салмонела се използват като носител на вирусни частици на хепатит В.Те представляват суспензия от ваксинални щамове на микроорганизми (бактерии, вируси, рикетсии), отглеждани върху различни хранителни среди. Обикновено за ваксиниране се използват щамове микроорганизми с отслабена вирулентност или без вирулентни свойства, но напълно запазващи имуногенните свойства. Тези ваксини се произвеждат на базата на апатогенни патогени, атенюирани (отслабени) при изкуствени или естествени условия. Атенюирани щамове на вируси и бактерии се получават чрез инактивиране на гена, отговорен за образуването на вирулентния фактор, или чрез мутации в гени, които неспецифично намаляват тази вирулентност.
През последните години технологията на рекомбинантна ДНК се използва за получаване на атенюирани щамове на някои вируси. Големи ДНК вируси, като ваксиния вирус, могат да служат като вектори за клониране на чужди гени. Такива вируси запазват своята инфекциозност и клетките, заразени от тях, започват да отделят протеини, кодирани от трансфектираните гени.
Поради генетично фиксираната загуба на патогенни свойства и загубата на способността да причиняват инфекциозно заболяване, ваксиналните щамове запазват способността си да се размножават на мястото на инжектиране и впоследствие в регионалните лимфни възли и вътрешните органи. Инфекцията с ваксината продължава няколко седмици, не е придружена от изразена клинична картина на заболяването и води до формиране на имунитет към патогенни щамове микроорганизми.
Живите атенюирани ваксини се получават от атенюирани микроорганизми. Отслабването на микроорганизмите се постига и при отглеждане на култури в неблагоприятни условия. Много ваксини се произвеждат в суха форма, за да се увеличи срокът на годност.
Живите ваксини имат значителни предимства пред убитите, поради факта, че напълно запазват антигенния набор на патогена и осигуряват по-дълго състояние на имунитет. Въпреки това, предвид факта, че активното начало на живите ваксини са живите микроорганизми, е необходимо стриктно спазване на изискванията, за да се гарантира запазване жизнеспособността на микроорганизмите и специфичната активност на ваксините.
В живите ваксини няма консерванти, при работа с тях е необходимо стриктно да се спазват правилата за асептика и антисептика.
Живите ваксини имат дълъг срок на годност (1 година или повече) и се съхраняват при температура 2-10 С.
5-6 дни преди въвеждането на живи ваксини и 15-20 дни след ваксинацията не трябва да се използват за лечение антибиотици, сулфонамиди, нитрофуранови лекарства и имуноглобулини, тъй като те намаляват интензивността и продължителността на имунитета.
Ваксините създават активен имунитет след 7-21 дни, който продължава средно до 12 месеца.
Убити (инактивирани) ваксини
За инактивиране на микроорганизмите се използва топлина, обработка с формалдехид, ацетон, фенол, ултравиолетови лъчи, ултразвук и алкохол. Такива ваксини не са опасни, те са по-малко ефективни в сравнение с живите, но при многократно приложение създават доста стабилен имунитет.
При производството на инактивирани ваксини е необходимо да се контролира стриктно процеса на инактивиране и в същото време да се запази наборът от антигени в убитите култури.
Убитите ваксини не съдържат живи микроорганизми. Високата ефективност на убитите ваксини се свързва със запазването в инактивирани култури от микроорганизми на набор от антигени, които осигуряват имунен отговор.
За високата ефективност на инактивираните ваксини от голямо значение е подборът на производствени щамове. За производството на поливалентни ваксини е най-добре да се използват щамове микроорганизми с широк спектър от антигени, като се вземе предвид имунологичната връзка на различни серологични групи и варианти на микроорганизми.
Гамата от патогени, използвани за приготвяне на инактивирани ваксини, е много разнообразна, но най-разпространените са бактериални (ваксина срещу некробактериоза) и вирусни (инактивирана суха ваксина срещу бяс срещу бяс от щам Shchelkovo-51).
Инактивираните ваксини трябва да се съхраняват при 2-8 °C.
Химически ваксини
Те се състоят от антигенни комплекси от микробни клетки, комбинирани с адюванти. Адювантите се използват за уголемяване на антигенни частици, както и за повишаване на имуногенната активност на ваксините. Адювантите включват алуминиев хидроксид, стипца, органични или минерални масла.
Емулгираният или адсорбиран антиген става по-концентриран. При въвеждане в тялото се отлага и навлиза в органите и тъканите в малки дози от мястото на инжектиране. Бавната резорбция на антигена удължава имунния ефект на ваксината и значително намалява нейните токсични и алергични свойства.
Химическите ваксини включват депозирани ваксини срещу еризипел по свинете и стрептококоза по свинете (серогрупи C и R).
Свързани ваксини
Те се състоят от смес от култури от микроорганизми, които причиняват различни инфекциозни заболявания, които не инхибират взаимно имунните свойства. След въвеждането на такива ваксини в организма се образува едновременно имунитет срещу няколко заболявания.
Анатоксини
Това са лекарства, съдържащи токсини, които са лишени от токсични свойства, но запазват антигенност. Те се използват за предизвикване на имунни реакции, насочени към неутрализиране на токсините.
Токсоидите се произвеждат от екзотоксини на различни видове микроорганизми. За да направите това, токсините се неутрализират с формалин и се държат в термостат при температура 38-40 ° C в продължение на няколко дни. Токсоидите са по същество аналози на инактивирани ваксини. Те се пречистват от баластни вещества, адсорбират се и се концентрират в алуминиев хидроксид. Адсорбентите се въвеждат в токсоида за подобряване на адювантните свойства.
Токсоидите създават антитоксичен имунитет, който продължава дълго време.
Рекомбинантни ваксини
С помощта на методите на генното инженерство е възможно да се създават изкуствени генетични структури под формата на рекомбинантни (хибридни) ДНК молекули. Рекомбинантна ДНК молекула с нова генетична информация се въвежда в реципиентната клетка с помощта на носители на генетична информация (вируси, плазмиди), които се наричат вектори.
Производството на рекомбинантни ваксини включва няколко етапа:
- клониране на гени, които осигуряват синтеза на необходимите антигени;
- въвеждане на клонирани гени във вектор (вируси, плазмиди);
- въвеждане на вектори в клетки продуценти (вируси, бактерии, гъбички);
- in vitro клетъчна култура;
- изолиране и пречистване на антиген или използване на продуцентски клетки като ваксини.
Готовият продукт трябва да бъде тестван в сравнение с естествено референтно лекарство или с една от първите серии генетично модифицирани лекарства, които са преминали предклинични и клинични изпитвания.
B. G. Orlyankin (1998) съобщава, че е създадено ново направление в разработването на генно-инженерни ваксини, базирано на въвеждането на плазмидна ДНК (вектор) с интегриран защитен протеинов ген директно в тялото. В него плазмидната ДНК не се размножава, не се интегрира в хромозомите и не предизвиква образуването на антитела. Плазмидна ДНК с интегриран защитен протеинов геном предизвиква пълен клетъчен и хуморален имунен отговор.
Въз основа на един плазмиден вектор е възможно да се конструират различни ДНК ваксини чрез промяна само на гена, кодиращ защитния протеин. ДНК ваксините имат безопасността на инактивираните ваксини и ефективността на живите. Понастоящем са разработени повече от 20 рекомбинантни ваксини срещу различни човешки заболявания: ваксина срещу бяс, болест на Ауески, инфекциозен ринотрахеит, вирусна диария, респираторна синцитиална инфекция, грип А, хепатит В и С, лимфоцитен хориоменингит, човешка Т-клетъчна левкемия, херпес вирусна инфекция човек и др.
ДНК ваксините имат няколко предимства пред другите ваксини.
- При разработването на такива ваксини е възможно бързо да се получи рекомбинантен плазмид, носещ ген, кодиращ необходимия протеин на патогена, за разлика от дългия и скъп процес на получаване на атенюирани щамове на патогена или трансгенни животни.
- Технологичност и ниска цена на култивирането на получените плазмиди в клетки на E. coli и тяхното по-нататъшно пречистване.
- Протеинът, експресиран в клетките на ваксинирания организъм, има конформация, възможно най-близка до нативната, и има висока антигенна активност, която не винаги се постига при използване на субединични ваксини.
- Елиминирането на векторния плазмид във ваксинираното тяло става за кратък период от време.
- При ДНК ваксинация срещу особено опасни инфекции вероятността от заболяване в резултат на имунизацията напълно отсъства.
- Възможен е продължителен имунитет.
Всичко по-горе ни позволява да наречем ДНК ваксините ваксини на 21 век.
Въпреки това идеята за пълен контрол на инфекциите с ваксини се запази до края на 80-те години, когато беше разтърсена от пандемията от СПИН.
ДНК имунизацията също не е универсална панацея. От втората половина на 20-ти век инфекциозните агенти, които не могат да бъдат контролирани чрез имунопрофилактика, стават все по-важни. Устойчивостта на тези микроорганизми е придружена от феномена на антитяло-зависимо усилване на инфекцията или интегрирането на провируса в генома на макроорганизма. Специфичната превенция може да се основава на инхибиране на проникването на патогена в чувствителните клетки чрез блокиране на рецепторите за разпознаване на тяхната повърхност (вирусна интерференция, водоразтворими съединения, които свързват рецепторите) или чрез инхибиране на тяхното вътреклетъчно възпроизвеждане (олигонуклеотидно и антисенс инхибиране на патогенни гени, унищожаване на инфектирани клетки със специфичен цитотоксин и др.).
Решението на проблема с интегрирането на провирус е възможно чрез клониране на трансгенни животни, например чрез получаване на линии, които не съдържат провирус. Следователно трябва да се разработят ДНК ваксини срещу патогени, чиято персистентност не е придружена от антитяло-зависимо усилване на инфекцията или персистиране на провируса в генома на гостоприемника.
Серопрофилактика и серотерапия
Серумите формират пасивен имунитет в организма, който продължава 2-3 седмици и се използват за лечение на пациенти или профилактика на заболявания в застрашена област.
Имунните серуми съдържат антитела, така че най-често се използват за терапевтични цели в началото на заболяването, за да се постигне най-голям терапевтичен ефект. Серумите могат да съдържат антитела срещу микроорганизми и токсини, така че те се разделят на антимикробни и антитоксични.
Серумите се получават в биофабрики и биокомбинати чрез двуетапна хиперимунизация на производителите на имуносеруми. Хиперимунизацията се извършва с нарастващи дози антигени (ваксини) по определена схема. На първия етап се прилага ваксината (1-2 пъти), а впоследствие по схемата в нарастващи дози се прилага дълго време вирулентна култура на производствен щам микроорганизми.
По този начин, в зависимост от вида на имунизиращия антиген, се разграничават антибактериални, антивирусни и антитоксични серуми.
Известно е, че антителата неутрализират микроорганизми, токсини или вируси главно преди да проникнат в целевите клетки. Следователно, за заболявания, при които патогенът е локализиран вътреклетъчно (туберкулоза, бруцелоза, хламидия и др.), Все още не е възможно да се разработят ефективни методи за серотерапия.
Серумните терапевтични и профилактични лекарства се използват главно за спешна имунопрофилактика или елиминиране на определени форми на имунодефицит.
Антитоксичните серуми се получават чрез имунизиране на големи животни с нарастващи дози антитоксини и след това токсини. Получените серуми се пречистват и концентрират, освобождават се от баластни протеини и се стандартизират за активност.
Антибактериалните и антивирусните лекарства се получават чрез хиперимунизиране на коне с подходящи убити ваксини или антигени.
Недостатъкът на действието на серумните лекарства е кратката продължителност на образувания пасивен имунитет.
Хетерогенните серуми създават имунитет за 1-2 седмици, хомоложните им глобулини - за 3-4 седмици.
Методи и ред за прилагане на ваксини
Има парентерални и ентерални методи за въвеждане на ваксини и серуми в тялото.
При парентералния път лекарствата се прилагат подкожно, интрадермално и интрамускулно, което им позволява да заобиколят храносмилателния тракт.
Един вид парентерален метод за приложение на биологични продукти е аерозолният (респираторен), когато ваксини или серуми се прилагат директно в дихателните пътища чрез вдишване.
Ентералният път включва прилагане на биологични продукти през устата с храна или вода. В същото време консумацията на ваксини се увеличава поради разрушаването им от механизмите на храносмилателната система и стомашно-чревната бариера.
След въвеждането на живи ваксини имунитетът се формира в рамките на 7-10 дни и продължава една година или повече, а при въвеждането на инактивирани ваксини образуването на имунитет завършва до 10-14-ия ден и неговата интензивност продължава 6 месеца.
Ваксините (дефиницията, класификацията на които са разгледани в тази статия) са имунологични агенти, използвани като активна имунопрофилактика (с други думи, за формиране на активен, устойчив имунитет на организма към даден специфичен патоген). Според СЗО ваксинацията е оптималният метод за предотвратяване на инфекциозни патологии. Поради високата ефективност, простотата на метода и възможността за широко обхващане на ваксинираното население за масова профилактика на патологиите, имунопрофилактиката в много страни се класифицира като държавен приоритет.
Ваксинация
Ваксинацията е специална превантивна мярка, насочена към пълно предпазване на дете или възрастен от определени патологии или значително намаляване на тяхната поява, когато възникнат.
Подобен ефект се постига чрез „обучение“ на имунната система. При прилагане на лекарството организмът (по-точно неговата имунна система) се бори с изкуствено въведената инфекция и я „запомня“. При повторна инфекция имунната система се активира много по-бързо и напълно унищожава чуждите агенти.
Списъкът на текущите ваксинационни дейности включва:
- подбор на лица за ваксиниране;
- избор на лекарство;
- формиране на режим на приложение на ваксината;
- мониторинг на изпълнението;
- терапия (ако е необходимо) на възможни усложнения и патологични реакции.
Методи за ваксиниране
- Интрадермално. Пример е BCG. Инжекцията се прави в рамото (външната му трета). Подобен метод се използва и за предотвратяване на туларемия, чума, бруцелоза, антракс и Ку треска.
- Орален. Използва се за предотвратяване на полиомиелит и бяс. На етапите на развитие, перорални лекарства за грип, морбили, коремен тиф и менингококова инфекция.
- Подкожно. При този метод несорбираното лекарство се инжектира в субскапуларната или хумералната (външната повърхност на границата на средната и горната третина на рамото) област. Предимства: ниска алергенност, лекота на приложение, устойчивост на имунитет (локален и общ).
- Аерозол. Използва се като спешна имунизация. Аерозолните агенти са високоефективни срещу бруцелоза, грип, туларемия, дифтерия, антракс, магарешка кашлица, чума, рубеола, газова гангрена, туберкулоза, тетанус, коремен тиф, ботулизъм, дизентерия, паротит Б.
- Интрамускулно. Произвежда се в бедрените мускули (в горната предна външна част на четириглавия бедрен мускул). Например DTP.

Съвременна класификация на ваксините
Има няколко раздела на ваксини.
1. Класификация на фондовете според генерирането:
- 1-во поколение (особени ваксини). От своя страна те се делят на атенюирани (отслабени живи) и инактивирани (убити) агенти;
- 2-ро поколение: субединица (химични) и неутрализирани екзотоксини (анатоксини);
- 3-то поколение е представено от рекомбинантни и рекомбинантни ваксини против бяс;
- 4-то поколение (все още не е включено в практиката), представено от плазмидна ДНК, синтетични пептиди, растителни ваксини, ваксини, съдържащи MHC продукти и антиидиотипни лекарства.

2. Класификация на ваксините (микробиологията също ги разделя на няколко класа) по произход. Според произхода си ваксините се делят на:
- живи, които са направени от живи, но отслабени микроорганизми;
- убити, създадени на базата на инактивирани по различни методи микроорганизми;
- ваксини с химически произход (на основата на високо пречистени антигени);
- ваксините, които са създадени с помощта на биотехнологични техники, от своя страна се разделят на:
Синтетични ваксини на базата на олигозахариди и олигопептиди;
ДНК ваксини;
Ваксини за генно инженерство, създадени на базата на продукти, получени в резултат на синтеза на рекомбинантни системи.
3. В съответствие с Ags, включени в препаратите, има следната класификация на ваксините (т.е. Ags могат да присъстват във ваксините):
- цели микробни клетки (инактивирани или живи);
- отделни компоненти на микробни тела (обикновено защитни Ag);
- микробни токсини;
- синтетично създадени микробни Ag;
- Ag, които са получени с помощта на техники за генно инженерство.
В зависимост от способността за развитие на нечувствителност към няколко или един агент:
- моноваксини;
- поливаксини.
Класификация на ваксините според набора Ag:
- компонент;
- корпускуларен.
Живи ваксини
За производството на такива ваксини се използват отслабени щамове на инфекциозни агенти. Такива ваксини имат имуногенни свойства, но като правило не предизвикват симптоми на заболяването по време на имунизация.
В резултат на проникването на жива ваксина в тялото се формира стабилен клетъчен, секреторен и хуморален имунитет.

Предимства и недостатъци
Предимства (класификация, приложение, разгледани в тази статия):
- необходима минимална доза;
- възможността за различни методи на ваксинация;
- бързо развитие на имунитет;
- висока ефективност;
- ниска цена;
- имуногенността е възможно най-естествена;
- в състава няма консерванти;
- под въздействието на такива ваксини се активират всички видове имунитет.
Отрицателни страни:
- ако пациентът има отслабена имунна система, когато се прилага жива ваксина, заболяването може да се развие;
- ваксините от този тип са изключително чувствителни към температурни промени и следователно, когато се прилага „развалена“ жива ваксина, се развиват отрицателни реакции или ваксината напълно губи свойствата си;
- невъзможността за комбиниране на такива ваксини с други ваксинални препарати поради развитието на нежелани реакции или загуба на терапевтична ефективност.
Класификация на живите ваксини
Разграничават се следните видове живи ваксини:
- Атенюирани (отслабени) ваксини. Те се произвеждат от щамове, които имат намалена патогенност, но изразена имуногенност. Когато се въведе ваксинален щам, в тялото се развива подобие на инфекциозен процес: инфекциозните агенти се размножават, като по този начин предизвикват образуването на имунни реакции. Сред тези ваксини най-известни са лекарствата за профилактика на коремен тиф, антракс, Ку-треска и бруцелоза. Но все пак основната част от живите ваксини са антивирусни лекарства срещу аденовирусни инфекции, жълта треска, Sabin (срещу полиомиелит), рубеола, морбили и грип;
- Ваксините са различни. Те са направени на базата на щамове, свързани с патогени на инфекциозни патологии. Техните антигени провокират появата на имунен отговор, който е кръстосано насочен към антигените на патогена. Пример за такива ваксини е профилактичната ваксина срещу едра шарка, която се прави на базата на вируса на кравешката шарка и BCG, базирана на микобактериите, причиняващи туберкулоза по говедата.

Грипни ваксини
Ваксините са най-ефективният начин за предпазване от грип. Те са биологични препарати, които осигуряват краткотрайна устойчивост на грипните вируси.
Показания за такава ваксинация са:
- възраст 60 години и повече;
- бронхопулмонални хронични или сърдечно-съдови патологии;
- бременност (2-3 триместър);
- персонал на поликлиники и болници;
- лица, постоянно живеещи в затворени групи (затвори, общежития, старчески домове и др.);
- пациенти, подложени на стационарно или извънболнично лечение, които имат хемоглабинопатии, имуносупресия, патологии на черния дроб, бъбреците и метаболитни нарушения.

Разновидности
Класификацията на противогрипните ваксини включва следните групи:
- Живи ваксини;
- Инактивирани ваксини:
- цели вирионни ваксини. Включва неразградени, високо пречистени инактивирани вириони;
- сплит (сплит ваксини). Например: “Fluarix”, “Begrivac”, “Vaxigrip”. Създаден на базата на разрушени грипни вириони (всички протеини на вируса);

- Субединичните ваксини (Agrippal, Grippol, Influvac) съдържат два вирусни повърхностни протеина, невраминидаза и хемаглутинин, които осигуряват индуцирането на имунен отговор при грип. Други протеини на вириона, както и на пилешкия ембрион, отсъстват, тъй като те се елиминират по време на пречистването.
