मानवी पॅपिलोमाव्हायरस संसर्ग: एचपीव्हीचे प्रकार, संसर्ग आणि त्याची लक्षणे, निदान, उपचार कसे करावे, प्रतिबंध. मानवी पॅपिलोमाव्हायरस म्हणजे काय आणि त्यावर उपचार कसे करावे
आज, मानवतेने विविध सूक्ष्मजीवांच्या अभ्यासात विशिष्ट उंची गाठली आहे. धोकादायक रोगांना कारणीभूत असलेले व्हायरस सर्वात काळजीपूर्वक अभ्यासाच्या अधीन आहेत. इतरांमध्ये, यामध्ये मानवी पॅपिलोमाव्हायरसचा समावेश आहे. हे ज्ञात आहे की सुमारे 70% लोकसंख्येला एचपीव्हीची लागण झाली आहे, परंतु अनेकांना त्यांच्या शरीरात या विषाणूची उपस्थिती देखील माहित नाही.
HPV म्हणजे काय
एचपीव्ही हा एकच विषाणू नसून संपूर्ण समूह आहे, ज्यामध्ये 27 प्रजाती, 5 प्रजाती आणि 170 पेक्षा जास्त जातींचा समावेश आहे. ते पॅपिलोमाव्हायरस कुटुंबातील आहेत. HPV मध्ये गुणाकार होतो त्वचा उपकलाआणि श्लेष्मल झिल्ली, जननेंद्रिया, तोंडी आणि नेत्रश्लेष्म पॅपिलोमा आणि मस्से यासारख्या सौम्य रचना तयार करतात. संक्रमणाच्या सुलभतेमुळे, एचपीव्हीचा प्रसार गंभीर पातळीवर पोहोचतो.
एचपीव्ही वर्गीकरण
मानवी पॅपिलोमाव्हायरसचे सर्व प्रकार अनेक गटांमध्ये विभागलेले आहेत:
- नॉन-ऑनकोजेनिक प्रकार, उच्चारित अभिव्यक्ती असणे, परंतु ते ऑन्कोलॉजीचा धोका पत्करत नाहीत. दिसणे वैशिष्ट्यपूर्ण वाढत्वचेवर यामध्ये HPV 1, 2, 3, 4, 5, 7, 10, 12, 14, 15, 17, 19, 20, 21, 22, 23, 24, 26, 27, 28, 29 आणि 57 यांचा समावेश आहे.
- एचपीव्ही 1, 2 आणि 4 पायांच्या तळव्यावर दिसतात आणि सामान्य कॉलससारखे असतात, ज्यामुळे कॉलस किंवा कॉलस होऊ शकतात.
- HPV 7 हे "बुचरच्या मस्से" साठी जबाबदार आहे. ही त्वचेवरील वाढ आहेत जी बुचरच्या मस्से सारखी दिसतात.
- हातावर असमान बाह्यरेखा असलेले राखाडी मस्से एचपीव्ही 26, 27, 29 आणि 57 मुळे होतात
- आणि HPV प्रकार 5, 8, 12, 14, 15, 17, 19, 20, 36, 37, 46, 47 आणि 50 हे आनुवंशिक पूर्वस्थिती द्वारे दर्शविले जातात. एक व्यक्ती अनेक warts विकसित विविध आकारआणि प्रकार.
- HPV 3, 10, 28, 49 मुळे गुळगुळीत पृष्ठभागासह सपाट पिवळा कंडिलोमा दिसून येतो.
- असणे कमी ऑन्कोजेनिक धोका. यामध्ये HPV 6, 11, 42, 43, 44, 53, 54, 55 यांचा समावेश आहे
- सर्वात सामान्य एचपीव्ही 6 आणि 11 आहेत. ते केवळ सायटोलॉजी चाचणीद्वारे शोधले जातात. गर्भाशय ग्रीवा वर वाढ देखावा द्वारे दर्शविले.
- असणे सरासरी ऑन्कोजेनिक धोका: HPV 31, 33, 35, 52 आणि 58. त्यापैकी सर्वात सामान्य म्हणजे HPV 31; बहुतेकदा, या गटातील इतर सर्व प्रकारच्या विषाणूंप्रमाणे, हे लक्षणविरहित असते आणि केवळ प्रगत अवस्थेत निओप्लाझम दिसू लागतात. .
- असणे उच्च ऑन्कोजेनिक धोका. हा प्रकार विकासास कारणीभूत ठरतो ऑन्कोलॉजिकल रोग. या प्रकारात HPV 16, 18, 36, 45 आणि 51 समाविष्ट आहेत.
- HPV 51 सह, सपाट कंडिलोमा दिसतात, जे सर्वात सामान्य पुरळ आणि बोवेनॉइड पॅप्युलोसिससारखे असतात.
- एचपीव्ही 16 आणि 18 एकमेकांशी खूप साम्य आहेत. सुरुवातीला कोणतीही लक्षणे दिसत नाहीत, परंतु दीर्घकाळ संसर्ग झाल्यानंतर, गर्भाशय ग्रीवा आणि बाह्य जननेंद्रियावर वाढ दिसून येते.
ऑन्कोजेनिक प्रकार
केवळ विषाणूच कर्करोगाला कारणीभूत नसतात, तर त्यांच्या दिसण्यासोबत काही घटक देखील असतात. यात समाविष्ट:
- रोगप्रतिकार प्रणाली बिघडणे;
- हार्मोनल असंतुलन;
- धूम्रपान आणि मद्यपान यासारख्या अस्वस्थ सवयी;
- विविध यूरोजेनिटल संक्रमण;
- आनुवंशिकता
- रजोनिवृत्ती
ऑन्कोजेनिक प्रकारचे विषाणू शरीरात लक्षणे नसलेल्या अनेक वर्षांपर्यंत राहू शकतात.
या यादीतील एक घटक कर्करोगाच्या विकासासाठी पुरेसा नाही; ते केवळ त्याचे स्वरूप भडकावतात. मानवी शरीरात अनेक पेशी असतात ज्यांचे स्वतःचे जीवन चक्र असते. कधीकधी पेशी खराब होतात आणि नंतर ते अनियंत्रितपणे विभाजित होऊ लागतात. येथे साधारण शस्त्रक्रियाआपल्या शरीराची रोगप्रतिकारक शक्ती त्यांच्याशी सामना करते. रोगप्रतिकारक पेशी असामान्य वाढ नष्ट करण्यात अयशस्वी झाल्यास, ट्यूमर तयार होतो. ऑन्कोजेनिक एचपीव्ही पेशींमधील अनियंत्रित विभाजनावरील बंदी काढून टाकते आणि अशा प्रकारे, इतर प्रतिकूल घटकांच्या संयोगाने, घातक निओप्लाझमच्या विकासास कारणीभूत ठरते.
एचपीव्ही 16 आणि 18 मध्ये सर्वाधिक ऑन्कोजेनिसिटी आहे; याव्यतिरिक्त, ते सर्वात सामान्य आहेत. एचपीव्ही 18 हे 16 पेक्षा जास्त आक्रमक आहे. या प्रकारचे एचपीव्ही बहुधा पुरुष आणि मादीच्या बाह्य जननेंद्रियाच्या तसेच गुदद्वाराच्या कर्करोगाच्या विकासास उत्तेजन देतात.
एचपीव्हीमुळे होणारे रोग
- विविध जखमा त्वचा .
- जननेंद्रियाच्या अवयवांच्या श्लेष्मल झिल्लीचे घाव.

- मौखिक पोकळीच्या श्लेष्मल झिल्लीचे विविध घाव



मानवी पॅपिलोमाव्हायरस प्रसारित करण्याच्या पद्धती
- एचपीव्ही प्रसारित करण्याचा मुख्य मार्ग आहे लैंगिक संभोगाद्वारे. बहुतेकदा, जे लोक अडथळा गर्भनिरोधकांकडे दुर्लक्ष करतात त्यांना संसर्ग होतो, जरी कंडोम शंभर टक्के संरक्षणाची हमी देऊ शकत नाही. हे या वस्तुस्थितीमुळे आहे की विषाणू केवळ गुप्तांगांवरच नव्हे तर पेरिनेम, गुद्द्वार आणि जननेंद्रियाच्या आसपासच्या भागावर देखील परिणाम करतो.
- ट्रान्समिशनचा दुसरा मार्ग आहे घरगुतीतथापि, ते खूपच कमी सामान्य आहे. पॅपिलोमाव्हायरस हस्तांदोलन, स्पर्श किंवा टॉवेल सामायिक करून प्रसारित केला जाऊ शकतो.
- मानवी पॅपिलोमाव्हायरस देखील करू शकतात नवजात बाळाला त्याच्या आईकडून संक्रमित केले जातेमधून जात असताना जन्म कालवा.
हा विषाणू जन्मापासून शरीरात असू शकतो, परंतु काही दशकांनंतरच लक्षणात्मक बनतो. म्हणून, पहिल्या लक्षणांवर असे म्हणता येणार नाही की संसर्ग अलीकडेच झाला आहे.
एचपीव्हीचे निदान
आज अनेक भिन्न अभ्यास आहेत.
- स्त्रीरोगतज्ञ आणि यूरोलॉजिस्टद्वारे त्वचेची तपासणी. हे मांडीच्या क्षेत्रातील जननेंद्रियाच्या मस्से शोधण्यात मदत करते.
- कोल्पोस्कोपीआपल्याला गर्भाशय ग्रीवाचे अधिक अचूकपणे परीक्षण करण्यास अनुमती देते. हा अभ्यास एका विशेष यंत्राचा वापर करून केला जातो - एक कोल्पोस्कोप, जो प्रतिमा 30 वेळा मोठे करतो, ज्यामुळे प्रभावित क्षेत्रे ओळखण्यासाठी काही चाचण्या करता येतात.
- सायटोलॉजिकल तपासणी. स्त्रीरोगतज्ज्ञ किंवा यूरोलॉजिस्टद्वारे तपासणी केल्यावर, एक स्मीअर घेतला जातो. सूक्ष्मदर्शकाखाली तपासणी केली जाते आणि डॉक्टर उपस्थिती निश्चित करतात पॅथॉलॉजिकल बदलपेशींमध्ये.
- हिस्टोलॉजिकल तपासणी. हे विश्लेषण पार पाडण्यासाठी, ऊतकांचा एक तुकडा वापरला जातो, जो स्त्रीरोग किंवा यूरोलॉजिकल तपासणी दरम्यान डॉक्टरांनी घेतला आहे. त्याला बायोप्सी असेही म्हणतात.
- पॉलिमरेझ चेन रिअॅक्शन किंवा पीसीआर विश्लेषण. याला एचपीव्हीचे निदान करण्याची मुख्य पद्धत म्हणता येईल. विश्लेषणासाठी, योनी आणि गर्भाशय ग्रीवाच्या श्लेष्मल त्वचेची सामग्री महिलांमध्ये वापरली जाते आणि पुरुषांमध्ये पुरुषाचे जननेंद्रिय श्लेष्मल झिल्ली वापरली जाते. या तंत्राचा तोटा असा आहे की ते कधीकधी चुकीचे सकारात्मक परिणाम देते.
- डायजेन-चाचणी- HPV चाचणीचा सर्वात अचूक प्रकार. शरीरात विषाणूची उपस्थिती, त्याचा प्रकार आणि ऑन्कोजेनिसिटीची डिग्री निर्धारित करण्यासाठी याचा वापर केला जाऊ शकतो.
एचपीव्हीची मुख्य लक्षणे
बर्याचदा, व्हायरसची उपस्थिती लक्षणांशिवाय निघून जाते, कारण रोगप्रतिकारक शक्ती निरोगी व्यक्तीविषाणूचा चांगला सामना करते आणि शरीराला हानी पोहोचवण्यापासून प्रतिबंधित करते.
कमकुवत झाल्यास रोगप्रतिकारक कार्ये, पॅपिलोमा विषाणू काही भागात गोळा करतो आणि एपिथेलियमच्या अस्तर असलेल्या पेशींच्या कार्यामध्ये बदल करण्यास सुरवात करतो. परिणामी, त्वचा दिसून येते warts. नंतर मानेवर बगल, चेहरा आणि गुप्तांग तयार होऊ शकतात पॅपिलोमा- गोल आकाराची मऊ रचना, देठ असलेली, ज्याद्वारे ते त्वचेला जोडलेले असतात.
HPV ची लागण झाल्यावर बहुतेकदा आढळते. ते स्टेमसह देखील जोडलेले असतात, परंतु त्यांचा वाढीचा कालावधी खूप कमी असतो. दोन प्रकार आहेत:
- बाह्य- त्वचा आणि श्लेष्मल त्वचा वर स्थित आहेत.
- घरगुती- एपिथेलियमच्या मध्यभागी स्थानिकीकृत.
महिलांमध्ये रोगाची वैशिष्ट्ये
एचपीव्ही प्रजनन प्रणाली प्रभावित करते आणि सर्वात महत्वाचे प्रभावित करते महिला अवयव. ऑन्कोलॉजिकल प्रक्रिया विकसित होण्याच्या उच्च जोखमीमुळे हे एक विशिष्ट धोका दर्शवते. गर्भाशयाच्या ग्रीवेच्या कर्करोगावर उपचार करणे खूप कठीण आहे आणि यशस्वी उपचारानंतरही स्त्री वंध्यत्व कमी करते.
एचपीव्ही संसर्गाचा धोका आणि स्त्री ज्या वयात सुरू झाली त्या वयात थेट संबंध आहे लैंगिक जीवन, तसेच तिच्या लैंगिक भागीदारांची संख्या. पॅपिलोमाव्हायरसच्या संसर्गाच्या धोकादायक परिणामांमध्ये खालील गोष्टींचा समावेश होतो:
- गर्भाशयाच्या ग्रीवेचा कर्करोग;
- गर्भाशय ग्रीवाचा एक्टोपिया;
- जननेंद्रियाच्या condylomas आणि warts;
- ल्यूकोप्लाकिया आणि ग्रीवा डिसप्लेसिया.
गर्भधारणेदरम्यान, एचपीव्ही गर्भाच्या पडद्याद्वारे बाळाला प्रसारित केला जातो. निश्चित मताचेव्हायरसच्या प्राथमिक संसर्गादरम्यान गर्भधारणा संपुष्टात आणण्याबद्दल कोणतीही माहिती नाही. त्यामुळे गर्भात दोष निर्माण होण्याच्या शक्यतेमुळे वैद्यकीय वर्तुळात अनेक वाद निर्माण होतात. अगदी धोकादायक परिणामश्वसन प्रणालीच्या काही भागांमध्ये पॅपिलोमा असलेल्या बाळाच्या जन्माचे श्रेय दिले जाऊ शकते.
पुरुषांमध्ये रोगाची वैशिष्ट्ये
स्त्रियांपेक्षा पुरुषांना मानवी पॅपिलोमा विषाणूचा संसर्ग होण्याची शक्यता जास्त असते कारण ते अधिक सक्रिय असतात आणि त्यांचे लैंगिक भागीदार जास्त असतात. मजबूत सेक्सचे प्रतिनिधी एचपीव्हीमुळे होणारे रोग अधिक सहजपणे सहन करतात, म्हणून त्यांना वाहक मानले जाते. एचपीव्ही मुळे पुरुषांमध्ये मुख्य समस्या उद्भवू शकतात: जननेंद्रियाच्या मस्से, पुरुषाचे जननेंद्रिय किंवा पेरीनियल क्षेत्राची सूज. बर्याचदा, जेव्हा पॅपिलोमाव्हायरसचा संसर्ग होतो, तेव्हा तेथे चमकदार नसते गंभीर लक्षणेतथापि, काही प्रकरणांमध्ये मस्से, कंडिलोमास किंवा पॅपिलोमा दिसू शकतात. त्यांचे मुख्य स्थानिकीकरण ग्लॅन्स लिंग, फ्रेन्युलम, कोरोनल सल्कस आणि स्पंजवर आहे. मूत्रमार्ग.
जरी काही पुरुषांना भीती वाटते की एचपीव्ही सामर्थ्य आणि कामवासनेवर नकारात्मक परिणाम करेल, परंतु असा संबंध आढळला नाही.
एचपीव्ही उपचार पद्धती
पॅपिलोमाव्हायरसपासून पूर्णपणे मुक्त होण्यासाठी औषध अद्याप विकसित केले गेले नाही हे तथ्य पुनर्प्राप्ती प्रक्रियेस लक्षणीय गुंतागुंत करते.
डॉक्टर प्रत्येक रुग्णासाठी वैयक्तिक उपचार निवडतो, ज्यामध्ये नियमानुसार, फॉर्मेशन्स आणि अँटीव्हायरल औषधांवर स्थानिक प्रभाव समाविष्ट असतो. सामान्य क्रिया. रोगप्रतिकारक शक्ती मजबूत करण्यासाठी औषधे देखील लिहून दिली आहेत.
एचपीव्ही उपचारांचे मुख्य टप्पे:
- फोसीचा नाश, पॅपिलोमाची घटना
- इम्यूनोलॉजिकल थेरपी, अँटीव्हायरल प्रतिरक्षा प्रतिसादाच्या उत्तेजनासह
- सामान्य बळकटीकरण थेरपी.
मस्से आणि कंडिलोमास काढून टाकण्यासाठी, इलेक्ट्रोकोएग्युलेशन आणि क्रायथेरपी वापरली जाते, जी वारंवार पुरळ उठण्याच्या अनुपस्थितीची 100% हमी देत नाही. तथापि, ट्यूमरमुळे कोणतीही गैरसोय होत नाही अशा प्रकरणांमध्ये, तरीही त्यांना काढून टाकणे आवश्यक आहे, कारण ते शरीरात संक्रमणास कारणीभूत ठरू शकतात. जर ट्यूमर घातक असेल तर तो शस्त्रक्रियेने काढून टाकला जातो.
रुग्णाच्या लिंगाची पर्वा न करता उपचार पद्धती समान आहेत. आजपर्यंत, HPV साठी कोणतेही प्रभावी उपचार सापडले नाहीत आणि थेरपी केवळ लक्षणे दूर करते. रोगाची पुनरावृत्ती नेहमीच असते. म्हणून, संसर्ग बरा करण्याचा प्रयत्न करण्यापेक्षा प्रतिबंध करणे चांगले आहे.
एचपीव्ही प्रतिबंध
HPV होण्याचा धोका कमी करण्यासाठी तुम्ही काही पावले उचलू शकता. यात समाविष्ट:
- अडथळा गर्भनिरोधकांचा वापर, तथापि, ही पद्धत संपूर्ण हमी देत नाही, कारण कंडोम त्वचेच्या सर्व प्रभावित भागात आणि श्लेष्मल त्वचा कव्हर करत नाही.
- वैयक्तिक स्वच्छतेचे नियम पाळणे
- राखणे निरोगी प्रतिमाजीवन
- वचनबद्धतेचा नकार
- तुमच्या जोडीदारासोबत शेअर केलेल्या सेक्स टॉईजचा काळजीपूर्वक वापर करा
- स्त्रीरोगतज्ज्ञ आणि यूरोलॉजिस्टशी नियमित सल्लामसलत
एचपीव्ही लस
संरक्षणाच्या मुख्य पद्धतींव्यतिरिक्त, एचपीव्हीच्या सर्वात धोकादायक जातींविरूद्ध एक लस आहे, म्हणजे 6, 11, 16 आणि 18. आज दोन लसी आहेत - सर्व्हरिक्स आणि गार्डासिल. ते जननेंद्रियाच्या क्षेत्रातील गर्भाशयाच्या ग्रीवेचा कर्करोग आणि इतर प्रकारच्या घातक निओप्लाझमच्या विकासापासून संरक्षण करण्याच्या उद्देशाने आहेत. 11 आणि 12 वर्षे वयोगटातील मुली तसेच 26 वर्षांखालील महिलांसाठी लसीकरणाची शिफारस केली जाते. तथापि, या वयात, स्त्रियांना फक्त अशा प्रकारच्या विषाणूंपासून संरक्षित केले जाईल जे अद्याप संक्रमित झाले नाहीत.
कोणत्याही रोगावर उपचार करण्यापेक्षा प्रतिबंध करणे सोपे आहे. एचपीव्ही अपवाद नाही. मानवी पॅपिलोमाव्हायरसच्या संसर्गाचे परिणाम भयानक आणि अप्रत्याशित आहेत आणि ते घातक असू शकतात. म्हणूनच, गंभीर रोगाचा विकास टाळण्यासाठी शरीरावर दिसणारे कोणतेही, अगदी किरकोळ, मस्से तपासले पाहिजेत.
विषयावरील लेख

पॅपिलोमो जंतुसंसर्गमानवांसाठी आणि विशेषतः गोरा लिंगासाठी धोका निर्माण करतो. स्त्रियांमध्ये मानवी पॅपिलोमा विषाणू (HPV) अनेकदा गर्भाशयाच्या ग्रीवेच्या कर्करोगासह धोकादायक परिणामांना कारणीभूत ठरतात हे दाखवणारे अभ्यास आहेत.
विषाणूचा कपटीपणा असा आहे की तो बराच काळ स्वतःला जाणवत नाही आणि अनेकदा अपघाताने सापडतो. स्त्रीरोग तपासणी. वेळेवर ओळखविषाणू आणि त्यामुळे शरीरात होणारे बदल, आपल्याला उपचारांचा कोर्स लिहून देण्यास आणि घातक प्रक्रियेच्या विकासास प्रतिबंध करण्यास अनुमती देतात.
पॅपिलोमा विषाणूमुळे होणारा संसर्ग त्वचेवर मस्से (कॉन्डिलोमास) दिसण्याद्वारे प्रकट होतो.
HPV म्हणजे काय
पॅपिलोमा हा एक सौम्य ट्यूमर आहे, ज्याचा मुख्य घटक ऊतींचे संयोजी पॅपिला आहे, ज्यामध्ये लहान वाहिन्या असतात आणि एपिथेलियमने झाकलेले असते. पॅपिलोमा स्क्वॅमस एपिथेलियमपासून विकसित होतात आणि तोंडी पोकळीमध्ये, जननेंद्रियाच्या अवयवांच्या किंवा नाकाच्या श्लेष्मल त्वचेवर येऊ शकतात.
स्त्रियांमध्ये, पॅपिलोमा विषाणू पुरुष लोकसंख्येपेक्षा जास्त वेळा आढळतो. 80% प्रकरणांमध्ये, जननेंद्रियावरील विषाणू गर्भाशयाच्या ग्रीवेच्या कर्करोगाच्या विकासास कारणीभूत ठरतो - मादीच्या शरीरात प्रवेश करून, डीएनए विषाणू यादृच्छिक पेशी विभाजनास कारणीभूत ठरतो, म्हणूनच संसर्गाचे विविध बाह्य प्रकटीकरण त्वचेवर दिसू लागतात (पॅपिलोमास). , condylomas, इ.).
महत्वाचे!आकडेवारीनुसार, पुनरुत्पादक वयाच्या सर्व महिलांपैकी 70% पेक्षा जास्त एचपीव्ही वाहक आहेत. परंतु व्हायरस नेहमीच सक्रिय होत नाही - श्लेष्मल त्वचेवर निओप्लाझम दिसणे उर्जा पातळी, तणाव, त्रास कमी झाल्यामुळे लक्षात येते. हार्मोनल पातळी.
एचपीव्हीचे शंभराहून अधिक प्रकार आहेत, त्यापैकी काही जननेंद्रियाच्या श्लेष्मल त्वचेवर कंडिलोमा, मस्से आणि इतर निओप्लाझम दिसण्यास भडकावतात, तर काही कर्करोगास कारणीभूत ठरतात.
कर्करोगाच्या जोखमीच्या प्रकारांनुसार एचपीव्ही प्रकार (स्ट्रेन) विभागले जातात:
- 1,3,5,2 - कर्करोग होत नाही असे प्रकार;
- 11,6,42,44,43 – कमी ऑन्कोजेनिक धोका असलेले प्रकार;
- 31,16,18,33,45,68,52,51,59,39 प्रकारचे ऑन्कोजेनिसिटीचा उच्च धोका असलेले.
HPV प्रकार ठराविक वापरून निर्धारित केले जातात प्रयोगशाळा चाचण्या, परंतु सर्व प्रथम, स्त्रीला तिच्या शरीरावर नवीन वाढ दिसून येते, जी विषाणूचा संसर्ग दर्शवते.

एचपीव्ही प्रसारित करण्याचे मार्ग
एचपीव्ही संसर्ग विविध कारणांमुळे होऊ शकतो, परंतु, निरीक्षणानुसार, शरीरात विषाणूच्या प्रवेशास आणि विकासास हातभार लावणारे काही घटक आहेत:
- ज्या मुलींनी लवकर लैंगिक क्रियाकलाप सुरू केला. एचपीव्हीचा प्राथमिक संसर्ग साधारणपणे वयाच्या २५ वर्षापूर्वी होतो. त्याच वेळी, संपूर्ण लैंगिक संभोग दरम्यान विषाणू योनीमध्ये प्रवेश करणे आवश्यक नाही; संसर्ग पाळीव प्राण्यांच्या दरम्यान मुलींमध्ये प्रवेश करू शकतो.
- रुग्णाच्या वैयक्तिक वस्तूंशी किंवा व्हायरसच्या वाहकांशी संपर्क, खराब झालेले श्लेष्मल त्वचा (टॉवेल, वैयक्तिक सामान).
- ज्या स्त्रिया अश्लील असतात आणि वारंवार लैंगिक भागीदार बदलतात.
- एचपीव्ही असलेल्या जोडीदारासोबत असुरक्षित लैंगिक संभोग.
- गर्भपात करणाऱ्या महिला. वारंवार गर्भपात केल्याने, श्लेष्मल त्वचा खराब होते आणि जखमी होते, ज्यामुळे व्हायरसच्या प्रवेशाची शक्यता वाढते.
- बाथरुम किंवा टॉयलेट एखाद्या संक्रमित व्यक्तीसोबत शेअर करणे. मध्ये संसर्ग होणे देखील शक्य आहे सार्वजनिक ठिकाणी- सौना, स्विमिंग पूल, जिमजेथे विषाणूच्या विकासासाठी अनुकूल परिस्थिती (उब आणि आर्द्रता) आहे.
- जुनाट स्त्रीरोगविषयक रोग असलेल्या महिला (उदाहरणार्थ, गर्भाशयाची धूप).
- प्लेसेंटा किंवा जन्म कालव्याद्वारे आईपासून मुलामध्ये विषाणूचा प्रसार.
- महिला संक्रमित लैंगिक रोग(ureaplasmosis,).
- निर्जंतुकीकरण नसलेली साधने वापरून वैद्यकीय किंवा कॉस्मेटिक प्रक्रिया.
- अत्याचार करणाऱ्या महिला तोंडी गर्भनिरोधक. ही औषधे हार्मोनल असंतुलन भडकावतात, जी व्हायरसच्या विकास आणि सक्रियतेमध्ये योगदान देतात.
लक्षात ठेवा! बर्याचदा, विषाणूचा संसर्ग लैंगिक संपर्काद्वारे होतो. पारंपारिक मार्ग, तोंडी, गुदद्वारासंबंधीचा - लैंगिक संभोग कसा झाला हे महत्त्वाचे नाही. त्याच वेळी, कंडोम देखील विषाणूपासून संरक्षण करू शकत नाही, कारण सूक्ष्मजीव आकाराने नगण्यपणे लहान आहे.
एचपीव्ही त्वचेवरील लहान जखमांद्वारे (क्रॅक, ओरखडे) शरीरात प्रवेश करतो आणि संक्रमण रुग्ण आणि संक्रमणाचा सामान्य वाहक या दोघांनाही होऊ शकतो, ज्याला त्याच्या अस्तित्वाची माहिती नसते. विषाणू लैंगिकरित्या आणि घरगुती संपर्काद्वारे (टॉवेल, मॅनिक्युअर टूल्स, स्वच्छता वस्तूंद्वारे) प्रसारित केला जाऊ शकतो.

लक्षणे आणि प्रकटीकरण
स्त्रियांमध्ये पॅपिलोमा विषाणू स्वतःला वेगवेगळ्या प्रकारे प्रकट करू शकतो: सक्रिय झाल्यावर, विषाणू त्वचेवर आणि श्लेष्मल त्वचेवर दिसणारे विविध निओप्लाझम्स दिसण्यास कारणीभूत ठरतो.
एचपीव्ही कसा प्रकट होतो?
- मस्से आणि पॅपिलोमा. द्वारे देखावाते दाट, गोलाकार निओप्लाझम किंवा बहिर्वक्र आकाराचे असतात. चामखीळांचा रंग बहुतेक वेळा त्वचेच्या सामान्य रंगापेक्षा वेगळा नसतो आणि दाबल्यावर वेदना होत नाही. बहुतेकदा, पापण्या, मानेवर, स्तन ग्रंथींच्या खाली, पोटावर आणि तळवे वर मस्से आढळतात. असे निओप्लाझम एचपीव्ही स्ट्रेन 2,4 किंवा 1 मुळे होतात.
- जननेंद्रियाच्या मस्से (किंवा जननेंद्रियाच्या मस्से).ते बहुतेकदा लैंगिक संभोग दरम्यान जखमी झालेल्या ठिकाणी आढळतात, कमी वेळा मौखिक पोकळी. ते प्रामुख्याने गर्भाशय ग्रीवावर, योनीमध्ये, ग्रीवाच्या कालव्यामध्ये, गुदाभोवती स्थानिकीकरण केले जातात. देखावा मध्ये, निओप्लाझम वाढीसारखे दिसतात, असमान, फाटलेल्या कडा (फोटो). चामखीळांचा रंग देहाच्या रंगापासून गडद तपकिरी पर्यंत असतो, देखावा- धाग्यासारखे किंवा लहान अडथळ्यांच्या स्वरूपात. सिंगल कॉन्डिलोमा कालांतराने विलीन होऊ शकतात, फुलकोबीसारखी वाढ तयार करतात. जननेंद्रियाच्या मस्से सहसा कोणत्याही अतिरिक्त लक्षणांसह प्रकट होत नाहीत; कधीकधी बाह्य जननेंद्रियामध्ये थोडीशी खाज सुटणे, लैंगिक संभोग आणि लघवी करताना वेदना होतात. कंडिलोमा बहुतेकदा 3,6 किंवा 11 प्रकारच्या व्हायरसमुळे होतात. गर्भाशयाच्या ग्रीवेच्या भागात अशा निओप्लाझम दिसण्यामुळे कर्करोग होण्याचा धोका मोठ्या प्रमाणात वाढतो.
- Papular warts (सपाट warts). स्त्रियांमध्ये एचपीव्हीचे सर्वात धोकादायक प्रकटीकरण 16 आणि 18 च्या स्ट्रेन, तसेच पॅपिलोमास प्रकार 39 आणि पॅपिलोमास प्रकार 31 मुळे होते. दिसण्यामध्ये, ते दाट गुलाबी रंगाचे फलक म्हणून दिसतात, जे प्रामुख्याने गर्भाशय ग्रीवाच्या भागात असतात. त्यांचे स्वरूप सूचित करते की हा विषाणू बर्याच काळापासून स्त्रीच्या शरीरात आहे, याचा अर्थ गर्भाशयाच्या उपकलाच्या थराला नुकसान होते.
जेव्हा रोग प्रगत होतो आणि रोगप्रतिकारक शक्ती लक्षणीयरीत्या कमकुवत होते तेव्हा स्त्रियांमध्ये मानवी पॅपिलोमा विषाणू बहुतेकदा लक्षणे दर्शवू लागतात. या स्थितीत, विषाणू एकाच ठिकाणी जमा होऊ लागतो आणि अनियंत्रितपणे विभाजित होतो.
प्रथम, लहान रचना, एकल आणि एकाधिक दोन्ही, शरीरावर लक्षात येऊ शकतात. काही प्रकरणांमध्ये, त्यांचे स्वरूप खाज सुटणे आणि बर्निंगसह असू शकते.

जेव्हा एखादी स्त्री आपले गुप्तांग धुते तेव्हा जननेंद्रियातील चामखीळ शोधू शकते. क्लिटॉरिस, गुद्द्वार किंवा योनीमध्ये लहान अडथळे दिसण्याकडे लक्ष दिले पाहिजे.
महत्वाचे!योनीच्या भिंतींवर कॉन्डिलोमास केवळ स्त्रीरोग तपासणी दरम्यान आढळतात.
बहुतेक प्रकरणांमध्ये, एक स्त्री स्वतःच HPV चे बाह्य प्रकटीकरण शोधू शकते, परंतु स्त्रीच्या शरीरात हिस्टोलॉजिकल बदल देखील आहेत जे केवळ विशेष तपासणी आणि विशिष्ट चाचण्यांद्वारे शोधले जाऊ शकतात. या प्रकरणात, व्हायरस खालील परिस्थितींमध्ये प्रकट होतो:
- क्रॉनिक सर्व्हिसिटिस (ग्रीवाच्या श्लेष्मल त्वचेची जळजळ);
- ग्रीवाचे डिसप्लेसिया (महिलांमध्ये 16 आणि 18 प्रकारच्या व्हायरसमुळे उद्भवणारी पूर्वस्थिती);
- गर्भाशयाच्या मुखाचा कर्करोग (ऑन्कॉलॉजिकल घातक रोग, बर्याचदा एचपीव्ही स्ट्रेन 16 आणि 18 स्त्रियांमध्ये होतो).
एचपीव्हीच्या सक्रिय विकासासह, स्त्रीमध्ये वाढ होऊ शकते लसिका गाठी, ताप, थंडी वाजून येणे, बिघडणे सामान्य कल्याणजेव्हा वाढ खराब होते तेव्हा वेदना होतात.
लक्षात ठेवा! 15% प्रकरणांमध्ये कॉन्डिलोमास आणि मस्से स्वतःच अदृश्य होऊ शकतात. इतर प्रकरणांमध्ये, कॉन्डिलोमाचा वेगवान प्रसार होतो, ज्यास त्वरित उपचार आवश्यक असतात.
स्त्रियांमध्ये मानवी पॅपिलोमाव्हायरस प्रकार 18 आणि प्रकार 16 हे सर्वात धोकादायक स्ट्रेन आहेत; या प्रकारच्या विकासामुळे गर्भाशयाच्या मुखाचा कर्करोग बहुतेकदा स्त्रियांमध्ये होतो. प्रकार 16 पॅपिलोमाच्या प्रभावाखाली कर्करोगाच्या पेशींची निर्मिती 70% प्रकरणांमध्ये नोंदविली जाते, जरी स्त्रीमध्ये या ताणाचा शोध घेतल्यास कर्करोग निश्चितपणे होईल याची हमी देत नाही.
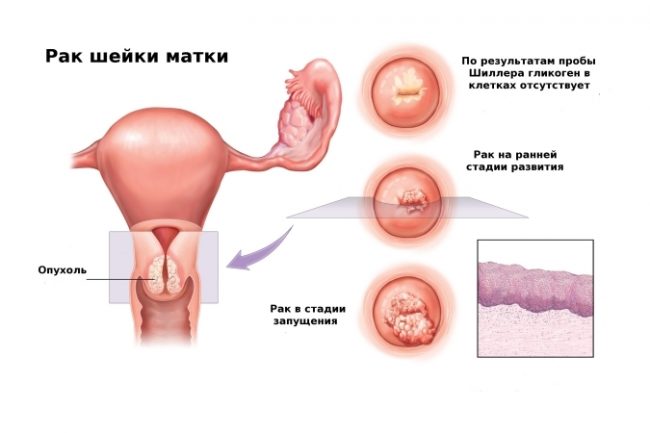 स्त्रियांमध्ये एचपीव्ही केवळ शरीरावरील कंडिलोमाद्वारेच व्यक्त होत नाही तर कंडिलोमाच्या विकासास कारणीभूत ठरते, ज्याचा वेळेवर उपचार न केल्यास कर्करोग होऊ शकतो. धोक्याचा धोका एचपीव्ही शोधण्यात अडचण आहे, कारण महिलांमध्ये हा विषाणू शरीरात पूर्णपणे लक्षणविरहित राहतो आणि तो शोधण्याची संधी केवळ स्त्रीरोगतज्ज्ञांच्या भेटीनंतरच उद्भवते.
स्त्रियांमध्ये एचपीव्ही केवळ शरीरावरील कंडिलोमाद्वारेच व्यक्त होत नाही तर कंडिलोमाच्या विकासास कारणीभूत ठरते, ज्याचा वेळेवर उपचार न केल्यास कर्करोग होऊ शकतो. धोक्याचा धोका एचपीव्ही शोधण्यात अडचण आहे, कारण महिलांमध्ये हा विषाणू शरीरात पूर्णपणे लक्षणविरहित राहतो आणि तो शोधण्याची संधी केवळ स्त्रीरोगतज्ज्ञांच्या भेटीनंतरच उद्भवते. एचपीव्ही महिलांसाठी धोकादायक का आहे?
HPV चे स्वरूप दुर्लक्षित केले जाऊ शकत नाही, कारण... हा विषाणू केवळ त्याच्या अप्रिय अभिव्यक्तींसह जीवनाचा नाश करू शकत नाही तर अपरिवर्तनीय परिणामांना कारणीभूत ठरू शकतो. विषाणूच्या संसर्गाच्या परिणामी शरीरावर दिसणारे सर्व निओप्लाझम केवळ स्त्रीचे शरीर विकृत करत नाहीत आणि काही अस्वस्थता आणतात, परंतु धोकादायक परिस्थिती देखील निर्माण करतात:
- विविध संक्रमणांसह संक्रमण;
- कर्करोगाचा विकास;
- बाळाच्या जन्मादरम्यान विषाणू असलेल्या मुलाचा संसर्ग.
एचपीव्ही दोन तृतीयांश स्त्रियांमध्ये उपस्थित आहे हे असूनही, केवळ 25% सुंदर लैंगिक प्रतिनिधींना त्याचे परिणाम भोगावे लागतात: 5% प्रकरणांमध्ये, एचपीव्ही संसर्गानंतर 3-4 वर्षांनी प्रकट होतो आणि 20 मध्ये गर्भाशयाच्या डिसप्लेसीयाला कारणीभूत ठरतो. % प्रकरणांमध्ये विषाणू संसर्गानंतर पाच वर्षांच्या आत विकसित होतो आणि गर्भाशयाच्या मुखाचा कर्करोग होतो.
महत्वाचे!ज्या कालावधीत एचपीव्ही कोणत्याही प्रकारे प्रकट होत नाही तो कालावधी थेट स्त्रीच्या रोगप्रतिकारक शक्तीच्या स्थितीवर अवलंबून असतो. बहुतेक प्रकरणांमध्ये, मजबूत प्रतिकारशक्तीसह, 90% व्हायरस स्वत: ची नाश करतात.
HPV गरोदर स्त्रिया आणि न जन्मलेल्या बाळांना एक विशिष्ट धोका निर्माण करतो. म्हणून, गर्भवती मातांची मानवी पॅपिलोमाव्हायरससाठी चाचणी करणे आवश्यक आहे. जर, गर्भधारणेच्या नियोजनाच्या टप्प्यावर तपासणी दरम्यान, विषाणूची उपस्थिती आढळली, तर स्त्रीला संसर्ग बरा होईपर्यंत गर्भधारणा उशीर करण्यास सांगितले जाईल.

गर्भधारणेदरम्यान एखाद्या महिलेमध्ये विषाणू आढळल्यास, गर्भधारणेच्या 28 व्या आठवड्यापर्यंत उपचार पुढे ढकलले जातात, जेव्हा बाळाचे सर्व अवयव आधीच तयार होतात. एचपीव्ही असलेल्या रुग्णाला स्वतःहून जन्म देण्याची शिफारस केली जात नाही, कारण जन्म कालव्यातून जात असताना गर्भाच्या संसर्गाचा धोका असतो.
महिलांमध्ये एचपीव्हीचा उपचार कसा करावा
आपल्याला एचपीव्हीच्या उपस्थितीचा संशय असल्यास, स्त्रीने ताबडतोब एखाद्या विशेषज्ञशी संपर्क साधावा: एक संसर्गजन्य रोग विशेषज्ञ, एक त्वचाशास्त्रज्ञ, एक वेनेरोलॉजिस्ट. डॉक्टर निदान चाचण्या घेतील आणि योग्य उपचार निवडतील.
स्त्रियांमध्ये मानवी पॅपिलोमाव्हायरसवर उपचार करण्यापूर्वी, डॉक्टर विषाणूचा प्रकार, ट्यूमरचा आकार आणि पॅपिलोमा आणि कॉन्डिलोमासचे स्थान निश्चित करण्यासाठी काही निदानात्मक उपाय करतात.
डायग्नोस्टिक्समध्ये हे समाविष्ट आहे:
- स्त्रीरोगतज्ञाद्वारे व्हिज्युअल तपासणी. मस्से आणि कंडिलोमास ओळखण्यासाठी स्पेक्युलम वापरून गर्भाशय ग्रीवाची तपासणी केली जाते.
- कोल्पोस्कोपी. प्रतिमा (कोल्पोस्कोप) मोठे करणारे उपकरण वापरून, डॉक्टर विशिष्ट पद्धती वापरून जखमेच्या जागेची चाचणी करतात: लुगोलच्या द्रावणासह चाचण्या, यासह चाचणी ऍसिटिक ऍसिड. चाचणी पूर्णपणे वेदनारहित आणि अतिशय माहितीपूर्ण आहे.
- सायटोलॉजिकल स्मीअर. गर्भाशय ग्रीवाच्या स्क्रॅपिंगची तपासणी केली जाते, जी ग्रीवाच्या श्लेष्मल त्वचेपासून घेतली जाते आणि गर्भाशय ग्रीवाचा कालवा. ही पद्धत तुम्हाला गर्भाशय ग्रीवामध्येच कर्करोगाची चिन्हे शोधू देते प्रारंभिक टप्पा.
- . तपासणीसाठी, गर्भाशयाच्या मुखातून ऊतकांचा एक तुकडा घेतला जातो.
- पॉलिमरेझ साखळी प्रतिक्रिया. एचपीव्हीचा प्रकार व्हायरसचा डीएनए निश्चित करण्यासाठी गर्भाशय ग्रीवाच्या कालव्यातून स्क्रॅपिंगद्वारे निर्धारित केला जातो.
मानवी पॅपिलोमाव्हायरसचा उपचार वैयक्तिकरित्या निवडला जातो आणि त्याची योजना एचपीव्हीच्या प्रकटीकरणांना दूर करण्यासाठी उकळते, कारण व्हायरस पूर्णपणे नष्ट करणे अशक्य आहे.

स्थानिक उपचार
विविध मार्गांनी कंडिलोमास आणि मस्से काढून टाकण्याच्या उद्देशाने सर्जिकल उपाय, ज्याची निवड ट्यूमरच्या आकारावर आणि त्यांच्या स्थानावर अवलंबून असते.
उपचार पद्धती:
- क्रायोडस्ट्रक्शन - द्रव नायट्रोजन वापरुन, एपिथेलियमचे बदललेले भाग गोठवले जातात.
- रेडिओ वेव्ह कोग्युलेशन - विशेष रेडिओ वेव्ह स्केलपेल वापरून कंडिलोमास आणि मस्से काढणे.
- डायथर्मोकोग्युलेशन - ट्यूमर काढणे विद्युत स्त्रावआणि इलेक्ट्रिक स्केलपेल.
- लेझर रेडिएशन - लेसर वापरून पॅपिलोमा आणि मस्से काढून टाकणे. गर्भवती महिलांसाठी योग्य एकमेव प्रक्रिया.
- मोठ्या प्रभावित भागात किंवा घातकतेचा संशय असल्यास शस्त्रक्रिया काढून टाकणे सूचित केले जाते. स्थानिक ऍनेस्थेसिया अंतर्गत वापरले जाते.
व्हायरसच्या स्थानिक उपचारांचा मुख्य तोटा म्हणजे चट्टे सोडणे आणि पुन्हा पडण्याची उच्च शक्यता. म्हणून स्थानिक उपचारऔषधोपचार सह संयोजनात चालते करणे आवश्यक आहे, ज्याचा उद्देश वाढ पुन्हा दिसणे प्रतिबंधित करणे आहे.
इम्युनोमोड्युलेटरी ड्रग थेरपी
औषध उपचार मानवी रोगप्रतिकार प्रणाली मजबूत आणि पुनर्संचयित करून घातक निओप्लाझम प्रतिबंधित करण्याचा उद्देश आहे.

खालील औषधे मानवी पॅपिलोमाव्हायरस बरा करण्यास मदत करतात:
- ऍलोकिन-अल्फा. ज्या स्त्रियांना कर्करोगाचा धोका जास्त असतो अशा स्त्रियांना इंट्राव्हेनस लिहून दिले जाते.
- ग्रोप्रिनोसिन, एपिजेन इंटिमेट, पनवीर. एचपीव्हीचा विकास रोखण्यासाठी गोळ्या. व्हायरसची बाह्य अभिव्यक्ती त्वरीत दूर करा.
- विफेरॉन. रचना मध्ये वापरले स्थानिक उपाय जटिल थेरपीएचपीव्ही. व्हायरसचा विकास त्वरीत थांबवते आणि त्वचेच्या ट्यूमर काढून टाकते.
- जेनफेरॉन. टॉरिन, इंटरफेरॉन आणि बेंझोकेनवर आधारित औषधाचा एक शक्तिशाली अँटीव्हायरल प्रभाव आहे आणि एचपीव्हीचे प्रकटीकरण त्वरीत दूर करण्यात आणि रोग प्रतिकारशक्ती वाढविण्यात मदत करते.
इतर इम्युनोमोड्युलेटरी औषधे: लेव्हॅमिसोल, थायमोसिन, इझिनोप्लेक्स, लिकोपिड, इम्युनोमॅक्स आपल्याला उपचारादरम्यान मिळालेले परिणाम एकत्रित करण्यास आणि रोग प्रतिकारशक्तीमध्ये लक्षणीय वाढ करण्यास अनुमती देतात. स्थानिक औषधे (सायक्लोफेरॉन, इंटरफेरॉन मलम) पॅपिलोमा आणि कंडिलोमासचा आकार कमी करण्यास मदत करतात, जे देखील वाढतात. स्थानिक प्रतिकारशक्ती. पोडोफिलिन किंवा वर्टेक सारख्या स्थानिक नेक्रोटिक मलमांद्वारे नुकसान झालेल्या विस्तृत क्षेत्रांवर उपचार केले जातात.

पारंपारिक पद्धती
जर व्हायरस वेळेवर आढळला असेल तर आपण पद्धतींचा वापर करून औषधोपचार न करता करू शकता पारंपारिक औषध. रुग्णांची पुनरावलोकने "आजीच्या" पद्धतींची प्रभावीता आणि गती दर्शवतात.
लोक उपायांसह एचपीव्ही कसा बरा करावा:
- बटाट्याचा रस. ताजे पिळून काढलेला बटाट्याचा रस दिवसातून अमर्यादित वेळा पॅपिलोमा आणि मस्से वंगण घालण्यासाठी वापरला जातो.
- पिवळ्य फुलांचे एक रानटी फुलझाड रस (एक फार्मसी मध्ये खरेदी केले जाऊ शकते). समस्या क्षेत्राला हलके वाफ करा, नंतर थोड्या प्रमाणात वंगण घालणे वनस्पती तेल. पिवळ्य फुलांचे एक रानटी फुलझाड रस थेट पॅपिलोमावर लावा, त्वचेच्या निरोगी भागांशी संपर्क टाळा, दिवसातून दोनदा. वाढीचे मृत क्षेत्र नियमितपणे काढून टाका जर ते स्वतःच पडले नाहीत.
- एरंडेल तेल. ट्यूमर पूर्णपणे अदृश्य होईपर्यंत उत्पादनासह श्लेष्मल त्वचेच्या समस्या भागात वंगण घालणे.
तसेच, पॅपिलोमा विषाणूला दडपण्यासाठी, आपण विशेष हर्बल तयारी वापरू शकता, जे सहजपणे पारंपारिक इम्युनोमोड्युलेटर्स बदलू शकतात.
लक्षात ठेवा! पारंपारिक पद्धतींसह औषध उपचार पुनर्स्थित करण्याच्या शक्यतेबद्दल आपण आपल्या डॉक्टरांचा सल्ला घ्यावा. सर्व पारंपारिक औषधे काही प्रकरणांमध्ये मदत करत नाहीत; उदाहरणार्थ, ते गर्भाशय ग्रीवा आणि योनीच्या भिंतींवर पॅपिलोमास बरे करण्यास मदत करणार नाहीत.
एचपीव्हीचा उपचार करताना, आपण लैंगिक क्रियाकलापांपासून दूर राहावे आणि सक्ती देखील करावी कायम भागीदारव्हायरसची चाचणी घ्या.
आपण वेळेवर लक्षणे ओळखल्यास आणि योग्य उपचार निवडल्यास, विषाणूजन्य संसर्गास कर्करोगाच्या स्थितीत बदलण्यापासून रोखणे शक्य आहे.
उपचाराशिवाय, एचपीव्ही सामान्य सर्दीप्रमाणे स्वतःहून निघून जात नाही.
घातक निओप्लाझममध्ये झीज होण्याचा उच्च धोका असलेल्या विषाणूंची ओळख पटविण्यासाठी त्वरित उपचार आवश्यक आहेत. अन्यथा, कॉन्डिलोमा विकसित होत राहतील, जरी हे लक्षात घ्यावे की एचपीव्ही शरीरातून पूर्णपणे काढून टाकले जाऊ शकत नाही, आपण केवळ त्याचा विकास आणि क्रियाकलाप अवरोधित करू शकता.
मानवी पॅपिलोमाव्हायरस संसर्ग हा एक पॅथोफिजियोलॉजिकल घाव आहे जो मानवी शरीरात विकसित होतो आणि जिव्हाळ्याच्या भागात जननेंद्रियाच्या मस्से आणि मस्से दोन्ही दिसण्यास उत्तेजन देतो.
विषाणूच्या काही विशिष्ट प्रकारांमुळे अधिक गंभीर बदल होऊ शकतात - ट्यूमरचे स्वरूप.
वैद्यकीय पदनाम (ICD-10 नुसार): संसर्ग म्हणून रोगाची संख्यात्मक व्याख्या - B 97.7 आणि व्हायरल मस्सेच्या घटनेचा आरंभकर्ता - B 07.
इंग्रजी परिभाषेत HPV ला HPV असे संबोधले जाते.
या लेखात आम्ही तुम्हाला ते काय आहे ते सांगू - स्त्रियांमध्ये मानवी पॅपिलोमाव्हायरस (एचपीव्ही, पॅपिलोमाव्हायरस), फोटोमध्ये संसर्ग कसा दिसतो, त्याची कारणे, लक्षणे आणि चिन्हे काय आहेत, उपचार काय आहेत.
संक्रमणाची कारणे आणि मार्ग
स्त्रियांमध्ये मानवी पॅपिलोमाव्हायरस कोठून येतो, कोण एचपीव्हीचा वाहक असू शकतो आणि ते काय आहे?
स्त्रीला संसर्ग होण्याचा मुख्य मार्ग म्हणजे असुरक्षित लैंगिक संबंध., जे, संसर्गाची एक पद्धत म्हणून, जननेंद्रियाच्या मस्से दिसण्यासाठी अग्रगण्य ताणांचे प्रसारण सुनिश्चित करते.
तथापि, प्रेषण मार्ग लैंगिक संपर्कापुरते मर्यादित नाहीत. एचपीव्ही (ह्युमन पॅपिलोमाव्हायरस) महिलांमध्ये कसा संक्रमित होतो? जोखीम घटक:
जोखीम गटात समाविष्ट आहेगर्भनिरोधक औषधे घेत असलेल्या मानवतेच्या अर्ध्या भागाचे प्रतिनिधी, तसेच लैंगिक संक्रमित रोगांनी ग्रस्त असलेल्या महिला.
एचपीव्हीसह लैंगिक संक्रमित संसर्ग - गोनोरिया, सिफिलीस - एकाच वेळी प्रसारित होण्यात धोका आहे. येथे असुरक्षित लैंगिक संबंधशरीराच्या संभाव्य जटिल संसर्ग.
अर्ज सिझेरियन विभागएपिथेलियल टिश्यूद्वारे व्हायरसच्या प्रवेशाची शक्यता देखील वाढते.
समान संसर्ग परिस्थितीत ज्या महिलांची रोगप्रतिकारक शक्ती कमकुवत आहे त्यांना एचपीव्हीचा संसर्ग होण्याची शक्यता जास्त असते(प्रतिकारशक्तीमध्ये तीव्र घट, तीव्र श्वसन संक्रमण, फ्लू, तणाव, तीव्र थकवा).
स्त्रियांमध्ये मानवी पॅपिलोमाव्हायरस - कारणे आणि लक्षणे:
एचपीव्हीचे प्रकार आणि प्रकार: उच्च ऑन्कोजेनिसिटीच्या जातींची वर्गीकरण आणि यादी
आधुनिक तंत्रज्ञानामुळे ओळखणे शक्य झाले आहे मानवी एचपीव्हीचे 100 पेक्षा जास्त प्रकार, जे धोक्याच्या प्रमाणात लक्षणीय भिन्न आहेत.
अत्यंत ऑन्कोजेनिक मानवी पॅपिलोमाव्हायरस (ऑनकोजेनिक एचपीव्ही) च्या उपस्थितीमुळे स्त्रियांमध्ये, विशेषतः गर्भाशयाच्या मुखाचा कर्करोग होण्याचा धोका वाढतो.
एचपीव्हीचे काही प्रकार मानवी शरीरात आयुष्यभर राहू शकतात आणि धोकादायक परिस्थिती उद्भवू शकत नाहीत - अशा प्रकारांना नॉन-ऑनकोजेनिक गटाचे स्ट्रेन म्हणतात.
पूर्णपणे गैर-ऑनकोजेनिक एचपीव्ही प्रकार. 1, 2, 4, 5 हे स्ट्रॅन्स आहेत ज्यामुळे ऊती आणि त्वचेमध्ये रोगजनक बदल होत नाहीत.
कमी धोक्याचे ताण. 40-44 प्रकार, 3, 11, 13, 32, 34, 51,61, 72, 73 आणि 6 सह, चांगली प्रतिकारशक्ती असलेले, झीज होऊन बदल घडवून आणत नाहीत, परंतु नकारात्मक घटकांच्या दीर्घकाळापर्यंत प्रदर्शनासह ते कधीकधी दिसू लागतात. घातक ट्यूमर.
मध्यवर्ती धोका HPV. ५२, ५३, ५६, ५८ आणि ३०, ३५, ४५.
महिलांमध्ये उच्च ऑन्कोजेनिक धोका असलेल्या एचपीव्ही स्ट्रेन. , स्तन ग्रंथी, गर्भाशय ग्रीवा - सर्वात धोकादायक स्ट्रेनच्या प्रभावाचे परिणाम.
संपूर्ण यादी: 50, 59, 68, 64, 70 आणि 16, 18, 31, 33, 39. या प्रकारचे एचपीव्ही महिलांसाठी सर्वात धोकादायक आहेत, ते खराब होऊ लागलेल्या पेशींचा डीएनए देखील बदलू शकतात.
तसेच आहे शरीरावरील वाढीच्या स्थानावर आणि संसर्गाच्या प्रकारावर थेट अवलंबन: HPV प्रकार 7 मुळे कसायांवर मस्से दिसतात, HPV 1, 2, 4 - पायाच्या तळव्यावर, HPV 13 आणि 32 - तोंडाच्या श्लेष्मल त्वचेवर, HPV 30, 11, 6 - वर. फुफ्फुसाचा मार्ग.
एचपीव्ही प्रकार 11 आणि 6, 54 आणि 42 च्या संपर्कात आल्यावर पॉइंटेड निओप्लाझम तयार होतात.
विकास अल्गोरिदम: लक्षणे आणि चिन्हे, फोटो
एचपीव्ही संसर्ग लक्षणांशिवाय होतो तीक्ष्ण चिन्हेसंसर्ग, लैंगिक संक्रमित रोगांप्रमाणेच.
एक आळशी प्रक्रिया, रीलेप्सच्या प्रकटीकरणाशी संबंधित नाही, ती पूर्णपणे प्रकट होईपर्यंत किंवा शरीराद्वारे नष्ट होईपर्यंत हळूहळू विकसित होते.
 महिलांमध्ये एचपीव्हीचा उष्मायन कालावधी. एचपीव्हीचा लक्षणे नसलेला विकास प्रामुख्याने सुमारे तीन महिने टिकतो, ज्या दरम्यान संसर्ग वाढतो (व्हायरस प्रतिकृती होतो) आणि निरोगी ऊतींवर परिणाम होतो.
महिलांमध्ये एचपीव्हीचा उष्मायन कालावधी. एचपीव्हीचा लक्षणे नसलेला विकास प्रामुख्याने सुमारे तीन महिने टिकतो, ज्या दरम्यान संसर्ग वाढतो (व्हायरस प्रतिकृती होतो) आणि निरोगी ऊतींवर परिणाम होतो.
कधीकधी सुप्त अवस्था केवळ 16 दिवस टिकू शकते किंवा दीर्घ कालावधीपर्यंत पोहोचू शकते - 12 महिन्यांपर्यंत.
80-90% प्रकरणांमध्ये, 25 वर्षांपेक्षा कमी वयाच्या तरुण स्त्रियांची प्रतिकारशक्ती रोगाचा सामना करते, संसर्ग दूर करते (नैसर्गिक निर्मूलन). उर्वरित 10-20% मध्ये, व्हायरस सक्रिय होतो आणि क्रॉनिक स्टेजमध्ये प्रवेश करतो.
क्रियाकलाप स्टेज. संसर्गाची चिन्हे उघड्या डोळ्यांनी देखील शोधली जाऊ शकतात - सर्व प्रथम, त्वचेच्या गाठी दिसतात आणि वेगाने वाढतात.
रोगप्रतिकारशक्ती कमी झाल्यामुळे उर्जा कमी होऊ शकते आणि जुनाट आजार पुन्हा होऊ शकतात.
एचपीव्हीची चिन्हे आणि इतर निओप्लाझममधील फरक. विषाणूच्या सक्रियतेनंतर, योनिमार्गाच्या जखमांचे निदान केले जाते, जिवाणू योनिसिस आणि जिव्हाळ्याच्या क्षेत्रामध्ये खाज सुटणे द्वारे दर्शविले जाते.
मुख्य फरक: पॅपिलोमा रंग बदलण्याच्या क्षमतेद्वारे दर्शविले जातात, तर moles सावलीच्या परिवर्तनाद्वारे दर्शविले जात नाहीत.
एचपीव्ही (ह्युमन पॅपिलोमाव्हायरस) स्त्रियांमध्ये स्वतःला कसे प्रकट करते: पॅपिलोमाच्या ठिकाणी जळजळ होते आणि त्यातून रंगहीन द्रव वाहू शकतो, ज्यामुळे जळजळ होते.
एचपीव्ही संसर्गामुळे निओप्लाझम:
- exophytic condylomas. मोठ्या जननेंद्रियाच्या मस्से आणि लहान समाविष्ट आहेत, ज्याची तुलना केली जाते बाह्य प्रकटीकरण"फुलकोबी" सह;
- सपाट warts. गर्भाशय ग्रीवा आणि योनीच्या श्लेष्मल झिल्लीवर स्थानिकीकृत;
- वेस्टिब्युलर पॅपिलोमॅटोसिस. हे योनीच्या वेस्टिब्यूलच्या क्षेत्रामध्ये दिसून येते, ज्यावर लहान, परंतु मोठ्या संख्येनेपॅपिलोमा सारखी वाढ.

पॅपिलोमास देखील त्यांच्या संरचनेद्वारे मोल्सपासून वेगळे केले पाहिजेत, ज्यात सहसा त्यांच्या संरचनेत रक्तवाहिन्या नसतात, परंतु मेलानोसाइट्स असतात.
तथापि, त्वचेवरील निर्मितीच्या ओळखीची अचूक पुष्टी वैद्यकीय अभ्यासाद्वारे प्रदान केली जाते - बायोप्सी.
एचपीव्हीचे हे प्रकटीकरण, जसे की शरीरावर त्वचेच्या वाढीची अचानक आणि तीव्र निर्मिती, प्रतिकारशक्ती कमी होणे आणि महिलांमध्ये एचपीव्हीची प्रगती दर्शवते.
महिलांमध्ये मानवी पॅपिलोमाव्हायरस (एचपीव्ही, पॅपिलोमाव्हायरस) च्या उपस्थितीची लक्षणे आणि चिन्हे फोटोमध्ये शरीरावर आणि चेहऱ्यावर:


कोणाशी संपर्क साधावा आणि पॅपिलोमाव्हायरस कसे ओळखावे
महिलांमध्ये एचपीव्ही कसा शोधायचा? आपण जिव्हाळ्याचा क्षेत्रातील condylomas बद्दल चिंतित असल्यास, आपण पाहिजे स्त्रीरोगतज्ञाचा सल्ला घ्या, जर - शरीराच्या इतर भागांवर, नंतर त्वचारोग तज्ञ पहा.
रोगाच्या दृश्यमान अभिव्यक्तींच्या अनुपस्थितीत, आपण हे करू शकता थेरपिस्टला भेट द्या HPV चे प्रकार निश्चित करण्यासाठी चाचण्यांसाठी कोण तुम्हाला संदर्भ देईल (परिणामांचा अभ्यास केल्यानंतर, पुरेसे उपचार लिहून दिले जातात).
जर तुम्हाला ट्यूमर काढायचा असेल तर तुम्हाला आवश्यक आहे सर्जनला भेट द्या.
 ताण अनेक पद्धतींनी ओळखले जातात, यासह - पीसीआर (स्त्रीच्या मूत्रमार्गातून स्वॅब घेतला जातो) आणि रक्त तपासणी.
ताण अनेक पद्धतींनी ओळखले जातात, यासह - पीसीआर (स्त्रीच्या मूत्रमार्गातून स्वॅब घेतला जातो) आणि रक्त तपासणी.
गर्भाशय ग्रीवामधील बदलांचा संशय असल्यास, या भागातून तपासणीसाठी साहित्य घेतले जाते आणि Papanicolaou पद्धत वापरून निदान.
त्वचेच्या किंवा श्लेष्मल त्वचेच्या स्क्रॅपिंगचा वापर करून सिस्टोलॉजिकल स्मीअर फार माहितीपूर्ण नाही, कारण ते रोगजनकांचे फक्त मोठे क्लस्टर शोधते, तर पीसीआर एकच विषाणू देखील शोधते.
डिजेन चाचणी ही सर्वात प्रगत मानली जाते, ज्यामध्ये भिन्न प्रकार ओळखण्यासाठी सर्वात जास्त संवेदनशीलता आहे. हे आपल्याला शरीराच्या पेशी आणि ऊतकांमधील व्हायरल डीएनए तुकड्यांचे सर्वात प्रभावीपणे निदान करण्यास अनुमती देते.
धोका आणि परिणाम
महिलांमध्ये मानवी पॅपिलोमाव्हायरस धोकादायक का आहे? HPV साठी उपचारांचा अभाव ठरतोत्वचेचे विकृतीकरण, ज्यावर अनैसथेटिक बदल होतात आणि ऑन्कोजेनिक प्रकारांची उपस्थिती कर्करोगाच्या घटनेस उत्तेजन देते.
एचपीव्ही सह, डिसप्लेसिया देखील साजरा केला जाऊ शकतो - एक पूर्वस्थिती जी एपिथेलियल पेशींच्या केंद्रकांचे रूपांतर करते. जर लवकर आढळून आले तर, पुराणमतवादी उपचार केले जाऊ शकतात, नंतर केवळ शस्त्रक्रिया.
सर्वात धोकादायक संयोजन मानले जाते 16 आणि 18 एचपीव्ही स्ट्रेनचे ओळखले गेले ज्यामुळे पेशींमध्ये जलद उत्परिवर्तन होते. अशा रुग्णांना सूचित केले जाते जलद उपचारसंभाव्य हानी कमी करण्यासाठी.
उपचार पद्धती आणि रोगनिदान
 जर संसर्ग आधीच झाला असेल तर एचपीव्ही शरीरातून पूर्णपणे काढून टाकता येत नाही. रोगप्रतिकारशक्ती वाढवणे, तसेच ओळखलेल्या स्ट्रेन विरुद्ध प्रतिपिंडांचे उत्पादन वाढवणे हे अंतिम ध्येय आहे.
जर संसर्ग आधीच झाला असेल तर एचपीव्ही शरीरातून पूर्णपणे काढून टाकता येत नाही. रोगप्रतिकारशक्ती वाढवणे, तसेच ओळखलेल्या स्ट्रेन विरुद्ध प्रतिपिंडांचे उत्पादन वाढवणे हे अंतिम ध्येय आहे.
अशा प्रकारे, विषाणूचे दडपण शरीराद्वारे स्वतंत्रपणे केले जाईल.
warts आणि जननेंद्रियाच्या warts उपस्थितीत, त्यांचे निर्मूलन फक्त चालते यांत्रिकरित्या- लेसर बर्निंग, स्केलपेल किंवा क्रायोडस्ट्रक्शन.
अँटीव्हायरल औषधे. औषधांच्या या गटामध्ये अँटीव्हायरल एजंटचा समावेश आहे जो शरीराला संक्रमणाविरूद्ध अँटीबॉडीज तयार करण्यास प्रारंभ करण्यासाठी स्पष्ट सिग्नल देण्यास अनुमती देतो.
ज्ञात औषधे: Lykopid, Groprinosin, Isoprinosine (HPV च्या प्रकारानुसार 7 ते 30 दिवसांपर्यंत घेतले जाते).
आहारातील परिशिष्ट. आहारातील पूरक गटातील औषधे: इंडिनोल, इंडोल-3-कार्बिनॉल, प्रॉमिसान, वोबेन्झिम - कमी ऑन्कोजेनिकता असलेल्या विषाणूच्या उपस्थितीत किंवा नॉन-ऑनकोजेनिक गटाच्या स्ट्रॅन्सच्या उपस्थितीत वापरली जातात.
प्रतिजैविक. या गटातील औषधे फक्त तेव्हाच वापरली जातात जेव्हा एचपीव्ही लैंगिक संक्रमित संसर्गासह 30 दिवसांपेक्षा जास्त कालावधीसाठी एकत्र केले जाते.
इम्युनोमोड्युलेटर्स. इंटरफेरॉन, इम्युनल, सायक्लोफेरॉन, व्हिफेरॉन हे केवळ विषाणूचे पुनरुत्पादन रोखू शकत नाहीत तर त्वचेच्या ट्यूमरची वाढ देखील थांबवू शकतात.
औषधी वनस्पती. रोगप्रतिकार शक्ती वाढविण्याच्या सहाय्यक पद्धतींपैकी फायटोप्रॉडक्ट्स आहेत.
शरीराच्या संरक्षणास सक्रिय करण्यासाठी, आपण इचिनेसिया, जिन्सेंग रूट, एल्युथेरोकोकस किंवा रोडिओला गुलाब (टिंचर किंवा हर्बल डेकोक्शन्सच्या स्वरूपात) घ्यावे. प्रामुख्याने वसंत ऋतु आणि शरद ऋतूतील कालावधीत विहित.
 जीवनसत्त्वे. संसर्ग व्हिटॅमिन कमतरता सिंड्रोम ठरतो, त्यामुळे उपस्थिती व्हिटॅमिन कॉम्प्लेक्स- Vitrum, Complivit किंवा Pikovit - HPV चा रुग्णाच्या आहारात समावेश करणे आवश्यक आहे. किमान एक महिना स्वीकारला जातो.
जीवनसत्त्वे. संसर्ग व्हिटॅमिन कमतरता सिंड्रोम ठरतो, त्यामुळे उपस्थिती व्हिटॅमिन कॉम्प्लेक्स- Vitrum, Complivit किंवा Pikovit - HPV चा रुग्णाच्या आहारात समावेश करणे आवश्यक आहे. किमान एक महिना स्वीकारला जातो.
कॉन्डिलोमासद्वारे योनीला होणारे व्यापक नुकसान लक्षात घेता, डॉक्टर एकाच वेळी मानवी पॅपिलोमाव्हायरस संसर्गाने पीडित महिलांना मलम लिहून देतात.
उदाहरण - 5% अल्डारा क्रीम, एपिजेन इंटिमेट स्प्रे. नंतरचा पर्याय दिवसातून चार वेळा प्रभावित भागात फवारणीसाठी वापरला जातो.
उपचारासाठी रोगनिदान अनुकूल असल्यासरुग्ण डॉक्टरांच्या सर्व शिफारसींचे पालन करतो, परंतु त्याला आयुष्यभर त्याच्या आरोग्याकडे लक्ष द्यावे लागेल.
प्रतिबंधात्मक उपाय
प्रतिकारशक्ती राखणेसंसर्ग टाळण्यासाठी हा मूलभूतपणे महत्त्वाचा मार्ग आहे.
दुसरी सर्वात महत्वाची अट समाविष्ट आहे संक्रमित लोकांशी संपर्क मर्यादित करणे, तिसरा - पूल, बाथहाऊस आणि इतर सार्वजनिक ठिकाणी भेट देताना स्वच्छता राखणे.
इतर प्रभावी मार्गसंसर्ग प्रतिबंध:
- अनौपचारिक भागीदारांसह संभोग करताना गर्भनिरोधकाच्या अवरोध पद्धती वापरा;
- इतर लोकांच्या वस्तू आणि स्वच्छता उत्पादने वापरण्यास नकार द्या;
- व्यायाम करा आणि बैठी जीवनशैली टाळा;
- वेळोवेळी थेरपिस्टला भेट द्या आणि HPV साठी चाचणी घ्या.
 प्रतिबंधाची आणखी एक सुप्रसिद्ध पद्धत म्हणजे लसीकरण.तथापि, लस केवळ चार प्रकारच्या HPV (16 आणि 18, 6 आणि 11) पासून संरक्षण करण्यास मदत करते.
प्रतिबंधाची आणखी एक सुप्रसिद्ध पद्धत म्हणजे लसीकरण.तथापि, लस केवळ चार प्रकारच्या HPV (16 आणि 18, 6 आणि 11) पासून संरक्षण करण्यास मदत करते.
जर्मन गार्डासिल ही सर्वात प्रसिद्ध लस आहे, जी गार्डासिल 9 नावाच्या वेगळ्या प्रकाराद्वारे पूरक आहे, ज्यामध्ये अतिरिक्त प्रकारचे एचपीव्ही (52 आणि 58, 33 आणि 45, 31) देखील समाविष्ट आहेत.
Cervarix (UK) फक्त 16 आणि 18 प्रकारच्या स्ट्रेनवर परिणाम करण्यासाठी वापरला जातो.
महिलांमध्ये मानवी पॅपिलोमाव्हायरस - उपचार आणि प्रतिबंध:
आता आपल्याला माहित आहे की मानवी पॅपिलोमाव्हायरस कुठून येतो आणि तो स्त्रियांमध्ये कसा प्रकट होतो, कोणते एचपीव्ही स्त्रियांसाठी धोकादायक आहेत आणि ते कसे ओळखावे.
HPV मध्ये काही आरोग्य धोके असताततथापि, योग्य थेरपी निवडून, व्हायरसपासून होणारे नुकसान कमी केले जाऊ शकते.
उच्च ऑन्कोजेनिसिटीचे एचपीव्ही प्रकार ओळखल्यास विशेष लक्ष देणे आवश्यक आहे. एक विषाणू जो सुप्त स्वरूपात आहे आणि झीज होऊन बदल होत नाही तो गंभीर उपचारांच्या अधीन नाही.
आजपर्यंत, सुमारे 100 प्रकारचे मानवी पॅपिलोमाव्हायरस (HPV) ओळखले गेले आहेत. त्वचेवर आणि श्लेष्मल त्वचेवर राहून, मानवी पॅपिलोमाव्हायरस संसर्ग (PVI) सौम्य निओप्लाझम होऊ शकतो आणि उपकला पेशींचे घातक स्वरूपात रूपांतर करू शकतो. हे सर्वात सामान्य संक्रमणांपैकी एक म्हणून ओळखले जाते जे लैंगिकरित्या संक्रमित केले जाऊ शकते आणि रशियाच्या युरोपियन झोनच्या 30.3% लोकसंख्येमध्ये आढळले.
मानवी पॅपिलोमाव्हायरस संसर्ग कसा होतो आणि जोखीम घटक कोणते आहेत?
संसर्गाची कमाल वारंवारता सर्वात लैंगिकदृष्ट्या सक्रिय वयात (15-30 वर्षे) आढळते आणि स्त्रियांमध्ये ती 17.6-20.8% असते आणि त्यांची वाढ त्यांच्या लैंगिक भागीदारांच्या संख्येच्या थेट प्रमाणात असते. स्त्रीरोगशास्त्रातील मानवी पॅपिलोमाव्हायरसवरील संशोधनाच्या परिणामांकडे विशेष लक्ष देणे या वस्तुस्थितीद्वारे स्पष्ट केले आहे:
- 3 वर्षांनंतर 70% स्त्रिया, लैंगिक जीवनाच्या सुरुवातीपासून मोजतांना, PVI ची लागण झाली आहे;
- बाळाच्या जन्मादरम्यान आईकडून बाळाला संभाव्य संसर्ग;
- स्त्रियांमधील सर्व कर्करोगांपैकी १२% एचपीव्हीशी संबंधित आहेत;
- जरी 30 वर्षांनंतर या पीव्हीआयचा प्रादुर्भाव दर कमी होतो (8.5-10%), गर्भाशयाच्या मुखाच्या कर्करोगाचे प्रमाण देखील वाढते;
- गर्भाशयाच्या ग्रीवेच्या स्क्वॅमस सेल कार्सिनोमाच्या जवळजवळ सर्व प्रकरणांमध्ये, या विषाणूचा डीएनए चाचणी सामग्रीमध्ये आढळतो; 45 वर्षांखालील महिलांमध्ये प्रादुर्भावाच्या बाबतीत, गर्भाशयाच्या मुखाचा कर्करोग घातक ट्यूमरमध्ये (स्तन कर्करोगानंतर) दुसऱ्या स्थानावर आहे;
या संदर्भात, एचपीव्ही विरूद्ध लसीकरण विशेष महत्त्व आहे.
अगदी नगण्य यांत्रिक नुकसानआणि श्लेष्मल त्वचा किंवा त्वचेची दाहक प्रक्रिया, डायपर पुरळ, योनीतून स्त्राव, मूत्रमार्ग आणि प्रीप्युटिअल सॅकमध्ये स्मेग्मा जमा झाल्यामुळे त्वचेची मळणी. संसर्गाचा स्त्रोत आजारी लोक किंवा क्लिनिकल अभिव्यक्तीशिवाय व्हायरस वाहक आहेत.
बहुतेक प्रकरणांमध्ये, संसर्ग लैंगिक संपर्काद्वारे होतो, परंतु रुग्ण किंवा विषाणू वाहक (हँडशेक इ.) यांच्या थेट संपर्काच्या परिणामी देखील शक्य आहे, कमी वेळा - स्वच्छताविषयक वस्तूंच्या सामान्य वापराद्वारे, हवा किंवा पाण्याद्वारे. जिम, बाथहाऊस किंवा स्विमिंग पूल. संसर्ग देखील शक्य आहे वैद्यकीय कर्मचारीलेसर नाश किंवा कंडिलोमासच्या डायथर्मोकोग्युलेशनच्या उपचारादरम्यान उद्भवणार्या धुरामुळे आणि केस काढणे, मुंडण करणे, नखे "चावणे" आणि त्वचा स्क्रॅच करताना स्वत: ची संसर्ग अनेकदा होते.
रोगाच्या प्रकटीकरण आणि/किंवा तीव्रतेत योगदान देणारे मुख्य जोखीम घटक आहेत:
- सहवर्ती रोगांसह शरीराची इम्यूनोलॉजिकल प्रतिक्रिया कमी होते अंतर्गत अवयव, हायपोविटामिनोसिस, धूम्रपान आणि मद्यपान, सायटोस्टॅटिक एजंट्ससह उपचार आणि रोगप्रतिकारक रोग.
- संबंधित, प्रामुख्याने संसर्गजन्य रोग, विशेषत: लैंगिक संपर्काद्वारे प्रसारित होणारे (गोनोरिया, सायटोमेगॅलव्हायरस आणि मायकोप्लाझ्मा, ट्रायकोमोनियासिस, बॅक्टेरियल योनिओसिस इ.).
- लैंगिक संभोगाची लवकर सुरुवात आणि मोठ्या संख्येने भागीदार; जननेंद्रियाच्या किंवा पेरिअनल कॉन्डिलोमॅटोसिस, गर्भाशयाच्या ग्रीवेचा कर्करोग ग्रस्त महिलांशी लैंगिक संपर्क.
- हार्मोनल असंतुलन, विशेषत: मधुमेहासह, ग्लुकोकोर्टिकोइड्स घेणे, तसेच डिस्बिओसिस.
- वैद्यकीय प्रक्रिया आणि हाताळणी, विशेषत: अंतर्भूत करणे आणि काढणे इंट्रायूटरिन डिव्हाइस, इंस्ट्रुमेंटल गर्भपात आणि डायग्नोस्टिक क्युरेटेज.
पॅपिलोमाव्हायरस संसर्गाची लक्षणे
HPV बद्दल थोडक्यात माहिती
रोगजनक शरीरात प्रवेश केल्यापासून रोगाच्या पहिल्या प्रकटीकरणापर्यंत (उष्मायन कालावधी), सरासरी 3 महिने जातात (3 आठवड्यांपासून एक वर्षापर्यंत). सुरुवातीच्या टप्प्यावर, शरीरात विषाणूच्या विकासासाठी अनुकूल परिस्थिती नसताना, रोगाशिवाय पीव्हीआय वाहून नेणे शक्य आहे. अन्यथा, ते पेशींच्या जनुक संरचनांमध्ये एकत्रित केले जाते, ज्यामुळे लक्षणे दिसू लागतात.
सर्व क्लिनिकल प्रकटीकरण 3 गटांमध्ये एकत्रित:
- त्वचेचे घाव - सामान्य, सपाट, प्लांटार, काही इतर प्रकारचे मस्से आणि नॉन-वॉर्टी जखम.
- जननेंद्रियाच्या अवयवांच्या श्लेष्मल त्वचेचे घाव - विविध प्रकार condylomas, carcinoma आणि non-condylomatous जखम.
- इतर श्लेष्मल झिल्लीचे घाव - स्वरयंत्र, जीभ, अन्ननलिका, गुदाशय, श्वासनलिका, नेत्रश्लेष्मला इ.
सरासरी, गर्भाशयाच्या ग्रीवेच्या स्क्वॅमस सेल कार्सिनोमाच्या सर्व प्रकरणांपैकी 99.5% मध्ये मानवी पॅपिलोमा डीएनए असतो. मानवी पॅपिलोमाव्हायरस संसर्गाचे प्रकटीकरण आणि उपचार मुख्यत्वे व्हायरसच्या प्रकारावर अवलंबून असतात. जननेंद्रियाच्या श्लेष्मल त्वचेच्या इंटिग्युमेंटरी एपिथेलियमला झालेल्या नुकसानाच्या ऑन्कोलॉजिकल प्रकारांशी संबंधित सर्वात सामान्य आणि धोकादायक सुमारे 35 प्रकार आहेत.
सर्व प्रकारच्या रोगजनकांचे वर्गीकरण त्यांच्यामुळे होणाऱ्या घातक पेशींच्या परिवर्तनाच्या जोखमीच्या प्रमाणात केले जाते. मुख्य:
- कमी प्रमाणात ऑन्कोजेनिसिटी - व्हायरसचे प्रकार 6 आणि 11, जननेंद्रियाच्या अवयवांमध्ये आणि गुद्द्वार किंवा गुद्द्वार (पेरिअनल कॉन्डिलोमास) च्या आसपासच्या त्वचेवर, तसेच गर्भाशयाच्या ग्रीवेच्या एपिथेलियल पेशींचे डिसप्लेसीया विकसित करतात. सौम्य पदवी; कंडिलोमॅटोसिसच्या सरासरी 90% प्रकरणांमध्ये ते खाते आहेत;
- ऑन्कोजेनिक जोखमीची मध्यम पदवी - 31, 33 आणि 35;
- उच्च प्रमाणात ऑन्कोजेनिक जोखीम - 16 आणि 18, जे गर्भाशयाच्या मुखातून 50-80% ऊतींच्या नमुन्यांमध्ये स्क्वॅमस एपिथेलियमच्या मध्यम डिस्प्लेसियासह आढळतात आणि 90% कर्करोगाच्या ऊतींच्या वरवरच्या थरांमध्ये आढळतात (नॉन-इनवेसिव्ह कॅन्सर ज्यामध्ये ऊतींमध्ये खोलवर वाढू नका).
क्लिनिकल चित्र
क्लिनिकल आणि मॉर्फोलॉजिकल चित्रानुसार, गुद्द्वार आणि जननेंद्रियांमध्ये संसर्ग कॉन्डिलोमासद्वारे प्रकट होतो. विविध प्रकार- अॅक्युमिनेट, बाह्य वाढीसह पॅपिलरी, इंट्राएपिथेलियल (एपिथेलियल लेयरच्या आत वाढ), विशाल बुशके-लेव्हेंश्टीन कॉन्डिलोमा, जो एक प्रकारचा कॉन्डिलोमा अॅक्यूमिनाटा आहे, परंतु एकाच वेळी बाह्य आणि इंट्राएपिथेलियल वाढ आहे आणि कर्करोगाच्या ट्यूमरसारखे आहे.
अभ्यासक्रमाच्या अभिव्यक्ती आणि स्वरूपावर अवलंबून, PVI चे तीन प्रकार वेगळे केले जातात:
- अव्यक्त, किंवा लपलेले (लक्षण नसलेले) ज्यामध्ये उत्परिवर्तित (बदललेले) डीएनए असलेल्या प्रभावित उपकला पेशींचा गहन प्रसार होतो, सामान्य तपासणी आणि आकृतिशास्त्रीय तपासणी दरम्यान अदृश्य होतो. बहुतेकदा हे गर्भाशयाच्या मुखाच्या प्रयोगशाळेच्या तपासणीच्या परिणामी आढळते, कमी वेळा - योनीतून.
- सबक्लिनिकल, क्लिनिकल लक्षणांची अनुपस्थिती किंवा कमीतकमी संख्या आणि त्यात विषाणूजन्य डीएनए घटकांच्या उपस्थितीत संक्रमित ऊतकांमधील हिस्टोलॉजिकल बदल द्वारे वैशिष्ट्यीकृत.
- क्लिनिकल, किंवा प्रकट.
मानवी पॅपिलोमाव्हायरस संसर्ग बहुतेक प्रकरणांमध्ये सुप्त आणि सबक्लिनिकल स्वरूपात अस्तित्वात आहे. रोगाचे प्रकटीकरण उत्तेजक घटक किंवा जोखीम घटकांच्या प्रभावाखाली होते.
सबक्लिनिकल फॉर्म स्वतःला लहान सपाट घटक म्हणून प्रकट करते, बहुतेकदा दृश्यमानपणे अदृश्य होते. 3% एसिटिक ऍसिड ("संशयास्पद" भागावर उपचार केले जाते) चाचणी केल्यानंतर, त्वचेवर सपाट लहान मस्से दिसतात. ते सहसा स्वत: ला लक्षणात्मकपणे दर्शवत नाहीत, परंतु काहीवेळा त्यांना खाज सुटू शकते आणि योनी आणि ग्रीवाच्या भागात स्थानिकीकरण केल्यावर ते लैंगिक संभोग दरम्यान आणि नंतर रक्तस्त्राव आणि योनीतून स्त्राव उत्तेजित करतात.
क्लिनिकल फॉर्म हे प्रामुख्याने जननेंद्रियाच्या क्षेत्रातील विविध प्रकारच्या पुरळांनी दर्शविले जाते, ज्याची लक्षणे घटकांचे स्थान, प्रकार आणि आकार यावर अवलंबून असतात. पारंपारिकपणे, खालील प्रकारचे मस्से वेगळे केले जातात:
- पॉइंट केलेले, जे बोटांच्या आकाराचे प्रोट्र्यूशन्स आहेत, ज्याच्या पृष्ठभागावर लूप किंवा ठिपके असलेल्या स्पॉट्सच्या स्वरूपात एक संवहनी "नमुना" आहे. ते प्रामुख्याने लैंगिक संभोगादरम्यान घर्षणाच्या भागात स्थानिकीकृत केले जातात - लॅबिया मिनोराच्या फ्रेन्युलमच्या क्षेत्रामध्ये, प्रवेशद्वारावर आणि योनीमध्येच, लॅबिया मजोरा आणि मिनोरा, क्लिटॉरिस, हायमेन, गर्भाशय ग्रीवावर, मध्ये. पेरीनियल क्षेत्र, प्यूबिसवर, गुदाभोवती आणि गुदाशयाच्या सर्वात खालच्या भागात, मूत्रमार्गाच्या श्लेष्मल झिल्लीवर बाह्य उघड्याभोवती रिंगच्या स्वरूपात (4-8% मध्ये). मूत्रमार्गाच्या सखोल नुकसानासह, सतत मूत्रमार्गाचा दाह संबंधित लक्षणांसह होतो, ज्याचा उपचार करणे कठीण आहे.
- पॅपिलरी - गुळगुळीत, नॉन-पिगमेंटेड किंवा पिगमेंटेड घटक गोलाकार स्टेमशिवाय, पृष्ठभागावर किंचित वरती. ते बाह्य जननेंद्रियाच्या त्वचेवर स्थित आहेत.
- पापुलर. ते पिगमेंटेशन, जननेंद्रियाच्या मस्सेचे वैशिष्ट्य असलेल्या "बोटांच्या" प्रोट्र्यूशन्सची अनुपस्थिती आणि एपिथेलियमच्या अतिरिक्त स्ट्रॅटम कॉर्नियम (हायप्रेकेराटोसिस) द्वारे वैशिष्ट्यीकृत आहेत. स्थानिकीकरण - अंडकोष, पुरुषाचे जननेंद्रिय आणि बाह्य पृष्ठभागाची त्वचा पुढची त्वचा, पुरुषाचे जननेंद्रिय कोरोनल सल्कस, मादी बाह्य जननेंद्रियाची बाजूकडील पृष्ठभाग, गुदाभोवतीची त्वचा आणि पेरिनियम.
- केराटोटिक - जाड घटक जे लॅबिया मजोराच्या अत्यधिक कोरड्या त्वचेच्या पृष्ठभागावर उठतात. या निर्मितीमुळे लैंगिक साथीदाराला सहज संसर्ग होतो.
- स्पॉट-टाइप मस्से श्लेष्मल त्वचेवर कमी-तीव्रतेच्या गुलाबी-लाल, लालसर-तपकिरी किंवा राखाडी-पांढर्या रंगाच्या डागांच्या स्वरूपात असतात.

जननेंद्रियाच्या warts
जननेंद्रियाच्या मस्सेची गतिशीलता आणि लक्षणे
एक्सोफायटिक प्रकारच्या वाढीसह जननेंद्रियाच्या कंडिलोमास (ऊतकांच्या आत नाही, परंतु बाहेर) हे क्लासिक स्वरूप आहे. त्यांच्या विकासाच्या सुरूवातीस, ते लहान नोड्यूलच्या स्वरूपात मर्यादित पॅपिले आहेत. त्यांचा रंग श्लेष्मल त्वचा किंवा त्वचेच्या रंगापेक्षा भिन्न नाही ज्यावर ते स्थित आहेत. हळुहळू वाढल्याने, पॅपिली मोठ्या आकाराच्या धाग्यासारखी वाढ धारण करतात आणि फुलकोबी किंवा कॉककॉम्बसारखे दिसतात.
पॅपिली दरम्यान आंतरकोशिक द्रवपदार्थाचा प्रवाह दिसून येतो. वाढीची पृष्ठभाग ओलसर आणि चमकदार बनते, ऊतींना सूज येते, मेकरेशन होते, वेदना होतात आणि दुर्गंध. प्रगतीच्या कालावधीत, प्रत्येक पॅपिलोमाच्या मध्यभागी रक्तवाहिन्या दिसतात, उलट विकासासह घटकांच्या उलट. दुय्यम संसर्गाच्या जोडणीसह वाढीचे व्रण अनेकदा उद्भवतात. रिग्रेशन स्टेजवर, पेपिले गुळगुळीत होतात, अगदी मखमली बनतात, शिंगाच्या एपिथेलियमचा थर घट्ट झाल्यामुळे.
गर्भवती महिलांना खूप अनुभव येतो जलद वाढजननेंद्रियातील मस्से रोग प्रतिकारशक्तीत शारीरिक घट आणि बाळंतपणानंतर तितक्याच जलद उत्स्फूर्त प्रतिगमनाचा परिणाम म्हणून. कंडिलोमास जसजसे वाढतात तसतसे ते जन्म कालवा देखील बंद करू शकतात.
निदान पद्धती
रोगनिदानविषयक हेतूंसाठी, रुग्णाच्या नेहमीच्या तपासणी व्यतिरिक्त, विस्तारित कोल्पोस्कोपी, बायोप्सीद्वारे घेतलेल्या सामग्रीची हिस्टोलॉजिकल आणि सायटोलॉजिकल तपासणी केली जाते. इतर लैंगिक संक्रमित संसर्गजन्य घटकांच्या उपस्थितीसाठी चाचण्या आवश्यक आहेत.
पॅपिलोमाव्हायरस संसर्गाच्या चाचण्या विभेदक निदानासाठी खूप महत्त्वाच्या आहेत पीसीआर पद्धती(पॉलिमरेझ चेन रिअॅक्शन) आणि पीसीआर वैयक्तिक प्रकारच्या एचपीव्हीच्या ओळखीसह. याव्यतिरिक्त, इम्युनोफ्लोरोसेंट पद्धतीचा वापर करून गर्भाशय ग्रीवाच्या कालव्यातून घेतलेल्या सामग्रीमध्ये ऑन्कोप्रोटीन्स E6 आणि E7 निश्चित करण्यासाठी विश्लेषण केले जाते, ज्यामुळे कॅरेज वेगळे करणे आणि प्रभावित ऊतक पेशींचे घातक पेशींमध्ये रूपांतर करणे शक्य होते.
मानवी पॅपिलोमाव्हायरस संसर्गाचा उपचार कसा करावा
उपचारांची मुख्य तत्त्वे आहेत:
- जोखीम घटकांचे उच्चाटन जे शरीराची प्रतिकारशक्ती कमी करते.
- रोगाच्या कारक एजंटचे दडपशाही आणि त्याच्या अस्तित्वासाठी आवश्यक अटी काढून टाकणे.
- स्थानिक सुधारणा आणि सामान्य प्रतिकारशक्ती, लसीकरणासह.
मानवी पॅपिलोमाव्हायरस संसर्गाविरूद्ध लसीकरण ही सर्वात आशादायक पद्धत आहे, जी केवळ प्रतिबंधच नाही तर आधीच उद्भवलेल्या त्याच्या प्रकटीकरणांवर उपचार देखील करते. लसीकरण रीकॉम्बिनंट लसींद्वारे केले जाते, ज्याचा प्रभाव ऑन्कोप्रोटीन्स E6 आणि E7 च्या क्रियाकलापांना दडपून आणि सेल्युलर प्रोटीन p53 आणि Rb-105 ची क्रिया वाढवून उच्च ऑन्कोजेनिक जोखीम असलेल्या रोगजनकांवर निर्देशित केला जातो.
या उद्देशासाठी लस वापरल्या जातात:
- "गार्डसिल" - साठी निलंबन स्वरूपात इंट्रामस्क्युलर इंजेक्शन्स. एचपीव्ही प्रकार 6, 11, 16 आणि 18 च्या प्रथिनांच्या विरूद्ध शरीरात विशिष्ट ऍन्टीबॉडीज तयार करणे हा त्याचा प्रभाव आहे;
- "Cervarix" - साठी निलंबन इंट्रामस्क्युलर इंजेक्शनएचपीव्ही प्रकार 16 आणि 18 च्या प्रथिनांच्या विरूद्ध.
एकत्रित उपचारात्मक प्रभाव विनाशकारी आणि रासायनिक पद्धती, तसेच इम्युनोमोड्युलेटर्स आणि गैर-विशिष्ट अँटीव्हायरल एजंट्सचा वापर करतात.
विध्वंसक हार्डवेअर पद्धतींमध्ये क्रायोडेस्ट्रक्शन आणि इलेक्ट्रोडिस्ट्रक्शन, कंडिलोमासचे रेडिओ वेव्ह काढून टाकणे, प्लाझ्मा कोग्युलेशन आणि लेसर थेरपी यांचा समावेश होतो. मानवी पॅपिलोमाव्हायरस संसर्गाच्या उपचारांसाठी रासायनिक विध्वंसक औषधे ट्रायक्लोरोएसीटेट (80-90%), पॉडोफिलोटोक्सिन ( अल्कोहोल सोल्यूशनकिंवा मलई 5%), 5-फ्लोरोरासिल 5% क्रीम, "वरटेक" (सोल्यूशन), "कोल्हॅमिन" (मलम), "सोलकोडर्म" (सोल्यूशन) इ.
नॉनस्पेसिफिक अँटीव्हायरल एजंट्स: ल्युकोसाइट आणि फायब्रोब्लास्ट इंटरफेरॉन, सायक्लोफेरॉन, इंट्रोन-ए, ल्युकिनफेरॉन, निओव्हिर, अॅलोमेडिन (जेल), इ. इम्युनोमोड्युलेटरी औषधे: इम्युनोमॅक्स, पनवीर, लिकोपिड , “आयसोनोप्रिनोसिन”, “डेरिनाट”, “ग्लूटोइम” , "अमिकसिन", "एपिजेन-इंटिम", इ.
मानवी पॅपिलोमाव्हायरस संसर्ग ही एक तातडीची वैद्यकीय, सामाजिक आणि आर्थिक समस्या आहे कारण घटनांमध्ये लक्षणीय वाढ, उच्च सांसर्गिकता, घटलेले पुनरुत्पादक आरोग्य आणि या संसर्गामुळे कर्करोगाच्या आजारांच्या संख्येत वाढ होण्याचा धोका आहे.
इरोशन, एचपीव्ही आणि गर्भाशयाच्या मुखाचा कर्करोग: मिथक आणि अफवांपासून खऱ्या माहितीपर्यंत
भाग 2. मानवी पॅपिलोमाव्हायरस बद्दल
आधुनिक स्त्रिया आणि पुरुष एचपीव्ही विषाणूबद्दल जे काही ऐकतात आणि वाचतात ते इतकेच आहे की ते नेहमीच गर्भाशयाच्या मुखाचा कर्करोग होतो आणि म्हणूनच तो मानवी शरीराचा शत्रू असतो. काहीवेळा माहिती घसरते की या विषाणूमुळे जननेंद्रियाच्या चामखीळांची वाढ होते, जी पूर्व-केंद्रित आहे. बहुतेक तरुणांना त्यांच्या स्वत: च्या आरोग्याच्या बाबतीत शून्य ज्ञान असल्याने, आणि त्याशिवाय, त्यांची तर्कशुद्ध विचारसरणी नेहमीच उच्च पातळीवर नसते, अनेकांना, जेव्हा मानवी पॅपिलोमाव्हायरस आढळला तेव्हा डॉक्टरांकडून निर्णय मिळाल्यानंतर, घाबरून आणि उन्मादात पडतात. काही जण आत्महत्या करण्यासही तयार आहेत, पण ग्रस्त नाहीत आणि कर्करोगाने ग्रस्त नाहीत, जे आता अपरिहार्य आहे: “मला सांग, मला किती काळ जगायचे आहे? एचपीव्ही संसर्गाने कर्करोग झाल्यास मी कसे जगू शकतो? काय करायचं? जतन करा! मला तरुणींची बरीच पत्रे येतात ज्यात ते त्यांच्या भीतीबद्दल, अंतहीन परीक्षा आणि अतिशय आक्रमक उपचारांबद्दल बोलतात.
मानवी पॅपिलोमाव्हायरसच्या संबंधात मास सायकोसिस का उद्भवला? 1999 मध्ये, डॉ. वोल्बमर्स आणि सहकाऱ्यांनी मानवी पॅपिलोमाव्हायरस आणि गर्भाशयाच्या मुखाच्या कर्करोगाशी त्याचा संबंध याबद्दल एक लेख प्रकाशित केला. त्यांनी गर्भाशयाच्या मुखाचा कर्करोग असलेल्या 932 महिलांच्या गर्भाशयाच्या ऊतींच्या (CC) हिस्टोलॉजिकल तपासणीचा डेटा प्रदान केला. यापैकी ९९.८% महिलांमध्ये ह्युमन पॅपिलोमाव्हायरस डीएनए आढळून आला. या टक्केवारीमुळेच डॉक्टरांमध्ये, माध्यमांमध्ये आणि त्यानंतरच जगभरातील महिलांमध्ये प्रचंड खळबळ उडाली. तथापि, प्रत्यक्षात, गर्भाशयाच्या ग्रीवेच्या कर्करोगाच्या विकासामध्ये मानवी पॅपिलोमाव्हायरसच्या सहभागाची डिग्री कमी आहे आणि 75-80% प्रकरणांमध्ये (काही प्रकाशनांमध्ये 90% पर्यंत). आपण याबद्दल थोड्या वेळाने बोलू. परंतु या शोधाच्या पार्श्वभूमीवर, खूप खोटे निष्कर्ष काढले गेले, जे आजही वर्चस्व गाजवतात: पॅपिलोमा व्हायरल इन्फेक्शन नेहमीच, म्हणजेच 99.8% प्रकरणांमध्ये, गर्भाशयाच्या मुखाचा कर्करोग होतो. हे एक चुकीचे विधान आहे आणि बर्याचदा फेरफार केले जाते, विशेषतः तरुण स्त्रियांच्या आरोग्याशी संबंधित.
आता बोलूया मानवी पॅपिलोमाव्हायरस बद्दल. HPV चा शोध 1984 मध्ये जर्मन शास्त्रज्ञ हॅराल्ड झुर हौसेन यांनी लावला होता, ज्यासाठी त्यांना 2008 मध्ये नोबेल पारितोषिक मिळाले होते, गर्भाशयाच्या ग्रीवेचा कर्करोग आणि पूर्वपूर्व स्थितीच्या विकासास प्रतिबंध करणारी लस तयार केल्याबद्दल धन्यवाद. शास्त्रज्ञाला बक्षीस रकमेपैकी फक्त अर्धा ($1.4 दशलक्ष) देण्यात आला, कारण उर्वरित बक्षीस HIV चा शोध लावणाऱ्या, फ्रेंच विषाणूशास्त्रज्ञाला देण्यात आला. एचपीव्हीचा शोध लागल्यापासून हा संसर्ग आणि गर्भाशयाच्या मुखाचा कर्करोग यांच्यातील संबंध शोधण्यासाठी 10 वर्षांहून अधिक काळ लागला.
एका जर्मन शास्त्रज्ञाला नोबेल पारितोषिक प्रदान केल्यामुळे हा प्रतिष्ठित पुरस्कार सादर करणार्या समितीच्या भ्रष्टाचाराबद्दल जगभरात गंभीर घोटाळा झाला, कारण असे दिसून आले की सर्वात मोठी इंग्रजी फार्मास्युटिकल कंपनी Astra-Zeneca, ज्याच्या उत्पादनात मोठा हिस्सा होता. विजेत्यांच्या निवडीमागे नवीन लसगर्भाशयाच्या मुखाच्या कर्करोगापासून आणि नोबेल फाउंडेशनचे प्रायोजक आहेत. पाच समिती सदस्यांना कंपनीसाठी सल्लागार देण्यात आले आणि त्यांच्याकडून महागड्या, आलिशान परदेशातील सहलींसह मोठी फी घेतली गेली. पोलिस तपासात गुंतले होते, परंतु नोबेल समितीने पुन्हा सर्वशक्तिमान औषध कंपनीच्या मदतीने प्रकरण दाबण्यात यश मिळविले.
निसर्गात, पॅपिलोमाव्हायरसच्या प्राणी प्रजाती आहेत, परंतु या विषाणूची केवळ मानवी प्रजाती मानवी त्वचेवर आणि श्लेष्मल त्वचेवर राहतात, म्हणूनच त्याला मानवी पॅपिलोमाव्हायरस म्हणतात. विषाणूच्या नावावरूनच असे सूचित होते की ते मस्से (पॅपिलोमास) वाढण्यास कारणीभूत ठरते आणि हा विषाणूचा मानवांशी संबंध आहे जो त्याच्या शोधापासून - बर्याच काळापासून ज्ञात आहे.
मानवी पॅपिलोमाव्हायरसचे 130 पेक्षा जास्त प्रकार ज्ञात आहेत. यापैकी बहुतेक प्रकार अत्यंत निरुपद्रवी आहेत आणि मानवी शरीराला हानी पोहोचवत नाहीत. जननेंद्रियाच्या मस्से आणि गर्भाशयाच्या ग्रीवेच्या कर्करोगाच्या घटनेत गुंतलेले सर्व प्रकार, तसेच पुरुष आणि स्त्रियांमधील इतर अनेक कर्करोग, दोन मुख्य गटांमध्ये विभागले गेले आहेत - कमी-जोखीम ऑन्कोजेनिक प्रकार आणि उच्च-जोखीम ऑन्कोजेनिक प्रकार. 40 पेक्षा जास्त प्रकारचे HPV पुरुष आणि स्त्रियांच्या एनोजेनिटल ट्रॅक्टवर परिणाम करतात.
"उच्च-जोखीम" व्हायरसगर्भाशयाच्या मुखाच्या कर्करोगाच्या उच्च सापेक्ष जोखमीशी संबंधित आहेत. या गटात खालील प्रकारांचा समावेश आहे: 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68, 82. बहुतेकदा मध्यम (मध्यम) आणि गंभीर मानेच्या डिसप्लेसीयासह, तसेच गर्भाशयाच्या मुखाच्या कर्करोगासह, एचपीव्ही प्रकार 16 आणि 18 आढळतात. एचपीव्ही 18 कर्करोगाच्या बदलांसह आढळतात स्तंभीय उपकला अंतर्गत चॅनेलगर्भाशय ग्रीवा गर्भाशयाच्या मुखाच्या कर्करोगाच्या 70% प्रकरणांमध्ये, या दोन प्रकारच्या विषाणूंचा डीएनए आढळतो (55% - एचपीव्ही 16 आणि 15% - एचपीव्ही 18). इतर ऑन्कोजेनिक प्रकार गर्भाशयाच्या मुखाच्या कर्करोगाच्या 5-18% प्रकरणांमध्ये आढळतात.
"कमी धोका" व्हायरसहा विषाणूंचा एक गट आहे जो क्वचितच गर्भाशयाच्या पूर्व-कॅन्सर आणि कर्करोगजन्य परिस्थितीशी संबंधित असतो: प्रकार 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73, 81. HPV प्रकार 6 आणि 11 सर्वात जास्त आहेत बहुतेकदा जननेंद्रियाच्या मस्से (कॉन्डिलोमाक्युमिनाटा) शी संबंधित - 90% प्रकरणे.
या वर्गीकरणाव्यतिरिक्त, DNA संरचनेनुसार (विशिष्ट DNA विभागांचे आवर्तन) 5 वर्गांमध्ये व्हायरसचे वर्गीकरण आहे: अल्फा, बीटा, गॅमा, डेल्टा आणि म्यू. अल्फा विषाणू जननेंद्रियाच्या श्लेष्मल त्वचेला आणि ऑरोफॅरिंजियल क्षेत्रास संक्रमित करतात आणि ऑन्कोजेनिक प्रकार समाविष्ट करतात, कर्करोग होतोगर्भाशय ग्रीवा, म्हणून एचपीव्हीच्या इतर प्रतिनिधींपेक्षा याचा चांगला आणि अधिक अभ्यास केला गेला आहे.
हे जाणून घेणे देखील महत्त्वाचे आहे की HPV 16 चे तीन प्रकार आहेत: युरोपियन (E), आफ्रिकन (Af-1, Af-2) आणि आशियाई-अमेरिकन (Aa), तसेच HPV 18 चे तीन प्रकार आहेत: युरोपियन (E. ), आफ्रिकन (Af) आणि आशियाई अमेरिकन इंडियन (AsAi). एचपीव्ही लसीकरणाच्या विषयाकडे पाहताना, मला अनेकदा एक प्रश्न पडतो ज्याचे समाधानकारक उत्तर मला अद्याप मिळालेले नाही: या प्रकारच्या विषाणूची एचपीव्ही लस तयार करण्यात भूमिका आहे की नाही? तसे असल्यास, व्हायरसच्या एका प्रकारावर आधारित लस एचपीव्ही संसर्ग रोखण्यासाठी ज्या भागात विषाणूचा दुसरा प्रकार प्रबळ आहे तेथे किती प्रभावी ठरेल? मी (खरं तर स्वतःला) हा प्रश्न का विचारत आहे? कारण इन्फ्लूएंझा लसीकरणाबाबत अनेक शास्त्रज्ञांमध्ये हाच प्रश्न निर्माण झाला, ज्याच्या निर्मितीमध्ये इन्फ्लूएंझा व्हायरसचे वेगवेगळे प्रकार वापरण्यात आले, परंतु या लसी विकल्या आणि सादर करण्याच्या प्रदेशांसाठी विशिष्ट नाहीत.
एचपीव्ही कसे प्रसारित केले जातात?फक्त त्वचेपासून त्वचेच्या जवळच्या संपर्काद्वारे (शरीर-ते-शरीर किंवा त्वचेपासून-त्वचे), जे विशेषत: गुदद्वारासंबंधी आणि तोंडी संभोगासह लैंगिक संभोग दरम्यान उद्भवते. तुमच्या हातांनी गुप्तांगांना स्पर्श केल्याने किंवा हस्तमैथुनाद्वारे विषाणूचा प्रसार होत नाही. हे अंतरंग स्वच्छता उत्पादने आणि लैंगिक खेळणी आणि उपकरणांद्वारे देखील प्रसारित होत नाही.
विषाणूच्या प्रसारासाठी जोखीम घटक म्हणून लैंगिक भागीदारांची वारंवारिता खूप महत्त्वाची भूमिका बजावते, म्हणून, प्रत्येक नवीन भागीदारासह, HPV संसर्गाचा धोका वाढतो. तुमच्याकडे जितके जास्त लैंगिक भागीदार असतील तितके या विषाणूच्या अनेक प्रकारांसह HPV संसर्ग होण्याचा धोका जास्त असतो. बहुतेकदा, पॅपिलोमा व्हायरल इन्फेक्शनला लैंगिक संक्रमित संसर्ग म्हणून वर्गीकृत केले जाते, कारण एचपीव्ही विषाणूच्या संसर्गाची शिखर किशोरवयीन आणि तरुण लोकांमध्ये आढळते ज्यांनी सुरुवात केली आहे आणि सक्रियपणे लैंगिकरित्या सक्रिय आहेत (संक्रमित पुरुष आणि स्त्रिया 70-80%).
जगभरातील सुमारे 10-12% स्त्रिया मानवी पॅपिलोमाव्हायरसने संक्रमित आहेत.संसर्गाची सर्वाधिक घटना आफ्रिकेतील देशांमध्ये (24%), पूर्व युरोप (21.4%) आणि लॅटिन अमेरिका(16.1%). अशा उच्च कार्यक्षमताजागतिक सरासरीच्या तुलनेत, खराब जननेंद्रियाच्या स्वच्छतेशी संबंधित आहेत, कमी पातळीकंडोमचा वापर आणि भागीदारांच्या वारंवार बदलांसह उच्च पातळीचे संभाषण. 30 वर्षापूर्वी, 70% पेक्षा जास्त महिला आणि पुरुषांना त्यांच्या आयुष्यात एकदा तरी HPV ची लागण झाली आहे; 20-24 वर्षे वयोगटातील 45-50% स्त्रियांना HPV संसर्ग झाला आहे. बहुतेकदा हे महाविद्यालये आणि उच्च शैक्षणिक संस्थांचे विद्यार्थी असतात. 64% शहरी किशोरवयीन महिलांमध्ये, एचपीव्ही विषाणूचा डीएनए लैंगिक क्रियाकलाप सुरू झाल्यापासून 2 वर्षांच्या आत स्रावांमध्ये आढळतो. पहिल्या लैंगिक संभोगानंतर, जवळजवळ एक तृतीयांश महिलांना एचपीव्हीची लागण होते. 30 वर्षांनंतर, एचपीव्ही संसर्गाची पातळी नाटकीयरित्या कमी होते.

असंख्य अभ्यास दर्शवितात की मानवी पॅपिलोमाव्हायरस अदृश्य होतो आणि त्याचा डीएनए शोधला जाऊ शकत नाही योनीतून स्त्राव 15 महिन्यांच्या आत जवळजवळ 60% महिलांमध्ये नकारात्मक परिणामचांगल्या आरोग्यासाठी. हे लक्षात ठेवणे महत्त्वाचे आहे कारण मानवी पॅपिलोमा विषाणू हा तितका भयानक नाही हे समजून घेण्याची गुरुकिल्ली आहे जितके लोक त्याबद्दल म्हणतात, ज्यांना या संसर्गाबद्दल पूर्णपणे आधुनिक माहिती नाही.
मानवांवर एचपीव्हीच्या कृतीची यंत्रणा काय आहे?गर्भाशय, गुद्द्वार, ग्लॅन्स लिंग, तसेच तोंड आणि घशाच्या श्लेष्मल त्वचेच्या कर्करोगात गुंतलेल्या विषाणूचे ऑन्कोजेनिक प्रकार हे सर्वात जास्त स्वारस्य आहे. सर्व मानवी श्लेष्मल त्वचा स्तरीकृत स्क्वॅमस एपिथेलियम किंवा इतर प्रकारच्या एपिथेलियमने झाकलेले असते. प्रत्येक उपकला पेशी विभाजनाद्वारे फक्त काही पिढ्या तयार करतात. विषाणूच्या डीएनएचा भाग असलेल्या आठ जनुके ओळखल्या गेल्या आहेत, जे विशिष्ट कार्य करतात जीवन चक्रविषाणू. दोन जनुके - E6 आणि E7 प्रथिनांच्या निर्मितीसाठी जबाबदार आहेत जे योग्य पेशी विभाजनाच्या प्रक्रियेत व्यत्यय आणतात जेव्हा व्हायरस त्यात प्रवेश करतात आणि दाबतात. संरक्षण यंत्रणापेशी, विशेषतः सेल्युलर प्रोटीन p53 चे कार्य, जे मानवांमध्ये ट्यूमरच्या वाढीस दडपण्यासाठी जबाबदार आहे. अशा प्रकारे, एपिथेलियम पेशी "नियमांनुसार नाही" विभाजित होऊ लागतात, परंतु अराजकतेने - अशा प्रकारे एपिथेलियमचा प्रसार होतो.
शब्द " प्रसार" म्हणजे विभाजनाद्वारे पेशींच्या पुनरुत्पादनाची प्रक्रिया, जी मानवी जीवनात सतत पाळली जाते, परंतु बहुतेकदा गर्भधारणेच्या क्षणापासून (भ्रूण आणि गर्भामध्ये), जन्मानंतर आणि वाढीदरम्यान. लहान वयात. नुकसान आणि जळजळ झाल्यानंतर टिशू दुरुस्ती आणि नूतनीकरणासाठी प्रसार हे चांगले लक्षण आहे. परंतु जेव्हा ही प्रक्रिया अनियंत्रित होते, जी घातक ट्यूमरमध्ये दिसून येते, तेव्हा अनियंत्रित पेशींचा प्रसार धोकादायक आणि संपूर्ण जीवासाठी हानिकारक बनतो.
हे उदास चित्र असूनही, बहुतेकदा पॅपिलोमा व्हायरल इन्फेक्शन हानी न होता होतो मादी शरीर
आणि श्लेष्मल झिल्ली किंवा त्वचेच्या पेशींमध्ये कोणतेही बदल होत नाहीत. बहुतेक महिलांना हे माहित नसते की त्यांना मानवी पॅपिलोमा विषाणूचा संसर्ग झाला आहे आणि ज्यांना संसर्ग झाला आहे त्यांना देखील कोणतीही तक्रार नाही. प्रजनन प्रणाली, जे एचपीव्हीच्या उपस्थितीशी संबंधित असू शकते. जेव्हा स्त्रिया योनीतून स्त्राव किंवा अप्रिय वासाची तक्रार करतात आणि डॉक्टर एचपीव्ही संसर्गाच्या उपस्थितीने हे स्पष्ट करतात, तेव्हा याला सुरक्षितपणे वैद्यकीय निरक्षरतेचे प्रकटीकरण म्हटले जाऊ शकते. एचपीव्ही संसर्गामुळे दुर्गंधी किंवा स्त्राव होत नाही.
काय लक्षात ठेवणे महत्वाचे आहे? काय HPV ची लागण झालेल्या 90% स्त्रियांमध्ये, पुढील 2 वर्षांमध्ये संसर्गाचा कोणताही ट्रेस नाही(बहुतेकदा, योनि डिस्बिओसिस आणि जननेंद्रियाच्या संसर्गाच्या अनुपस्थितीत साफसफाईसाठी तीन महिने लागतात). केवळ 10% प्रकरणांमध्ये संसर्ग जास्त काळ टिकू शकतो आणि नंतर आपण सतत एचपीव्ही संसर्गाबद्दल बोलतो. परंतु या स्थितीतही, गर्भाशय ग्रीवाच्या श्लेष्मल झिल्लीमध्ये बदल वारंवार होत नाहीत. बहुसंख्य स्त्रिया त्यांच्या शरीरातून HPV का काढून टाकतात, तर थोड्या प्रमाणात संसर्ग वाढतच जातो हे अज्ञात आहे. दुस-या शब्दात सांगायचे तर, प्रीकॅन्सर आणि गर्भाशयाच्या मुखाचा कर्करोग होण्याची यंत्रणा अद्याप अभ्यासलेली नाही आणि समजलेली नाही. अर्थात, गर्भाशयाच्या ग्रीवेच्या कर्करोगाच्या निर्मितीसाठी जोखीम घटकांच्या उपस्थितीद्वारे महत्त्वपूर्ण भूमिका बजावली जाते, ज्याबद्दल आपण नंतर बोलू आणि एचपीव्ही स्ट्रॅन्सची आक्रमकता, जी डीएनएच्या पातळीवर एक विशिष्ट विघटन-परिवर्तन देखील आहे. व्हायरस, तसेच मानवी शरीराच्या संरक्षणाची स्थिती.
योनीमार्गे कधीही लैंगिक संभोग न केलेल्या 20% तरुण मुलींमध्ये, HPV योनीतून स्रावांमध्ये आणि योनीवर आढळतो. तथापि, विकासामध्ये व्हायरल डीएनए शोधण्याचे महत्त्व आहे संसर्गजन्य प्रक्रियाअशा परिस्थितीत ते पूर्णपणे समजत नाही.
जर लोकांना याची भीती वाटत असेल तर एचपीव्ही संसर्ग धोकादायक का आहे? आधुनिक लोकमध्ययुगातील रहिवासी एकेकाळी प्लेगला कसे घाबरत होते? सर्वप्रथम, सर्व स्त्रिया गर्भाशयाच्या मुखाच्या कर्करोगाच्या विकासापासून घाबरतात. बर्याच लोकांसाठी, “इरोशन + एचपीव्ही” चे संयोजन मृत्यूदंडाच्या शिक्षेसारखे वाटते, जसे की गंभीर परिणामांचा विचार न करण्यासाठी आपल्या गळ्यात फास घालणे. परंतु तुम्हाला एक अतिशय महत्त्वाची वस्तुस्थिती समजून घेणे आवश्यक आहे: गर्भाशयाच्या मुखाचा कर्करोग हा एक दुर्मिळ आजार आहे आणि 30 वर्षापूर्वी अत्यंत दुर्मिळ आहे; 30 नंतर, प्रति 100,000 महिलांमध्ये 3-4 प्रकरणांमध्ये होतो. जर तुमच्या स्त्रीरोगतज्ञाला दिवसातून 20 लोक दिसले, तर त्याला गर्भाशयाच्या मुखाच्या कर्करोगाची निदान रीतीने पुष्टी झालेली एक केस ओळखण्यासाठी किमान 20 वर्षे (!) लागतील. अनेक प्रामाणिक आणि प्रामाणिक स्त्रीरोगतज्ञ पुष्टी करू शकतात की 20-30 वर्षांच्या त्यांच्या संपूर्ण सरावात, जर त्यांनी महिला ऑन्कोलॉजीमध्ये विशेष कौशल्य प्राप्त केले नाही, तर गर्भाशयाच्या मुखाच्या कर्करोगाची पुष्टी झालेली प्रकरणे फक्त 2-4 वेळा आली, जास्त वेळा नाही. आणि या कथा नाहीत. ही वास्तविक आकडेवारी आहेत जी स्वीकारणे आणि समजून घेणे आवश्यक आहे.
मग हे हास्यास्पद विधान कोठून आले की जवळजवळ प्रत्येक स्त्रीला इरोशन, आणि अगदी एचपीव्ही देखील कॅन्सरची हमी आहे? माझ्यासाठी अचूक स्पष्टीकरण शोधणे कठीण आहे: एकतर महिलांनीच या अफवा पसरवल्या आहेत किंवा डॉक्टर कमी पात्र आहेत किंवा त्यांना मोबदल्यात रस आहे, कारण ते अशा स्त्रियांवर त्वरित उपचार करण्यास सुरवात करतील. ही अफवा पसरवण्यामागे कितीही प्रेरणा असली तरी वस्तुस्थिती अशी आहे की भीती अनेक लोकांच्या, विशेषत: तरुण स्त्रियांच्या चेतनेला अडथळा आणते आणि अनावश्यक हस्तक्षेप करते आणि अनावश्यक उपचारांमुळे हानी देखील होते.
एचपीव्ही 6 आणि 11 जननेंद्रियाच्या चामखीळांच्या वाढीस कारणीभूत ठरतात, जे कधीही कर्करोगात विकसित होत नाहीत - हे सौम्य त्वचेच्या गाठी आहेत, जरी काही लोकांमध्ये ते सोबत असू शकतात. अप्रिय लक्षणे, तसेच जर मस्से सतत जखमी होत असतील तर बॅक्टेरियाच्या संसर्गाची भर पडते. 1% पेक्षा जास्त लैंगिकदृष्ट्या सक्रिय पुरुष आणि स्त्रियांना जननेंद्रियाच्या मस्से आहेत किंवा आहेत. जर तुम्हाला एचआयव्ही किंवा इतर रोगप्रतिकारशक्ती कमी झाली असेल, तर जननेंद्रियाच्या मस्सेवर उपचार करणे कठीण किंवा अशक्य होते.
पुरुषांमध्ये, ऑन्कोजेनिक प्रकारच्या एचपीव्ही संसर्गामुळे ग्लॅन्सच्या शिश्नाच्या त्वचेच्या कर्करोगाचा विकास होऊ शकतो, परंतु या प्रकारच्या कर्करोगाचे प्रमाण खूपच कमी आहे आणि 40 वर्षांपासून 1 दशलक्ष पुरुषांमागे अंदाजे 6 प्रकरणे आहेत. अशा कर्करोगाच्या 36% प्रकरणांमध्ये, एचपीव्ही 16 आणि/किंवा 18 आढळतात.
एचपीव्ही संसर्ग कोलोरेक्टल (किंवा गुदद्वाराच्या) कर्करोगाच्या विकासामध्ये देखील सामील असू शकतो आणि जगभरातील 100,000 पुरुष आणि स्त्रियांमध्ये अंदाजे 1.6 मध्ये निदान केले जाते. 93% प्रकरणांमध्ये, एचपीव्ही 16 आणि 18 आढळतात. उभयलिंगी पुरुष आणि समलिंगी पुरुषांना विषमलिंगी पुरुषांपेक्षा गुदद्वाराचा कर्करोग होण्याची शक्यता 17 पट जास्त असते.
3 वर्षांच्या आत, 25-33% डीएनए पॉझिटिव्ह महिलांच्या सायटोलॉजिकल स्मीअरमध्ये बदल होतील. केवळ 4-15% एचपीव्ही डीएनए-निगेटिव्ह महिलांमध्ये सायटोलॉजिकल स्मीअरमध्ये बदल होतात, मुख्यतः अॅटिपिकल पेशी. जरी तुम्ही अनेकदा डॉक्टरांना असे म्हणता की अॅटिपिया कर्करोगाने होतो, हे पूर्णपणे अचूक विधान नाही. ऍटिपिकल पेशी मानवी शरीराच्या सर्व ऊतींमध्ये आढळतात आणि बहुतेकदा कर्करोग किंवा घातक ऱ्हास नसतात. वैद्यकशास्त्रात, "अटिपिकल पेशी" या शब्दाचा अर्थ "कोणत्याही निदानाशी सुसंगत नाही." हे सर्वसामान्य प्रमाण असू शकते, हे सर्वसामान्य प्रमाणापासून विचलन असू शकते, परंतु इतके महत्त्वपूर्ण नाही की आपल्याला तातडीने अलार्म वाजवणे आवश्यक आहे. बहुतेकदा हे प्रक्षोभक प्रक्रिया आणि संसर्ग (एचपीव्ही, ट्रायकोमोनियासिस इ.) चे परिणाम आहे. अशा प्रकरणांमध्ये सहसा काय केले जाते? जळजळ, अस्तित्वात असल्यास, उपचार केले जाते आणि काही महिन्यांनंतर पुनरावृत्ती सायटोलॉजिकल तपासणी केली जाते. हे देखील समजून घ्या की कर्करोगाच्या पेशींच्या वैशिष्ट्यांसाठी सायटोलॉजिकल स्मीअर्सच्या वर्गीकरणात एक वेगळी श्रेणी किंवा वर्ग आहे जे देखील असामान्य आहेत. म्हणून, स्मीअरमधील "अटिपिकल पेशी" चा अर्थ कर्करोग होत नाही आणि त्यांचा कर्करोगाशी काहीही संबंध नाही. जर प्रयोगशाळेतील डॉक्टरांना कर्करोगाचा संशय असेल किंवा कर्करोगाचे बदल दिसले तर तो निष्कर्षात हे लिहील: कर्करोगाचा संशय, साइटवर कर्करोग, कर्करोग.
तथापि, कर्करोगाच्या संदर्भात, डॉक्टर आणि स्त्रिया उच्च-दर्जाच्या इंट्राएपिथेलियल घाव (गंभीर डिसप्लेसिया), जे पूर्व-कॅन्सर आहेत आणि कर्करोग शोधण्यात स्वारस्य आहेत. 3-10% डीएनए-पॉझिटिव्ह आणि 0.7% डीएनए-नकारात्मक महिलांमध्ये स्क्वॅमस एपिथेलियमच्या मध्यम आणि गंभीर डिसप्लेसियाच्या स्वरूपात सायटोलॉजिकल स्मीअरमध्ये बदल होतात. अशाप्रकारे, एचपीव्हीची लागण झालेल्या महिलांची संख्या मोठी असूनही, सायटोलॉजिकल स्मीअरमधील बदलांचे दर कमी आहेत. दुसऱ्या शब्दांत, ज्यांना हा संसर्ग आहे अशा प्रत्येकामध्ये गर्भाशयाच्या ग्रीवेच्या कर्करोगाच्या विकासासह स्त्रियांना घाबरवून मोलहिल्सचे पर्वत बनवू नका.
एचपीव्ही संसर्गाचे निदान कसे केले जाते? चालू आधुनिक टप्पातपासणी, मानवी शरीरात विशिष्ट प्रकारचे एचपीव्ही निर्धारित करण्यासाठी तीन मुख्य पद्धती आहेत: (1) संकरीकरण पद्धती, (2) पॉलिमरेज साखळी प्रतिक्रिया पद्धती आणि (3) सिटू हायब्रिडायझेशन पद्धती. पद्धतींच्या प्रत्येक गटाचे स्वतःचे फायदे आणि मर्यादा आहेत. सर्वात सामान्यतः वापरली जाणारी पद्धत म्हणजे पॉलिमरेझ चेन रिअॅक्शन (पीसीआर), जी योनि डिस्चार्जमध्ये एचपीव्ही व्हायरस डीएनएची उपस्थिती निर्धारित करते, म्हणजेच, व्हायरसचा प्रकार. हायब्रिडायझेशन पद्धत उच्च-आणि कमी-जोखीम गट ओळखू शकते, परंतु विशिष्ट प्रकारचे व्हायरस नाही. जर तुमचा डॉक्टर तुमच्या रक्तात HPV विषाणू शोधत असेल किंवा तुम्हाला HPV ची लागण झाली आहे हे सांगण्यासाठी रक्त चाचणी वापरत असेल, तर त्या डॉक्टरांच्या चेहऱ्यावर लाथ मारा.
अर्थात, एचपीव्हीचे प्रतिपिंडे रक्ताच्या सीरममध्ये शोधले जाऊ शकतात, परंतु ते या संसर्गाचे निदान करण्याच्या हेतूने नव्हे तर प्रायोगिक हेतूंसाठी, संसर्गानंतर प्रतिकारशक्ती निर्माण होते की नाही हे शोधण्यासाठी निर्धारित केले जाते. एचपीव्ही संक्रमण, तसेच लसीच्या परिचयावर शरीराच्या संरक्षणाची प्रतिक्रिया कशी असते. बर्याच स्त्रिया, तसेच डॉक्टरांना या प्रश्नात स्वारस्य आहे: एचपीव्ही संसर्ग झाल्यानंतर आणि शरीराने विषाणू साफ केल्यानंतर दीर्घकालीन किंवा आजीवन संरक्षण होते का, किंवा त्याच प्रकारच्या एचपीव्हीने पुन्हा संक्रमित होणे शक्य आहे का? रक्ताच्या सीरममधील विशिष्ट प्रतिपिंडांच्या पातळीनुसार संरक्षणात्मक प्रतिसाद निश्चित केला जाऊ शकतो, परंतु संशोधनाच्या या क्षेत्रातील परिणाम अद्याप आश्वासक नाहीत. हे स्पष्ट आहे की महिला आणि पुरुषांना एचपीव्हीची अनेक वेळा लागण होऊ शकते. जर पूर्वी डीएनए-निगेटिव्ह परिणाम असलेल्या डीएनए-निगेटिव्ह व्यक्तीमध्ये त्याच प्रकारचा विषाणू पुन्हा आढळला तर, पुन्हा संसर्ग किंवा जुना संसर्ग पुन्हा सक्रिय झाला आहे की नाही हे अज्ञात आहे, जे सुप्त अवस्थेत निश्चित केले जाऊ शकत नाही. पूर्वी विज्ञानाला ज्ञात असलेल्या निदान पद्धतींद्वारे.
तुम्हाला एचपीव्ही संसर्ग झाल्याचे निदान झाल्यास, तुम्ही काय करावे? आम्ही लेखाच्या शेवटी गर्भाशयाच्या मुखाच्या कर्करोगाच्या तपासणीसाठी शिफारसींबद्दल बोलू. तुम्हाला एक साधे सत्य समजले पाहिजे: HPV संसर्गावर कोणताही इलाज नाही आणि अस्तित्वात नाही. होय, मी काय लिहिले ते तुम्हाला समजले आहे: कोणताही उपचार नाही. मग आम्ही आमच्या स्त्रियांवर इंटरफेरॉन औषधे, अगदी प्रतिजैविक, बहुस्तरीय उपचार पद्धती "हे आणि ते दुरुस्त करण्यासाठी" डझनभर औषधे वापरून, गर्भाशयाच्या ग्रीवेमध्ये औषधांच्या इंजेक्शनने क्रूर छळ कसे समजावून सांगू शकतो? शस्त्रक्रियाकॅन्सरपासून बचाव करण्यासाठी कॅटरायझेशन, फ्रीझिंग, लेझरच्या स्वरूपात? तुम्हाला पाहिजे तसे समजावून सांगा, मी याला एकतर डॉक्टरांची निरक्षरता किंवा त्याचे अत्यधिक व्यावसायिक स्पेशलायझेशन किंवा पहिले आणि दुसरे एकत्रित म्हणेन.
अर्थात, जेव्हा एखादी स्त्री भयभीत आणि घाबरलेली असते, तसेच तरुण आणि हिरवी देखील असते, ज्याला अद्याप जीवन माहित नाही, तेव्हा तिला हाताळणे सोपे आहे आणि ती एचपीव्हीपासून मुक्त होण्यासाठी काहीही करण्यास सहमत आहे. तिला, मूर्ख, हे माहित नाही की एक किंवा दोन वर्षांत व्हायरसचा डीएनए तिच्यामध्ये सापडणार नाही, अगदी कोणत्याही उपचाराशिवाय. जरी 10% महिलांमध्ये दीर्घकालीन संसर्ग होण्याचे तिचे नशीब असले तरी, कोणताही उपचार मदत करणार नाही, जरी गर्भाशयाच्या मुखावर कोणतेही वाईट बदल होणार नाहीत. पण भीती त्याचे काम करते. आणि एक डॉक्टर म्हणून, हे पाहणे माझ्यासाठी खूप वेदनादायक आणि दुःखदायक आहे. सर्वात वाईट गोष्ट अशी आहे की अशा स्तब्ध आणि घाबरलेल्या विषयासह शांत आणि स्पष्टीकरणात्मक संभाषणे देखील अनेकदा निरुपयोगी असतात - भीतीच्या पार्श्वभूमीवर माझे शब्द या गरीब व्यक्तीच्या चेतनेपर्यंत पोहोचत नाहीत. तिच्या डोक्यात सतत आवाज असतो: कॅन्सर, कॅन्सर, कॅन्सर, कॅन्सर, कॅन्सर... मला खात्री आहे की अनेक स्त्रिया हा लेख वाचून (अंशत: किंवा पूर्णपणे) काहीही समजणार नाहीत आणि मग भयभीतपणे म्हणतील: “मला कॅन्सर होणार असेल आणि तुम्ही इथे लिहित असाल की ते इतके भयानक नाही, की त्यावर कोणताही उपचार नाही... तर, तुम्हाला असे वाटते का की मी माझ्या मृत्यूची वाट पाहण्याशिवाय काहीही करू नये? पण आमचे सर्व डॉक्टर सांगतात आणि उलट करतात, आम्हाला वाचवतात!” अरेरे, दुःखी, परंतु खरे.
