Назначение вакцины. Виды, состав и способы введения вакцин
С изобретением вакцин у нас появилась возможность защитить малышей от серьезных болезней, которые могут вызвать осложнения. Среди них полиомиелит, коклюш, туберкулез. Чтобы разобраться во всех тонкостях вакцинации и сроках прививок, предлагаем вам заглянуть в прививочный букварь.
4 причины, по которым надо делать прививки малышам
- Малыши очень уязвимы, а значит, нуждаются в защите, особенно если речь идет об инфекционных болезнях, которые могут привести к серьезным последствиям. Возможности современной медицины не безграничны. Например, более чем пятидесятилетняя история существования антибиотиков доказала, что они не всегда помогают вылечить болезни, а при заболеваниях, вызванных вирусами, не помогают вовсе.
- Прививки, которые делают нашим детям, совсем не такие, какие делали нам! Вакцинология (наука о прививках) не стоит на месте и за последние 15 лет многого достигла. Например, большинство известных нам с детства вакцин теперь облегчены, то есть избавлены от компонентов, которые могут вызвать нежелательные реакции.
- Современный календарь прививок гораздо шире, чем раньше, а объединение различных вакцин в одну упрощает процедуру.
- Появляются новые вакцины, которые помогают защитить малышей от многих серьезных болезней, справиться с которыми раньше не получалось. Например, не так давно была изобретена вакцина против Haemophilus influenzae типа В, который является причиной менингита.
Аллергия
Малышам-аллергикам тоже нужно делать прививки: они подвержены многим болезням, особенно — осложнениям после них, даже в большей степени, чем остальные дети. Противопоказаний для прививок сейчас практически не существует. Есть только одно "но" — оно касается живых вакцин с вирусами, например вирусом кори, который выращивается на яйцах (куриных или перепелиных). Такую вакцину нельзя вводить малышам, имеющим аллергию именно на яйца (к слову, среди грудничков она встречается очень редко).
Не стоит волноваться, что из-за вакцины у малыша начнется аллергия. Если у него есть предрасположенность, препарат может лишь проявить ее, и тогда аллергическая реакция возникнет не на саму вакцину, а на какой-нибудь ее компонент или другой аллерген, в роли которого может выступить любой новый продукт. Нужна ли маленькому аллергику прививка и когда ее стоит делать, решает врач (например, в момент обострения атопического дерматита ее отложат). Если доктор сочтет нужным, он назначит малышу лекарство, которое надо принимать после прививки, чтобы избежать нежелательной реакции.
Эта прививка очень важна для малышей потому, что каждый год в мире фиксируются вспышки туберкулеза. обязательна (если только нет медицинских противопоказаний) и защищает ребенка от тяжелых форм легочного туберкулеза и туберкулезного менингита. В первый раз прививку делают малышам еще в роддоме, а потом незадолго до поступления в ясли, детский сад или школу. Перед тем как ее повторить, доктор сделает специальную пробу. Она называется реакцией . Проба содержит немного туберкулина — компонента микроба, вызывающего туберкулез. Его вводят в кожу, и, если вокруг места укола появляется покраснение, значит, иммунитет против туберкулеза есть, а если нужной реакции не последует, прививку стоит повторить.
Гепатит А
В России эту прививку делают малышам в случае необходимости, например, если вы отправляетесь всей семьей в путешествие.
">Если мама новорожденного — носитель вируса, есть риск, что во время родов малыш заразится гепатитом. Чтобы этого не произошло, его прививают в течение 72 часов после рождения.
К счастью, такие случаи встречаются редко. Календарь прививок предписывает вакцинировать малышей три раза: в 4, 5 и 12 месяцев.
">Открытие метода вакцинации дало старт новой эре борьбы с болезнями.
В состав прививочного материала входят убитые или сильно ослабленные микроорганизмы либо их компоненты (части). Они служат своеобразным муляжом, обучающим иммунную систему давать правильный ответ инфекционным атакам. Вещества, входящие в состав вакцины (прививки), не способны вызвать полноценное заболевание, но могут дать возможность иммунитету запомнить характерные признаки микробов и при встрече с настоящим возбудителем быстро его определить и уничтожить.
Производство вакцин получило массовые масштабы в начале ХХ века, после того как фармацевты научились обезвреживать токсины бактерий. Процесс ослабления потенциальных возбудителей инфекций получил название аттенуации.
Сегодня медицина располагает более, чем 100 видами вакцин от десятков инфекций.
Препараты для иммунизации по основным характеристикам делятся на три основных класса.
- Живые вакцины. Защищают от полиомиелита, кори, краснухи, гриппа, эпидемического паротита, ветряной оспы, туберкулеза, ротавирусной инфекции. Основу препарата составляют ослабленные микроорганизмы - возбудители болезней. Их сил недостаточно для развития значительного недомогания у пациента, но хватает, чтобы выработать адекватный иммунный ответ.
- Инактивированные вакцины. Прививки против гриппа, брюшного тифа, клещевого энцефалита, бешенства, гепатита А, менингококковой инфекции и др. В составе мертвые (убитые) бактерии или их фрагменты.
- Анатоксины (токсоиды). Особым образом обработанные токсины бактерий. На их основе делают прививочный материал от коклюша, столбняка, дифтерии.
В последние годы появился еще один вид вакцин - молекулярные. Материалом для них становятся рекомбинантные белки или их фрагменты, синтезированные в лабораториях путем применения методов генной инженерии (рекомбининтная вакцина против вирусного гепатита В).
Схемы изготовления некоторых видов вакцин
Живые бактериальные
Схема подходит для вакцины БЦЖ, БЦЖ-М.
Живые противовирусные

Схема подходит для производства вакцин от гриппа, ротавируса, герпеса I и II степеней, краснухи, ветряной оспы.
Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться:
- куриные эмбрионы;
- перепелиные эмбриональные фибробласты;
- первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков);
- перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293).
Первичный сырьевой материал очищают от клеточного дебриса в центрифугах и с помощью сложных фильтров.
Инактивированные антибактериальные вакцины
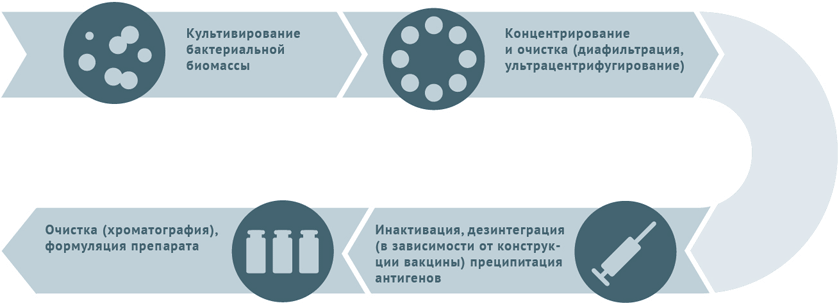
- Культивация и очистка штаммов бактерий.
- Инактивация биомассы.
- Для расщепленных вакцин клетки микробов дезинтегрируют и осаждают антигены с последующим их хроматографическим выделением.
- Для конъюгированных вакцин полученные при предыдущей обработке антигены (как правило, полисахаридные) сближают с белком-носителем (конъюгация).
Инактивированные противовирусные вакцины

- Субстратами для выращивания вирусных штаммов при производстве вакцин могут становиться куриные эмбрионы, перепелиные эмбриональные фибробласты, первичные клеточные культуры (куриные эмбриональные фибробласты, клетки почек сирийских хомячков), перевиваемые клеточные культуры (MDCK, Vero, MRC-5, BHK, 293). Первичная очистка для удаления клеточного дебриса проводится методами ультрацентрифугирования и диафильтрации.
- Для инактивации используются ультрафиолет, формалин, бета-пропиолактон.
- В случае приготовления расщепленных или субъединичных вакцин полупродукт подвергают действию детергента с целью разрушить вирусные частицы, а затем выделяют специфические антигены тонкой хроматографией.
- Человеческий сывороточный альбумин применяется для стабилизации полученного вещества.
- Криопротекторы (в лиофилизатах): сахароза, поливинилпирролидон, желатин.
Схема подходит для производства прививочного материала против гепатита А, желтой лихорадки, бешенства, гриппа, полиомиелита, клещевого и японского энцефалитов.
Анатоксины

Для дезактивации вредного воздействия токсинов используют методы:
- химический (обработка спиртом, ацетоном или формальдегидом);
- физический (подогрев).
Схема подходит для производства вакцин против столбняка и дифтерии.
По данным Всемирной Организации Здравоохранения (ВОЗ), на долю инфекционных заболеваний приходится 25 % от общего количества смертей на планете ежегодно. То есть инфекции до сих пор остаются в списке главных причин, обрывающих жизнь человека.
Одним из факторов, способствующих распространению инфекционных и вирусных заболеваний, являются миграция потоков населения и туризм. Перемещение человеческих масс по планете влияет на уровень здоровья нации даже в таких высокоразвитых странах, как США, ОАЭ и государства Евросоюза.
По материалам: «Наука и жизнь» № 3, 2006, «Вакцины: от Дженнера и Пастера до наших дней», академик РАМН В. В. Зверев, директор НИИ вакцин и сывороток им. И. И. Мечникова РАМН.
Задать вопрос специалисту
Вопрос экспертам вакцинопрофилактики
Вопросы и ответы
Вакцина "Менюгейт" зарегистрирована в России? С какого возраста разрешена к применению?
Да, зарегистрирована, вакцина – от менингококка С, сейчас также есть вакцина конъюгированная, но уже против 4 типов менингококков – А, С, Y, W135 – Менактра. Прививки проводят с 9 мес.жизни.
Муж транспортировал вакцину РотаТек в другой город.Покупая ее в аптеке мужу посоветовали купить охлаждающий контейнер,и перед поездкой его заморозить в морозильной камере,потом привязать вакцину и так ее транспортировать. Время в пути заняло 5 часов. Можно ли вводить такую вакцину ребенку? Мне кажется,что если привязать вакцину к замороженному контейнеру, то вакцина замерзнет!
Отвечает Харит Сусанна Михайловна
Вы абсолютно правы, если в контейнере был лед. Но если там была смесь воды и льда- вакцина не должна замерзать. Однако живые вакцины, к которым относится ротавирусная, не увеличивают реактогенность при температуре менее 0, в отличие от неживых, а, например, для живой полиомиелитной допускается замораживание до -20 град С.
Моему сыну сейчас 7 месяцев.
В 3 месяца у него случился отек Квинке на молочную смесь Малютка.
Прививку от гепатита сделали в роддоме, вторую в два месяца и третью вчера в семь месяцев. Реакция нормальная, даже без температуры.
Но вот на прививку АКДС нам устно дали медотвод.
Я за прививки!! И хочу сделать прививку АКДС. Но хочу сделать ИНФАНРИКС ГЕКСА. Живем в Крыму!!! В крыму ее нигде нет. Посоветуйте как поступить в такой ситуации. Может есть зарубежный аналог? Бесплатную делать категорически не хочу. Хочу качественную очищеную, что бы как монжно меньше риска!!!
В Инфанрикс Гекса содержится компонент против гепатита В. Ребенок полностью привит против гепатита. Поэтому в качестве зарубежного аналога АКДС можно сделать вакцину Пентаксим. Кроме того, следует сказать, что отек Квинке на молочную смесь не является противопоказанием к вакцине АКДС.
Подскажите, пожалуйста, на ком и как тестируют вакцины?
Отвечает Полибин Роман Владимирович
Как и все лекарственные препараты вакцины проходят доклинические исследования (в лаборатории, на животных), а затем клинические на добровольцах (на взрослых, а далее на подростках, детях с разрешения и согласия их родителей). Прежде чем разрешить применение в национальном календаре прививок исследования проводят на большом числе добровольцев, например вакцина против ротавирусной инфекции испытывалась почти на 70 000 в разных странах мира.
Почему на сайте не представлен состав вакцин? Почему до сих пор проводится ежегодная реакция Манту (зачастую не информативна), а не делается анализ по крови, например, квантифероновый тест? Как можно утверждать реакции иммунитета на введенную вакцину, если еще ни кому не известно в принципе, что такое иммунитет и как он работает, особенно если рассматривать каждого отдельно взятого человека?
Отвечает Полибин Роман Владимирович
Состав вакцин изложен в инструкциях к препаратам.
Реакция Манту. По Приказу № 109 «О совершенствовании противотуберкулезных мероприятий в Российской Федерациии» и Санитарным правилам СП 3.1.2.3114-13 "Профилактика туберкулеза", несмотря на наличие новых тестов, детям необходимо ежегодно делать реакцию Манту, но так как этот тест может давать ложноположительные результаты, то при подозрении на тубинфицирование и активную туберкулезную инфекцию проводят Диаскин-тест. Диаскин-тест является высоко чувствительным (эффективным) для выявления активной туберкулезной инфекции (когда идет размножение микобактерий). Однако полностью перейти на Диаскин-тест и не делать реакцию Манту фтизиатры не рекомендуют, так как, он не "улавливает" раннее инфицирование, а это важно, особенно для детей, поскольку профилактика развития локальных форм туберкулеза эффективна именно в раннем периоде инфицирования. Кроме того, инфицирование микобактерией туберкулеза необходимо определять для решения вопроса о ревакцинации БЦЖ. К сожалению, нет ни одного теста, который бы со 100% точностью ответил на вопрос, есть инфицирование микобактерией или заболевание. Квантифероновый тест также выявляет только активные формы туберкулеза. Поэтому при подозрении на инфицирование или заболевание (положительная реакция Манту, контакт с больным, наличие жалоб и пр.) используются комплексные методы (диаскин-тест, квантифероновый тест, рентгенография и др.).
Что касается «иммунитета и как он работает», в настоящее время иммунология - это высокоразвитая наука и многое, в частности, что касается процессов на фоне вакцинации – открыто и хорошо изучено.
Ребёнку 1 год и 8 месяцев, все прививки ставились в соответствии с календарем прививок. В том числе 3 пентаксима и ревакцинация в полтора года тоже пентаксим. В 20 месяцев надо ставить от полиомиелита. Очень всегда переживаю и отношусь тщательно к выбору нужных прививок, вот и сейчас перерыла весь интернет, но так и не могу решить. Мы ставили всегда инъекцию (в пентаксиме). А теперь говорят капли. Но капли-живая вакцина, я боюсь различных побочек и считаю, что лучше перестраховаться. Но вот читала, что капли от полиомиелита вырабатывают больше антител, в том числе и в желудке, то есть более эффективные, чем инъекция. Я запуталась. Поясните, инъекция менее эффективна (имовакс-полио, например)? Отчего ведутся такие разговоры? У каплей боюсь хоть и минимальный, но риск осложнения в виде болезни.
Отвечает Полибин Роман Владимирович
В настоящее время Национальный календарь прививок России предполагает комбинированную схему вакцинации против полиомиелита, т.е. только 2 первых введения инактивированной вакциной и остальные – оральной полиовакциной. Это связано с тем, чтобы полностью исключить риск развития вакциноассоциированного полиомиелита, который возможен только на первое и в минимальном проценте случаев на второе введение. Соответственно, при наличии 2-х и более прививок от полиомиелита инактивированной вакциной, осложнения на живую полиовакцину исключены. Действительно, считалось и признается некоторыми специалистами, что оральная вакцина имеет преимущества, так как формирует местный иммунитет на слизистых кишечника в отличие от ИПВ. Однако сейчас стало известно, что инактивированная вакцина в меньшей степени, но также формирует местный иммунитет. Кроме того, 5 введений вакцины против полиомиелита как оральной живой, так и инактивированной вне зависимости от уровня местного иммунитета на слизистых оболочках кишечника, полностью защищают ребенка от паралитических форм полиомиелита. В связи с вышесказанным вашему ребенку необходимо сделать пятую прививку ОПВ или ИПВ.
Следует также сказать, что на сегодняшний день идет реализация глобального плана Всемирной организации здравоохранения по ликвидации полиомиелита в мире, которая предполагает полный переход всех стран к 2019 году на инактивированную вакцину.
В нашей стране уже очень долгая история использования многих вакцин – ведутся ли долгосрочные исследования их безопасности и можно ли ознакомиться с результатами воздействия вакцин на поколения людей?
Отвечает Шамшева Ольга Васильевна
За прошлый век продолжительность жизни людей возросла на 30 лет, из них 25 дополнительных лет жизни люди получили за счет вакцинации. Больше людей выживают, они живут дольше и качественнее за счет того, что снизилось инвалидность из-за инфекционных заболеваний. Это общий ответ на то, как влияют вакцины на поколения людей.
На сайте Всемирной Организации Здравоохранения (ВОЗ) есть обширный фактический материал о благотворном влиянии вакцинации на здоровье отдельных людей и человечества в целом. Отмечу, что вакцинация –это не система верований, это - область деятельности, опирающаяся на систему научных фактов и данных.
На основании чего мы можем судить о безопасности вакцинации? Во-первых, ведется учет и регистрация побочных действий и нежелательных явлений и выяснение их причинно-следственной связи с применением вакцин (фармаконадзор). Во-вторых, важную роль в отслеживании нежелательных реакций играют постмаркетинговые исследования (возможного отсроченного неблагоприятного действия вакцин на организм), которые проводят компании - владельцы регистрационных свидетельств. И, наконец, проводится оценка эпидемиологической, клинической и социально-экономической эффективности вакцинации в ходе эпидемиологических исследований.
Что качается фармаконадзора, то у нас в России система фармаконадзора только формируется, но демонстрирует очень высокие темпы развития. Только за 5 лет число зарегистрированных сообщений о нежелательных реакциях на лекарственные средства в подсистему «Фармаконадзор» АИС Росздравнадзора выросло в 159 раз. 17 033 жалобы в 2013 году против 107 в 2008. Для сравнения – в США в год обрабатываются данные около 1 млн случаев. Система фармаконадзора позволяет отслеживать безопасность препаратов, накапливаются статистические данные, на основании которых может измениться инструкция по медицинскому применению препарата, препарат может быть отозван с рынка и т.п. Таким образом, обеспечивается безопасность пациентов.
И по закону «Об обращении лекарственных средств» от 2010 года врачи обязаны сообщать федеральным органам контроля обо всех случаях побочного действия лекарственных средств.
Страх перед прививками во многом вызван устаревшими представлениями о вакцинах. Конечно, общие принципы их действия остались неизменными со времен Эдварда Дженнера, который в 1796 году первым применил вакцинацию от оспы. Вот только медицина с тех пор шагнула очень далеко вперед.
Так называемые «живые» вакцины, в которых используется ослабленный вирус, применяются и в наши дни. Но это лишь одна из разновидностей средств, призванных предупредить опасные болезни. И с каждым годом – в частности, благодаря достижениям генной инженерии – арсенал пополняется все новыми видами и даже типами вакцин.
Живые вакцины
Требуют специальных условий хранения, зато обеспечивают стойкий иммунитет к болезни после одной, как правило, вакцинации. По большей части их вводят парентерально, то есть с помощью инъекций; исключение – вакцина от полиомиелита. При всех преимуществах живых вакцин, их использование связано с некоторым риском. Всегда остается шанс, что штамм вируса окажется достаточно вирулентным и станет причиной заболевания, от которого вакцинация должна была защитить. Поэтому живые вакцины не применяют на людях с иммунодефицитом (например, носителях ВИЧ, онкологических больных).Инактивированные вакцины
Для их изготовления используются микроорганизмы «убитые» при нагревании или с помощью химического воздействия. Шансов на возобновление вирулентности нет, и потому подобные вакцины безопасней «живых». Но, разумеется, есть и оборотная сторона – более слабый иммунный ответ. То есть для выработки стойкого иммунитета требуются повторные вакцинации.Анатоксины
Многие микроорганизмы в процессе жизнедеятельности выделяют опасные для человека вещества. Они-то и становятся непосредственной причиной заболевания, например, дифтерии или столбняка. Содержащие анатоксин (ослабленный токсин) вакцины, говоря языком медиков, «индуцируют специфический иммунный ответ». Иными словами, они призваны «научить» организм самостоятельно вырабатывать антитоксины, которые нейтрализуют вредные вещества.Конъюгированные вакцины
Некоторые бактерии имеют антигены, которые плохо распознаются незрелой иммунной системой младенцев. В частности, это бактерии, вызывающие такие опасные заболевания, как менингиты или пневмонию. Конъюгированные вакцины призваны обойти эту проблему. В них используется микроорганизмы, хорошо распознаваемые иммунной системой ребенка и содержащие антигены, схожие с антигенами возбудителя, к примеру, менингита.
Субъединичные вакцины
Эффективны и безопасны – в них используются лишь фрагменты антигена патогенного микроорганизма, достаточные для того, чтобы обеспечить адекватный иммунный ответ организма. Могут содержать частицы самого микроба (вакцины против Streptococcus pneumoniae и против менингококка типа А). Другой вариант – рекомбинантные субъединичные вакцины, создаваемые с использованием генно-инженерной технологии. Например, вакцину от гепатита B получают путем введения части генетического материала вируса в клетки пекарских дрожжей.
Рекомбинантные векторные вакцины
Генетический материал микроорганизма, вызывающего заболевание, к которому необходимо создание протективного иммунитета, внедряется в ослабленный вирус или бактерию. Например, вирус безопасной для человека коровьей оспы используется для создания рекомбинантных векторных вакцин против ВИЧ-инфекции. А ослабленные бактерии сальмонеллы используются в качестве носителя частиц вируса гепатита B.Представляют собой взвесь вакцинных штаммов микроорганизмов (бактерий, вирусов, риккетсий), выращенных на различных питательных средах. Обычно для вакцинации используют штаммы микроорганизмов с ослабленной вирулентностью либо лишенных вирулентных свойств, но полностью сохранивших иммуногенные свойства. Данные вакцины производят на основе апатогенных возбудителей, аттенуированных (ослабленных) в искусственных или естественных условиях. Аттенуированные штаммы вирусов и бактерий получают путем инактивации гена, ответственного за образование фактора вирулентности, или за счет мутаций в генах, неспецифически снижающих эту вирулентность.
В последние годы для получения аттенуированных штаммов некоторых вирусов используется технология рекомбинантных ДНК. Крупные ДНК-содержащие вирусы, такие, как вирус оспо-вакцины, могут служить векторами для клонирования чужеродных генов. Такие вирусы сохраняют свою инфекционность, а зараженные ими клетки начинают секретировать белки, кодируемые трансфицированными генами.
В связи с генетически закрепленной утратой патогенных свойств и потерей способности вызывать инфекционное заболевание вакцинные штаммы сохраняют способность размножаться в месте введения, а в дальнейшем - в региональных лимфатических узлах и внутренних органах. Вакцинная инфекция продолжается несколько недель, не сопровождается ярко выраженной клинической картиной заболевания и приводит к формированию иммунитета к патогенным штаммам микроорганизмов.
Живые ослабленные вакцины получают из аттенуированных микроорганизмов. Ослабление микроорганизмов также достигается при выращивании культур в неблагоприятных условиях. Многие вакцины с целью увеличения сроков сохранения выпускают в сухом виде.
Живые вакцины имеют существенные преимущества перед убитыми, в связи с тем, что они полностью сохраняют антигенный набор возбудителя и обеспечивают более длительное состояние невосприимчивости. Однако, учитывая тот факт, что действующим началом живых вакцин являются живые микроорганизмы, необходимо строго соблюдать требования, обеспечивающие сохранение жизнеспособности микроорганизмов и специфической активности вакцин.
В живых вакцинах отсутствуют консерванты, при работе с ними необходимо строго соблюдать правила асептики и антисептики.
Живые вакцины имеют длительный срок годности (1 год и более), их сохраняют при температуре 2-10 С.
За 5-6 дней до введения живых вакцин и спустя 15-20 дней после вакцинации нельзя применять для лечения антибиотики, сульфаниламидные, нитрофурановые препараты и иммуноглобулины, так как они снижают напряженность и продолжительность иммунитета.
Вакцины создают активный иммунитет через 7-21 день, который сохраняется в среднем до 12 мес.
Убитые (инактивированные) вакцины
Для инактивации микроорганизмов применяют нагревание, обработку формалином, ацетоном, фенолом, ультрафиолетовыми лучами, ультразвуком, спиртом. Такие вакцины не опасны, они менее эффективны по сравнению с живыми, но при повторном введении создают достаточно стойкий иммунитет.
При производстве инактивированных вакцин необходимо строго контролировать процесс инактивации и в то же время сохранить в убитых культурах набор антигенов.
Убитые вакцины не содержат живые микроорганизмы. Высокая эффективность убитых вакцин связана с сохранением в инактивированных культурах микроорганизмов набора антигенов, обеспечивающих иммунный ответ.
Для высокой эффективности инактивированных вакцин большое значение имеет отбор производственных штаммов. Для изготовления поливалентных вакцин лучше всего использовать штаммы микроорганизмов с широким спектром антигенов, учитывая иммунологическое родство различных серологических групп и вариантов микроорганизмов.
Спектр возбудителей, используемых для приготовления инактивированных вакцин, очень разнообразен, но наибольшее распространение получили бактериальные (вакцина против некробактериоза) и вирусные (антирабическая инактивированная сухая культуральная вакцина против бешенства из штамма «Щелково-51».
Инактивированные вакцины должны храниться при температуре 2-8 °С.
Химические вакцины
Состоят из антигенных комплексов микробных клеток, соединенных с адъювантами. Адъюванты используют для укрупнения антигенных частиц, а также для повышения иммуногенной активности вакцин. К адъювантам относятся гидроксид алюминия, квасцы, органические или минеральные масла.
Эмульгированный или адсорбированный антиген становится более концентрированным. При введении в организм он депонируется и поступает с места введения в органы и ткани небольшими дозами. Медленная резорбция антигена пролонгирует иммунный эффект вакцины и существенно снижает ее токсичные и аллергические свойства.
К числу химических вакцин можно отнести депонированные вакцины против рожи свиней и стрептококкозов свиней (серогрупп С и R).
Ассоциированные вакцины
Состоят из смеси культур микроорганизмов возбудителей различных инфекционных заболеваний, которые не угнетают иммунные свойства друг друга. После введения таких вакцин в организме формируется иммунитет против нескольких заболеваний одновременно.
Анатоксины
Это препараты, содержащие токсины, лишенные токсических свойств, но сохранившие антигенность. Их используют для индукции иммунных реакций, направленных на нейтрализацию токсинов.
Анатоксины производят из экзотоксинов различных видов микроорганизмов. Для этого токсины обезвреживают формалином и выдерживают в термостате при температуре 38-40 °С в течение нескольких дней. Анатоксины, по существу, являются аналогами инактивированных вакцин. Они очищены от балластных веществ, адсорбированы и концентрированы на гидрооксид алюминия. Адсорбенты вводят в анатоксин для усиления адъювантных свойств.
Анатоксины создают антитоксический иммунитет, который сохраняется продолжительное время.
Рекомбинантные вакцины
Используя методы генной инженерии, можно создавать искусственные генетические структуры в виде рекомбинантных (гибридных) молекул ДНК. Рекомбинантная молекула ДНК с новой генетической информацией вводится в клетку реципиента с помощью переносчиков генетической информации (вирусы , плазмиды), которые называются векторами.
Получение рекомбинантных вакцин включает в себя несколько этапов:
- клонирование генов, обеспечивающих синтез необходимых антигенов;
- введение клонированных генов в вектор (вирусы, плазмиды);
- введение векторов в клетки-продуценты (вирусы, бактерии, грибы);
- культивирование клеток in vitro;
- выделение антигена и его очистка или применение клеток-продуцентов в качестве вакцин.
Готовый продукт должен быть исследован в сравнении с естественным референс-препаратом или с одной из первых серии генно-инженерного препарата, прошедшего доклинические и клинические испытания.
Б. Г. Орлянкин (1998) сообщает, что создано новое направление в разработке генно-инженерных вакцин, основанное на введении плазмидной ДНК (вектора) со встроенным геном протективного белка непосредственно в организм. В нем плазмидная ДНК не размножается, не встраивается в хромосомы и не вызывает реакцию образования антител. Плазмидная ДНК со встроенным геномом протективного белка индуцирует полноценный клеточный и гуморальный иммунный ответ.
На базе одного плазмидного вектора можно конструировать различные ДНК-вакцины, меняя только ген, кодирующий протективный белок. ДНК-вакцины обладают безопасностью инактивированных вакцин и эффективностью живых. В настоящее время сконструировано более 20 рекомбинантных вакцин против различных болезней человека: вакцина против бешенства, болезни Ауески, инфекционного ринотрахеита, вирусной диареи, респираторно-синцитиальной инфекции, гриппа А, гепатитов В и С, лимфоцитарного хориоменингита, Т-клеточного лейкоза человека, герпесвирусной инфекции человека и др.
ДНК-вакцины по сравнению с другими вакцинами обладают рядом преимуществ.
- При разработке таких вакцин можно достаточно быстро получить рекомбинантную плазмиду, несущую в себе ген, кодирующий необходимый белок патогена, в отличие от длительного и дорогостоящего процесса получения аттенуированных штаммов возбудителя или трансгенных животных.
- Технологичность и низкая себестоимость культивирования полученных плазмид в клетках Е. coli и ее дальнейшей очистки.
- Экспрессируемый в клетках вакцинированного организма белок имеет конформацию, максимально близкую к нативной, и обладает высокой антигенной активностью, что не всегда достигается при использовании субъединичных вакцин.
- Элиминация векторной плазмиды в организме вакцинированного происходит за короткий промежуток времени.
- При ДНК-вакцинации против особо опасных инфекций вероятность заболевания в результате иммунизации полностью отсутствует.
- Возможен пролонгированный иммунитет.
Все вышесказанное позволяет называть ДНК-вакцины вакцинами XXI в.
Однако мнение о полном контроле за инфекциями с помощью вакцин удерживалось до конца 80-х годов XX в., пока его не поколебала пандемия СПИДа..
ДНК-иммунизация также не является всеобщей панацеей. Со второй половины XX в все большее значение приобрели возбудители инфекций, которые невозможно контролировать с помощью иммунопрофилактики. Персистирование этих микроорганизмов сопровождается феноменом антителозависимого усиления инфекции или интегрированием провируса в геном макроорганизма. Специфическая профилактика может основываться на торможении проникновения возбудителя в чувствительные клетки путем блокирования рецепторов узнавания на их поверхности (вирусная интерференция, водорастворимые соединения, связывающие рецепторы) или путем ингибирования их внутриклеточного размножения (олигонуклеотидное и антисмысловое ингибирование генов возбудителя, уничтожение инфицированных клеток специфическим цитотоксином и др.).
Решение проблемы интегрирования провируса возможно при клонировании трансгенных животных, например при получении линий, не содержащих провирус. Следовательно, ДНК-вакцины следует разрабатывать в отношении возбудителей, персистирование которых не сопровождается антителозависимым усилением инфекции или сохранением провируса в геноме хозяина.
Серопрофилактика и серотерапия
Сыворотки (Serum) формируют в организме пассивный иммунитет, который сохраняется 2-3 нед, и используют для лечения больных или профилактики заболеваний в угрожаемой зоне.
В иммунных сыворотках содержатся антитела, поэтому их применяют чаще всего с лечебной целью в начале болезни, с тем чтобы достигнуть наибольшего лечебного эффекта. Сыворотки могут содержать антитела против микроорганизмов и токсинов, поэтому они подразделяются на антимикробные и антитоксические.
Получают сыворотки на биофабриках и биокомбинатах путем двухэтапной гипериммунизации продуцентов иммуносывороток. Гипериммунизацию проводят нарастающими дозами антигенов (вакцин) по определенной схеме. На первом этапе вводят вакцину (I-2 раза), а в дальнейшем по схеме в нарастающих дозах - вирулентную культуру производственного штамма микроорганизмов в течение длительного времени.
Таким образом, в зависимости от вида иммунизирующего антигена различают антибактериальные, антивирусные и антитоксические сыворотки.
Известно, что антитела обезвреживают микроорганизмы, токсины или вирусы в основном до их проникновения в клетки-мишени. Поэтому при заболеваниях, когда возбудитель локализуется внутриклеточно (туберкулез, бруцеллез, хламидиоз и др.), пока не удается разработать эффективные методы серотерапии.
Сывороточные лечебно-профилактические препараты используют в основном для экстренной иммунопрофилактики или устранения некоторых форм иммунодефицита.
Антитоксические сыворотки получают при иммунизации крупных животных возрастающими дозами антитоксинов, а затем и токсинов. Полученные сыворотки подвергаются очистке и концентрации, освобождаются от балластных белков, стандартизируются по активности.
Антибактериальные и антивирусные препараты получают гипериммунизацией лошадей соответствующими убитыми вакцинами или антигенами.
К недостатку действия сывороточных препаратов относится кратковременность формируемого пассивного иммунитета.
Гетерогенные сыворотки создают невосприимчивость на 1-2 нед, гомологичные им глобулины - на 3-4 нед.
Способы и порядок введения вакцин
Различают парентеральный и энтеральный способы введения вакцин и сывороток в организм.
При парентеральном способе препараты вводят подкожно, внутрикожно и внутримышечно, что позволяет миновать пищеварительный тракт.
Одним из видов парентерального способа введения биопрепаратов является аэрозольный (респираторный), когда вакцины или сыворотки вводят непосредственно в дыхательные пути посредством ингаляции.
Энтеральный способ предусматривает введение биопрепаратов через рот с едой или водой. При этом увеличивается расход вакцин вследствие их разрушения механизмами пищеварительной системы и желудочно-кишечного барьера.
После введения живых вакцин иммунитет формируется через 7-10 дней и сохраняется в течение года и более, а при введении инактивированных вакцин формирование иммунитета заканчивается к 10-14-му дню и его напряженность сохраняется в течение 6 мес.
Вакцины (определение, классификация которых рассмотрены в данной статье) представляют собой иммунологические средства, применяемые в качестве активной иммунопрофилактики (иначе - для формирования активной стойкой невосприимчивости организма к данному конкретному возбудителю). По заключению ВОЗ, вакцинация - оптимальный метод профилактики инфекционных патологий. Благодаря высокой эффективности, простоте метода, возможности широкого охвата вакцинируемого населения для массового предупреждения патологий, иммунопрофилактика во многих странах отнесена к разряду государственных приоритетов.
Вакцинация
Вакцинация - это специальные профилактические меры, направленные на защиту ребенка либо взрослого от некоторых патологий полностью либо значительно снижающие их появления при возникновении.
Подобный эффект достигается за счет "обучения" иммунитета. При введении препарата организм (точнее его иммунная система) борется с искусственно введенной инфекцией и "запоминает" ее. При повторной инфекции иммунитет активируется гораздо быстрее и полностью уничтожает чужеродные агенты.
Перечень проводимых мероприятий по вакцинации включает в себя:
- отбор подлежащих вакцинации лиц;
- выбор препарата;
- формирование схемы применения вакцины;
- контроль эффективности;
- терапия (при необходимости) вероятных осложнений и патологических реакций.
Способы вакцинации
- Внутрикожный. Примером может служить БЦЖ. Введение производят в плечо (наружную его треть). Подобный метод применяется также для профилактики туляремии, чумы, бруцеллеза, язвы сибирской, лихорадки Ку.
- Пероральный. Применяется для профилактики полиомиелита и бешенства. На стадиях разработки пероральные средства от гриппа, кори, тифа брюшного, менингококковой инфекции.
- Подкожный. При данном способе не сорбированный препарат вводится в подлопаточную либо плечевую (наружная поверхность на границе средней и верхней третей плеча) область. Преимущества: низкая аллергенность, простота введения, стойкость иммунитета (как местного, так и общего).
- Аэрозольный. Применяется в качестве экстренной иммунизации. Высокоэффективными являются аэрозольные средства против бруцеллеза, гриппа, туляремии, дифтерии, язвы сибирской, коклюша, чумы, краснухи, газовой гангрены, туберкулеза, столбняка, тифа брюшного, ботулизма, дизентерии, паротита В.
- Внутримышечный. Производится в мускулы бедра (в верхнюю передненаружную часть четырехглавой бедренной мышцы). Например, АКДС.

Современная классификация вакцин
Существует несколько подразделений вакцинных препаратов.
1. Классификация средств в соответствии с поколением:
- 1 поколение (корпускулярные вакцины). В свою очередь, делятся на аттенуированные (ослабленные живые) и инактивированные (убитые) средства;
- 2 поколение: субъединичные (химические) и обезвреженные экзотоксины (анатоксины);
- 3 поколение представлено рекомбинантными и рекомбинантными вакцинами от бешенства;
- 4 поколение (еще не включено в практику), представлено плазмидными ДНК, синтетическими пептидами, растительными вакцинами, вакцинами, что содержат продукты ГКГ и антиидиотипическими препаратами.

2. Классификация вакцин (микробиология также делит их на несколько классов) по происхождению. По происхождению вакцины делятся на:
- живые, что изготовлены из живых, но ослабленных микроорганизмов;
- убитые, созданные на основе инактивированных различными способами микроорганизмов;
- вакцины химического происхождения (на базе высокоочищенных антигенов);
- вакцины, что созданы с помощью биотехнологических методик, в свою очередь подразделяются на:
Вакцины синтетические на базе олигосахаридов и олигопептидов;
ДНК-вакцины;
Вакцины генно-инженерные, созданные на базе продуктов, образующихся в результате синтеза рекомбинантных систем.
3. В соответствии с входящими в состав препаратов Аг, существует следующая классификация вакцин (то есть в качестве Аг в вакцинах могут присутствовать):
- целые микробные клетки (инактивированные либо живые);
- отдельные компоненты микробных тел (чаще протективные Аг);
- микробные токсины;
- созданные синтетическим путем Аг микробов;
- Аг, что получены с помощью методик генной инженерии.
В зависимости от способностей вырабатывать нечувствительность к нескольким либо одному агенту:
- моновакцины;
- поливакцины.
Классификация вакцин в соответствие с набором Аг:
- компонентные;
- корпускулярные.
Живые вакцины
Для изготовления подобных вакцин используют ослабленные штаммы инфекционных агентов. Подобные вакцины имеют иммуногенные свойства, однако возникновения симптоматики болезни при иммунизации, как правило, не вызывают.
В результате проникновения живой вакцины в организм формируется стойкий клеточный, секреторный, гуморальный иммунитет.

Плюсы и минусы
Преимущества (классификация, применение рассмотрены в этой статье):
- необходима минимальная дозировка;
- возможность разнообразных способов вакцинации;
- быстрое вырабатывание иммунитета;
- высокая эффективность;
- низкая цена;
- иммуногенность максимально естественная;
- в составе отсутствуют консерванты;
- под воздействием таких вакцин активируются все типы иммунитета.
Отрицательные стороны:
- в случае наличия у пациента ослабленного иммунитета при введении живой вакцины возможно развитие болезни;
- вакцины такого типа крайне чувствительны к перепадам температур, а потому при введении "испорченной" живой вакцины развиваются негативные реакции либо вакцина полностью теряет свои свойства;
- невозможность комбинирования подобных вакцин с другими вакцинными препаратами, ввиду развития побочных реакций либо потери терапевтической эффективности.
Классификация живых вакцин
Выделяют следующие типы живых вакцин:
- Аттенуированные (ослабленные) вакцинные препараты. Их производят из штаммов, что имеют сниженную патогенность, но выраженную иммуногенность. При введении вакцинного штамма в организме развивается подобие инфекционного процесса: инфекционные агенты размножаются, тем самым вызывая формирование иммунных реакций. Среди подобных вакцин наиболее известны препараты для профилактики тифа брюшного, язвы сибирской, Ку-лихорадки и бруцеллеза. Но все же основная часть живых вакцин - противовирусные препараты от аденовирусных инфекций, желтой лихорадки, Сэйбина (против полиомиелита), краснухи, кори, гриппа;
- Вакцины дивергентные. Их изготавливают на базе родственных возбудителей инфекционных патологий штаммов. Их антигены провоцируют возникновение иммунного ответа, перекрестно направленного на антигены возбудителя. Примером подобных вакцин является вакцина-профилактика против оспы натуральной, что изготовлена на базе вируса оспы коровьей и БЦЖ, на базе микобактерий, вызывающих бычий туберкулез.

Вакцины от гриппа
В качестве наиболее эффективной профилактики гриппа применяются вакцины. Они представляют собой биологические препараты, что обеспечивают возникновение краткосрочной устойчивости к вирусам гриппа.
Показаниями для подобной вакцинации являются:
- возраст 60 лет и старше;
- бронхолегочные хронические либо сердечно-сосудистые патологии;
- беременность (2-3 триместры);
- персонал амбулаторий и стационаров;
- лица, постоянно пребывающие в закрытых коллективах (тюрьмы, общежития, дома престарелых и так далее);
- пациенты, находящиеся на стационарном либо амбулаторном лечении, что имеют гемоглабинопатии, иммуносупрессии, патологии печени, почек и метаболические расстройства.

Разновидности
Классификация вакцин от гриппа включает в себя следующие группы:
- Вакцины живые;
- Вакцины инактивированные:
- вакцины цельновирионные. Включают неразрушенные высокоочищенные инактивированные вирионы;
- ращепленные (сплит-вакцины). Например: "Флюарикс", "Бегривак", "Ваксигрип". Созданы на базе разрушенных гриппозных вирионов (всех белков вируса);

- вакцины субъединичные ("Агриппал", "Гриппол", "Инфлювак") имеют в составе два вирусных поверхностных белка, нейраминидазы и гемагглютинина, обеспечивающие индукцию иммунного ответа при гриппе. Иные белки вириона, а также куриного эмбриона отсутствуют, так как устраняются во время очистки.
